Informaciones Psiquiátricas - Segundo trimestre 2002. Número 168
Sobrecarga de los familiares en el tratamiento de los pacientes con trastornos esquizofrénicos
Jesús Alfredo Martínez
Larrea
Unidad de Psiquiatría del Hospital Virgen del Camino. Pamplona.
Recepción: 09-04-02 / Aceptación: 29-04-02
GRUPO PSICOST
INTRODUCCIÓN
Tradicionalmente, la mayor parte de los estudios sobre la familia de los pacientes esquizofrénicos se centraban en el efecto de la familia sobre la enfermedad del paciente. Los clínicos se dirigían a los familiares como meras fuentes de información o como responsables de la mala evolución de la enfermedad. Se mostraba poco interés por el efecto que la enfermedad ejercía sobre los familiares y las medidas que adoptaban para enfrentarse a ella.
La eficacia de un tratamiento para la esquizofrenia se evaluaba casi exclusivamente en función de su capacidad para controlar determinados síntomas específicos. Posteriormente se introdujeron como medidas de efectividad la capacidad de los tratamientos para disminuir los reingresos y/o acortar las hospitalizaciones. Sin embargo, tras la desinstitucionalización de los pacientes psiquiátricos, la evaluación de los programas de tratamiento comunitario requiere prestar atención al funcionamiento global, estado general de salud, calidad de vida e impacto de los comportamientos de los enfermos en la familia y la sociedad1.
Si se traduce la «carga familiar» a «costes indirectos» de la enfermedad podremos empezar a entender la importancia de ésta y su peso específico en el coste total de la atención a los enfermos mentales graves. El papel de los llamados «cuidados informales», —la atención prestada a los enfermos por personal no especializado, fundamentalmente por su familia—, en la atención comunitaria de los enfermos mentales graves está empezando a reconocerse. Su importancia cada vez será mayor en el desarrollo y evaluación de los programas de tratamiento y de las políticas sociosanitarias2.
DESARROLLO HISTÓRICO DEL CONCEPTO DE «CARGA»
Desde el comienzo del siglo XIX, hasta la segunda mitad del siglo XX la única oferta de la sociedad y de los especialistas en psiquiatría a los enfermos mentales graves era la posibilidad de ingresar en centros hospitalarios monográficos por períodos de tiempo indefinido. El conocimiento de los efectos adversos de las hospitalizaciones prolongadas, junto con la aparición de tratamientos psicofarmacológicos, psicoterapéuticos y psico-sociales efectivos dieron paso a los movimientos de desinstitucionalización y al desarrollo de lo que hoy conocemos como psiquiatría comunitaria. La responsabilidad de la asistencia cotidiana a estos pacientes pasó de las instituciones a las familias. Esto puso de moda los conceptos de funcionamiento y adaptación social junto al de carga de la familia o del cuidador3.
El objetivo de los estudios sobre la carga familiar era en un principio determinar la viabilidad de la desinstitucionalización. Posteriormente se produjo el desarrollo del concepto de «cuidado» o «cuidador», su contenido y estructura subyacente. Más recientemente el concepto de carga del cuidador se ha utilizado para evaluar los programas y ensayos clínicos controlados. La evaluación de la carga en la rutina clínica para la detección e identificación de situaciones de riesgo para los miembros de la familia de los pacientes y monitorización de los cambios a lo largo del tiempo se encuentra en sus inicios4.
El Diccionario de la lengua española define «carga» como «obligación aneja a un estado, empleo u oficio» y también como «cuidados y aflicciones del ánimo». La relación de cuidado con los enfermos mentales graves se establece generalmente entre dos personas adultas que suelen estar unidos por vínculos de parentesco. El cuidador asume una obligación no retribuida ni esperada respecto a la persona cuidada —el paciente— que padece una enfermedad por su propia naturaleza incapacitante y crónica, sin que exista tratamiento curativo de la misma. Esto impide al paciente cumplir plenamente las obligaciones recíprocas asociadas con las relaciones normales entre adultos, y además sus problemas requieren una ayuda superior a la normal. La sobrecarga se produce al añadirse el papel de cuidador a los roles familiares habituales5. El concepto de «carga» se encuentra estrechamente relacionado con el de «funcionamiento social», y el de «expectativas sociales». Una persona con un pobre funcionamiento social supone una carga para otra porque implica la ruptura del equilibrio en las relaciones, de tal forma que una persona se ve obligada a hacer más de lo que justamente le corresponde. Diferenciar las «cargas» específicamente atribuibles a la enfermedad del paciente de aquellas preexistentes o debidas a otras causas es hoy en día un problema sin resolver.
En la literatura científica «Carga familiar» define los efectos y consecuencias de vivir con una persona afecta de una enfermedad mental grave (Treudley 19466). Los primeros estudios los desarrolla Claussen et al en 19557.
Mills8 fue el primero en diseccionar la carga en las diversas facetas de la vida del familiar del paciente afectadas por la enfermedad. La carga puede reflejarse en un simple aumento de las tareas que asume la persona sana, pero también puede restringir sus actividades fuera de la relación. El cambio de los patrones de relación se valoraba según las alteraciones de las categorías normativas socialmente aceptadas. Grad y Sainsbury9 utilizaron por primera vez una valoración dimensional de la carga mediante una escala de 3 puntos en lugar de las viñetas descriptivas utilizadas por sus predecesores. Hoenig y Hamilton10 establecieron la distinción entre carga «objetiva» y «subjetiva». Los cambios objetivos de los patrones de relación se asocian con diversos grados de insatisfacción subjetiva. Para un mismo nivel objetivo de carga, los niveles subjetivos de insatisfacción son muy variables.
Platt11 aporta la primera definición elaborada del concepto de carga y de los criterios para la evaluación del mismo. Inicialmente los estudios hacen referencia solamente a la presencia de problemas, dificultades o acontecimientos adversos que afectaban a la vida de las personas próximas a los pacientes psiquiátricos. Últimamente comienzan a incluirse aspectos positivos vivenciados por los familiares de estos enfermos12.
PRINCIPALES ÁREAS DE LA CARGA FAMILIAR
Schene13, tras revisar diversos autores describe los siguientes aspectos diferenciables en la «carga» familiar desde un punto de vista teórico: tareas de la casa, relaciones familiares, relaciones sociales, tiempo libre y desarrollo personal, economía, hijos y hermanos, salud mental y malestar subjetivo. Considera objetivos los seis primeros y subjetivos los dos últimos. La carga objetiva la define como los síntomas y el comportamiento de los enfermos mentales en su ambiente sociofamiliar y las consecuencias del mismo. La carga subjetiva por el contrario se refiere a las consecuencias psicológicas para los familiares.
Tareas de la casa
Normalmente las tareas de la casa se reparten de forma recíproca y equitativa. Cuando un miembro de la familia se ve imposibilitado para cumplir sus tareas, otro tiene que asumirlas. Si además del enfermo, otro miembro de la familia asume las tareas adicionales de cuidado, supervisión y control del paciente, se ve obligado a abandonar o delegar en otro sus funciones habituales en el hogar.
Relaciones familiares
Las relaciones interpersonales entre los miembros de la familia de los enfermos mentales suelen volverse tensas debido a la aparición de nuevas obligaciones hacia el familiar enfermo y la necesidad de asumir más tareas de la casa. Pero también el malestar subjetivo originado por la alteración del medio social de cada miembro de la familia (amigos, trabajo, vecinos, etc.) o por la búsqueda de causas (o de «culpables») de la enfermedad mental entorpece las relaciones.
Relaciones sociales
La tensión de las relaciones interpersonales no se limita a los familiares próximos. Afecta a todos los familiares, vecinos, amigos y conocidos. La estigmatización puede inducir a mantener el secreto e incluso ocultar y negar la enfermedad a todo el mundo. En ocasiones para conseguirlo se rompe el contacto con los familiares y amigos hasta perder todo contacto social y toda posibilidad de ayuda por su parte. Esta falta de apoyo social hace a los familiares del enfermo más vulnerables a padecer problemas de ansiedad, depresión, etc.
Tiempo libre y desarrollo personal
La sobrecarga de tareas no sólo limita las relaciones sociales sino también cualquier posibilidad de desarrollo personal o vocacional. El tiempo libre desaparece y con él las oportunidades para desarrollar las aficiones, deportes, vacaciones, etc.
Economía
Los ingresos económicos de la familia se reducen en primer lugar por la pérdida de capacidad de trabajo del enfermo. Pero, no es infrecuente, que la necesidad de cuidar al enfermo disminuya también la capacidad de trabajar de otros miembros de la familia. Por otra parte, los gastos aumentan, tanto por las necesidades especiales de cuidado de los pacientes como por las conductas destructivas de los mismos.
Hijos y hermanos
Los hijos de enfermos mentales tienen un mayor riesgo de padecer ellos mismos enfermedades mentales por factores hereditarios y psicosociales. Los hermanos de los enfermos mentales reciben menos atención de sus padres al verse éstos obligados a volcarse en el hijo enfermo y al mismo tiempo se ven forzados a realizar más tareas de la casa al ayudar a los padres en el cuidado del hermano enfermo.
Salud
Tanto la salud física como mental de los familiares puede verse afectada por la presencia de un enfermo mental grave en el entorno familiar. La salud física puede alterarse por agresiones del enfermo o por alteraciones psicosomáticas: pérdida de apetito, ahogo, dolor de cabeza, de estómago, etc. La salud mental se altera y aparecen síntomas de tensión, ansiedad, irritabilidad, insatisfacción o depresión.
Malestar subjetivo
Incluye una gran variedad de sentimientos negativos y emociones: culpa, incertidumbre, ambivalencia, odio, angustia, compasión y sentimientos de pérdida. Todos estos sentimientos se entremezclan, originados unas veces por la propia enfermedad y otras por los cambios que ésta produce en la vida de los cuidadores.
En un reciente estudio, Schene14 ha realizado un análisis de componentes principales de su escala (Involvement Evaluation Questionaire, IEQ) obteniendo cuatro factores diferenciados:
-
Tensión: relacionado con la atmósfera extraña que rodea las relaciones interpersonales entre el paciente y los familiares.
-
Supervisión: hace referencia a los esfuerzos de los familiares por asegurar que el paciente toma la medicación, duerme y por evitar las alteraciones de conducta.
-
Preocupación: formado por las cogniciones interpersonales dolorosas sobre el paciente, como son la inquietud por su seguridad física, su salud o el tipo de tratamiento que recibe.
-
Estimulación: incluye todo lo relacionado con la motivación del paciente para que se ocupe de su propio autocuidado, de su alimentación y de la realización de sus actividades.
Las dos dimensiones interpersonales están altamente correlacionadas así como las de supervisión y estimulación.
CARGA OBJETIVA Y SUBJETIVA
Existen familiares que desempeñan una gran labor como cuidadores sin manifestar especiales problemas de adaptación a las mismas. Sin embargo, otros no proporcionan ningún cuidado al paciente y sin embargo refieren elevados niveles de angustia y malestar por la enfermedad. Por este motivo, el concepto de «carga» aplicado al cuidado de los enfermos mentales distinguió desde sus orígenes entre la carga objetiva y la carga subjetiva10, 13.
La carga objetiva se define por la descripción de todo lo que la familia está soportando como consecuencia de la enfermedad de uno de sus miembros. Cualquier alteración de la vida familiar debida a la enfermedad del paciente, potencialmente verificable y observable. Operativamente, la carga objetiva hace referencia a alteraciones en el trabajo, la vida social, el tiempo libre, la tareas de la casa, las finanzas y las interacciones dentro y fuera de la familia. Su estimación tiene dos componentes:
-
La vida normal de la familia se ha alterado de alguna forma.
-
Esa alteración se debe a la enfermedad del paciente.
Las dificultades para evaluar este concepto son evidentes. No es fácil predecir cual hubiera sido la vida de los miembros de la familia si no hubiera surgido la enfermedad. Unas personas llevan vidas sociales muy activas y otras ninguna vida social sin que haya de por medio un familiar enfermo mental. Además, estas enfermedades son crónicas y al evaluar el cambio debido a la enfermedad se toma como referencia la vida antes de que apareciese la enfermedad, hace muchos años, sin que sea ésta una comparación válida por el propio cambio temporal. La actividad de las personas y las familias evoluciona de forma natural con el ciclo vital. La atribución de los cambios a la enfermedad del paciente no deja de estar en muchos casos influenciada por factores subjetivos.
La carga subjetiva hace referencia a la sensación de soportar una obligación pesada y opresiva. Hace referencia a la reacción subjetiva del cuidador ante las tareas que asume por el hecho de cuidar del paciente. Para unas personas asumir gran cantidad de tareas puede no suponer ninguna carga mientras que otros, con muy pocos cambios en su estilo de vida pueden sentir una gran carga por el hecho de tener un familiar enfermo.
Pero también se produce una carga por factores subjetivos no relacionados con tareas asumidas por el cuidador ni con comportamientos del paciente, por ejemplo, la angustia por el hecho de que el paciente nunca llegará a ser lo que hubiera podido ser. La carga subjetiva se superpone en muchas ocasiones al malestar psicológico valorado por los cuestionarios de Salud General y Bienestar Psicológico.
BASES TEÓRICAS DE LA CARGA FAMILIAR
Para alcanzar un marco conceptual integrador del concepto de carga familiar en sus aspectos cuantitativos y cualitativos tanto de los factores objetivos como subjetivos se han utilizado diferentes bases teóricas (gráfico I): sistémica, roles y estrés13.
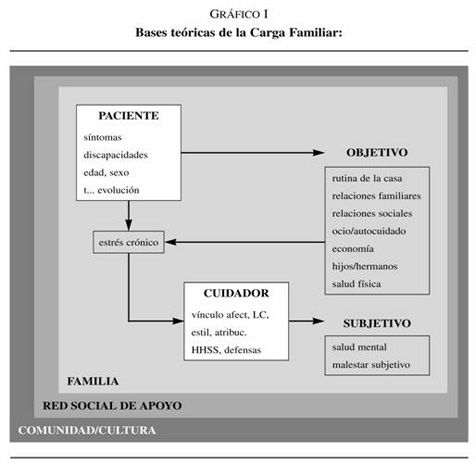
Teoría sistémica
Aunque fundamentalmente nos referimos a la «carga» como un fenómeno familiar, para entenderlo en su totalidad hay que contemplar la familia en su contexto social. De forma jerárquica podemos distinguir los siguientes subsistemas:
-
Individual (paciente, miembro de la familia).
-
Familia.
-
Red social.
-
Comunidad y/o cultura.
Cada subsistema tiene sus propias características y su propia dinámica.
Teoría de los roles
Las personas se consideran actores en un sistema de relaciones sociales. Existen categorías de personas más o menos similares en determinados aspectos. Estas categorías se denominan «posiciones»: padre, madre, hijo, etc. Una persona en una posición presenta unas expectativas sobre la forma en que con ella se va a portar otra persona de distinta posición. Este conjunto de expectativas se denomina «sector de rol». La suma de diferentes sectores de rol forma un rol. El rol se define como el conjunto de comportamientos esperados entre dos personas como resultado de las posiciones de cada una de ellas.
Las manifestaciones de la enfermedad en forma de síntomas, deficiencias y discapacidades hacen que los pacientes no sean capaces de cumplir sus roles en mayor o menor medida. No cumplen las expectativas de sus familiares y esto origina malestar en todos los implicados. Las tareas no cumplidas por el paciente pasan a los familiares, y al tratarse de tareas que normalmente no les corresponderían, se convierten en una carga. Esto constituiría una violación pasiva de los roles, la ausencia de actividad, lo que en psicopatología se denominan síntomas negativos. Las alteraciones del comportamiento (auto y heteroagresividad, conductas alteradas, etc.) asociadas a los síntomas positivos (delirios y alucinaciones) también frustran las expectativas de los familiares y originan una carga. Los síntomas son causa directa de «carga» familiar pero también indirectamente son causa de otras cargas objetivas asociadas a la enfermedad (gráfico I).
Teoría del estrés
Los síntomas del paciente, las dificultades para cumplir su papel y los límites objetivos que esto impone a los familiares se contemplan como factores estresantes ambientales o tensiones crónicas que dan lugar a los aspectos subjetivos de la carga, la carga emocional o el malestar subjetivo.
Szmukler15 y colaboradores desarrollaron un inventario basado en el paradigma del estrés-afrontamiento. La experiencia del cuidador se conceptualiza como una apreciación de las demandas. Tiene en cuenta tanto los factores amenazantes o de riesgo, como los aspectos positivos del papel del cuidador. Los factores estresantes son los síntomas, comportamientos y discapacidades del enfermo, así como las alteraciones percibidas en la propia vida por el cuidador. Como factores mediadores actúan la personalidad del cuidador, la calidad de las relaciones familiares o el tipo de soporte social de la familia, que influyen en la apreciación del cuidador de su propia situación. Los resultados en términos de cambios psicológicos o físicos se contemplan como el resultado de la interacción entre la apreciación de la experiencia del cuidador y las estrategias de afrontamiento (los intentos cognitivos y comportamentales dirigidos a controlar las exigencias impuestas por los factores estresantes). Estos resultados pueden ser adversos o beneficiosos para el cuidador.
VARIABLES RELACIONADAS CON LAS DIMENSIONES SUBJETIVAS Y OBJETIVAS DE LA CARGA
Carga individual objetiva
La carga objetiva del cuidador se relaciona con la gravedad de los síntomas de la enfermedad, aunque no está claro en los estudios cuáles son los síntomas que más influyen la carga13, 14, 16. En algunos trabajos son los síntomas positivos (alucinaciones y delirios) y las conductas en cortocircuito, destructivas, agresivas o suicidas, las responsables de mayores alteraciones en los cuidadores. Sin embargo, en otros trabajos, son los síntomas negativos, el retraimiento, autoabandono, pasividad, etc. los más relacionados con la carga del cuidador.
Socialmente son peor aceptadas las conductas bizarras, provocativas, desafiantes o agresivas; que las de aislamiento, retraimiento o depresivas. Los síntomas negativos son menos llamativos y en ocasiones se confunden con conductas normales y no se identifican como síntomas de la enfermedad sino como parte del carácter de los pacientes. En consecuencia, originan mayor rechazo y sensación de carga al interpretar que los pacientes debieran poder controlarlos. Los síntomas positivos se relacionan directamente con la enfermedad, son intermitentes y menos frecuentes, mientras que los negativos suelen ser crónicos.
La falta de resultados concluyentes nos indica la necesidad de buscar la relación no entre la intensidad global de los síntomas y la carga global, sino entre dimensiones de síntomas y dimensiones específicas de la carga. Por ejemplo, los síntomas positivos se relacionan más con la estigmatización y las relaciones sociales, mientras que los negativos alteran la distribución de las tareas dentro de la familia y otros aspectos de las relaciones intrafamiliares.
El efecto de la edad y el sexo en la carga también es difícil de interpretar. Aunque no concluyentes, algunos trabajos13 señalan que cuando el enfermo es varón la alteración de la dinámica familiar y del tiempo libre es mayor. Mientras que otros sugieren que el impacto de la enfermedad del varón es positivo para sus esposas al potenciar su desarrollo personal, responsabilidad e independencia. El malestar psicológico subjetivo es mayor en los cuidadores de mujeres17.
La edad del paciente, muy relacionada con la duración de la enfermedad, modifica el tipo de carga. A mayor edad, mayor carga global. Sin embargo, cuanto más joven es el paciente mayor tendencia a causar cargas objetivas. Algunos autores han señalado un fenómeno de creciente tolerancia, resignación y en el último extremo una forma de «burn-out» entre los cuidadores con el paso del tiempo. Si bien la duración de la enfermedad es importante, la constancia y severidad de los síntomas ejerce una mayor influencia en la carga. Enfermedades intermitentes o episódicas como determinadas formas de esquizofrenia y trastornos bipolares pueden suponer menor carga objetiva que formas severas y crónicas de neurosis, alcoholismos, depresión o trastornos de personalidad13.
Carga individual subjetiva
Las relaciones de los miembros de la familia con el paciente y los correspondientes vínculos afectivos tienen una influencia transcendental en la apreciación de las expectativas de roles, el compartir responsabilidades, la tolerancia, la afectividad, la intimidad, etc.13, 14. Las características personales son la clave para entender las discrepancias entre la carga objetiva y subjetiva. Pueden ser útiles conceptos como las estrategias de afrontamiento, los estilos atribucionales, dominancia, habilidades sociales e interpersonales, locus de control, habilidades en la solución de problemas, etc. También se ha estudiado la importancia de la visión personal o paradigma de las enfermedades mentales, la tolerancia a las desviaciones de la norma y las actitudes hacia la enfermedad mental13, 18.
Mecanismos de negación, racionalización o redefinición del problema pueden explicar la disminución de la carga subjetiva esperable en función de la objetiva. Todas las personas intentamos siempre adaptarnos a las situaciones estresantes. Por ejemplo, en los primeros años de la enfermedad suele ser útil disminuir las expectativas depositadas en el paciente para poder continuar viviendo y enfrentándose a lo que la enfermedad mental implica realmente.
Carga familiar objetiva
Una variable fundamental en la carga familiar es la composición de la familia, el número total de miembros que la integran, su edad, sexo, roles, relaciones entre ellos y la forma en que se organiza la vida familiar. Se han encontrado diferencias en las expectativas y la tolerancia hacia el paciente entre las familias de origen (parentales) y las familias propias (conyugales). Las familias de origen, las formadas por los padres de los pacientes, presentan menores espectativas y una mayor tolerancia hacia el paciente. También influye en la carga el número de personas entre las que se distribuyen las tareas, siendo menos la carga en las familias extensas respecto a las nucleares. La existencia de hijos aumenta la carga, especialmente para las mujeres. La carga es mayor para las mujeres trabajadoras que para las que se dedican a las tareas de la casa13.
Tres aspectos de la clase social determinan la carga familiar objetiva. Los ingresos familiares que determinan la carga económica. Indirectamente los ingresos determinan también el tipo de ayuda que se puede conseguir para el paciente y las condiciones de vida del paciente (p. ej. un cuarto independiente, etc.). La clase social determina el nivel de educación y paralelamente el conocimiento de la organización social, la forma de buscar apoyos y ayudas. La mayor prevalencia de enfermedades mentales entre las clases sociales bajas, aumenta el conocimiento entre los miembros de estas clases sociales de la enfermedad y en consecuencia la tolerancia hacia las mismas. La capacidad de tolerar desviaciones de la norma o comportamientos disociales determina el éxito de los programas de tratamiento comunitario. Por otra parte, las familias de baja clase social están sometidas a otros factores estresantes crónicos que se suman a los de la presencia de enfermedad mental19, 20, 21.
Carga familiar subjetiva
Las familias, como los individuos tienen sus propios mecanismos para afrontar los problemas. El marco en que cada miembro de la familia se desenvuelve está determinado por la capacidad de la familia para redistribuir los roles, enfrentarse al estigma y resistirse al aislamiento social22.
Carga de la red social objetiva
El soporte social y la estructura de la red social son importantes para la salud tanto física como mental. La convivencia con un enfermo mental se reconoce como un factor estresante grave y el soporte social actúa como un factor modulador del estrés. Las características de la red de soporte social, tamaño, densidad, homogeneidad, dispersión, determinan el soporte social que recibe la familia y que ayuda a afrontar la carga23. El apoyo práctico, instrumental o informativo es de gran importancia para aliviar la carga objetiva.
Carga de la red social subjetiva
La percepción de la ayuda es tan importante como la disponibilidad de la misma e incluso como su existencia. Una persona puede estar recibiendo ayuda pero no percibirla como tal si no se siente cuidado, querido, valorado y estimado como miembro de un grupo con obligaciones y metas comunes.
Carga social/cultural objetiva
La carga de la enfermedad mental se ve influenciada por las leyes sociales, el sistema sanitario de salud mental y la política de empleo. El empleo es un determinante directo de la cuantía de los ingresos y del tiempo que los pacientes y sus familiares pasan en el hogar, en los roles de funcionamiento de otros familiares y en las relaciones sociales.
La estructura de los Servicios de salud mental está influenciada por los costes, la disponibilidad, la diferenciación de servicios, y otras características (continuidad de cuidados, etc.) que modifican la carga de la enfermedad mental. Entre otros, la existencia de programas de inztervención en crisis, trabajo social, hospitales de día, trabajos protegidos, recursos residenciales, servicios de hospitalización, adaptados a las necesidades de los pacientes y de sus familias reducen la carga objetiva24.
Carga social/cultural subjetiva
Lo que en un determinado contexto social constituye una pesada carga, no lo es en otro contexto diferente. Las ideologías personales, políticas, religiosas o filosóficas determinan la actitud ante la enfermedad mental, sus causas y las formas de afrontarlas. Las variables culturales determinan el tipo de tratamiento que se considera adecuado y aceptable, y el tipo de sistema de salud mental disponible. Definen el cómo, cuándo, dónde, quién y con qué frecuencia se debe atender a los enfermos mentales, y en consecuencia las ayudas que deben estar disponibles ante las necesidades de estos enfermos y sus familiares25.
CRITERIOS PARA EVALUAR LAS ESCALAS DE CARGA
Los criterios para evaluar la calidad de las escalas de carga familiar fueron ya descritos por Platt en 19851. Actualmente siguen siendo vigentes y son de gran importancia ante la, como veremos más adelante, gran proliferación de instrumentos. A continuación revisaremos algunos de los aspectos más relevantes.
Elección de la fuente de información
Por definición, la información sobre el impacto de las enfermedades psiquiátricas debería proporcionarla siempre otra persona, distinta del paciente. La elección de esta persona debe de ser tenida en cuenta. En ocasiones hay una única elección posible: el cónyuge si está casado el paciente o si vive solo una persona significativa elegida por él. Otras veces la elección es más complicada: el padre o la madre si todavía vive con ellos u otros posibles informantes si vive solo.
En general, se recomienda que los informantes formen un grupo homogéneo en cuanto a las variables principales relacionadas con la carga: 1) relación con el paciente; 2) frecuencia de contacto con el paciente; 3) vivir o no en el mismo domicilio que el paciente; 4) calidad de la relación interpersonal con el paciente.
Método
Los cuestionarios por correo y las entrevistas telefónicas son métodos poco recomendables porque muchos no se contestan y la información es de dudosa validez y fiabilidad. Los inventarios autoaplicados son métodos económicos y que carecen del sesgo introducido por el entrevistador, aunque en ocasiones tienen dificultades de comprensión por parte de las personas de bajo nivel cultural.
Aunque el más costoso, la entrevista personal estandarizada aporta la información más completa y válida, al poder el entrevistador insistir en detalles y comprobar las inconsistencias en las respuestas. Estas entrevistas pueden ser estructuradas —con una redacción y secuencia de preguntas predeterminadas y con unas escalas de puntuación individuales muy definidas—; o no estructuradas —sólo indicaciones generales sobre el orden y redacción de las preguntas—; o semiestructuradas —con términos definidos, preguntas principales fijas y escalas de puntuación predefinidas, pero que permiten al entrevistador libertad para hacer comprobaciones adicionales antes de establecer la puntuación definitiva—. La entrevista en persona semiestructurada es el método más recomendable para la obtención de información sobre el funcionamiento social de los pacientes y la carga generada por los mismos.
Contenido
Las principales áreas de carga son: la ocupación/empleo, la vida social y tiempo libre, la salud física, los efectos emocionales/en la salud mental, la economía/ingresos, las tareas de la casa, la interacción familiar, la escolarización/educación, los hijos, la interacción con otras personas fuera del hogar. Algunos instrumentos incluyen las conductas del cómo una de las áreas de carga familiar. Sin embargo, las conductas del paciente son consideradas mayoritariamente como variables independientes y su inclusión como variable dependiente en los estudios de carga es cuando menos cuestionable.
Las principales dimensiones de la carga son la objetiva (cualquier alteración de la vida familiar potencialmente verificable y observable) y subjetiva (sentimientos personales de llevar una carga, estar insatisfecho, preocupado, molesto, etc.).
La mayoría de las escalas valoran las cargas objetivas únicamente si se relacionan —«probablemente»— con la enfermedad del paciente. Lo más recomendable es evaluar por un lado la presencia de la carga y separadamente la relación de la misma con la conducta del paciente. Cuando se permite a los informantes opinar sobre la causa de un acontecimiento adverso en la familia se obtiene información no comparable. Unos tienden a minimizar los efectos de la enfermedad sobre las demás personas mientras que otros, los más angustiados por la enfermedad, exageran las consecuencias sociofamiliares de la misma. Incluso cuando la valoración de la relación entre un efecto y la enfermedad del paciente la hace el entrevistador, éste ha de basarse en información aportada por el informante y difícilmente verificable por fuentes externas. En estas circunstancias, para conseguir datos comparables y de alta calidad está más indicado valorar rutinariamente si un hecho sucede o no, independientemente de que el informador o el entrevistador lo consideren causado por el paciente. Adicionalmente se puede recoger el juicio sobre la relación con la enfermedad del paciente establecido por el entrevistador o preferiblemente el informador. En las comparaciones entre grupo se debe realizar un análisis separado para todas las cargas objetivas y para aquellas relacionadas con la enfermedad del paciente en orden a detectar diferencias intergrupo en los estilos de atribución de la carga al paciente.
Inicialmente las escalas de carga evaluaban por separado la dimensión objetiva de cada área y globalmente la dimensión subjetiva. Sin embargo, los diferentes aspectos del funcionamiento social del paciente o de la carga objetiva generan distintos niveles de malestar entre los que rodean al paciente por lo que se considera más recomendable evaluar el malestar del informante en relación con cada aspecto problemático o dificultad asociada a la enfermedad.
Con frecuencia se pretende que el informante aporte datos sobre los efectos adversos de la enfermedad no sólo sobre él, sino también sobre otros miembros de la familia, incluso aunque no vivan en casa, o sobre otras personas que no son de la familia. Más difícil es pedirle que valore con precisión no sólo los efectos objetivos, sino también los subjetivos. Los pocos estudios existentes demuestran que la información obtenida sobre la carga de otras personas distintas del informante es cuanto menos dudosa. Dos recomendaciones importantes al respecto:
-
Sobre la reacción subjetiva ante la conducta del paciente sólo puede informarnos el afectado.
-
La carga objetiva debe ser evaluada y analizada por separado en función de quién la soporta, con un mínimo de tres categoría distintas:
a) El informante.
b) Otros que viven en la misma casa que el informante.
c) Otros que viven en distinta casa.
Propiedades psicométricas
Se reconoce ampliamente la necesidad de demostrar en una nueva escala o instrumento la fiabilidad, viabilidad, sensibilidad al cambio y un sistema de valoración cuantitativa bien desarrollado. Sin embargo, no se tienen en cuenta que la fiabilidad y la validez de una determinada escala no se establecen de una vez y para siempre. Estos factores son en gran medida dependientes del contexto y deben reevaluarse cada vez que las características de la población a estudiar cambian. La fiabilidad interobservador debe confirmarse en cada estudio, sobre todo cuando se utilizan escalas de tipo global-rating. La validación de la información sobre carga objetiva y subjetiva tiene problemas diferentes. Los análisis factoriales están comenzando a dar algunos resultados14.
Análisis
Los instrumentos deben de estar diseñados para facilitar la recogida de datos y su análisis posterior. En esta tarea es útil el disponer de una detallada guía de evaluación, con información precisa sobre la clasificación de los datos y unas hojas de puntuación que simplifiquen el paso de los datos al ordenador. La existencia de un programa de ordenador que permita la corrección computerizada añade atractivo y utilidad a la escala. Es útil desarrollar puntuaciones globales de las distintas áreas, dimensiones o personas que soportan la carga.
INSTRUMENTOS PARA LA EVALUACIÓN DE CARGA FAMILIAR O DEL CUIDADOR EN LAS ENFERMEDADES MENTALES GRAVES
Tres revisiones extensas se han realizado sobre los instrumentos de carga4, 11, 13. Schene et al.4 se centra en los 21 instrumentos más recientes y en uso real tanto clínico como investigador, identificados mediante una búsqueda activa de los mismos, incluyendo los no publicados hasta ese momento. Aporta información sobre sus bases teóricas y conceptuales, su contenido, aplicabilidad, precursores y características psicométricas disponibles. Recientemente se han publicado nuevos instrumentos15 y se continúan desarrollando más.
Bases conceptuales y contenidos
Todos los instrumentos actuales consideran la carga como un concepto multidimensional. Algunos consideran los síntomas de la enfermedad y los comportamientos del paciente la causa de la carga. Otros se basan en la teoría de los roles o del estrés. Un único instrumento se basa en criterios económicos2. La principal distinción teórica la establecen entre carga subjetiva y objetiva, pero de forma más implícita que explícita y operativizada.
Platt26 considera los síntomas y conductas disfuncionales como objetivos y valora el malestar que originan en el informante (subjetivo) en relación con cada problema asociado con la enfermedad del paciente. Gopinath27 y Tessler28 utilizan la misma aproximación pero además incluyen como carga subjetiva la angustia, la depresión y la vergüenza. Schene29 defiende que la carga se valore objetivamente, como por ejemplo, por la frecuencia con la que los familiares tienen que hacer labores de cuidado del paciente. Schene y Tessler valoran el malestar, tensión y preocupaciones, pero no directamente relacionadas con la conducta del paciente. Pai30 valora la carga subjetiva únicamente con una pregunta: ¿Cuánto ha sufrido usted por la enfermedad del paciente? Potaszik y Nelson31 y Smzmukler et al.15 sólo valoran carga subjetiva.
Las dimensiones incluidas en la mayoría de los instrumentos son: Efectos sobre la interacción familiar, la rutina familiar, el tiempo libre, el trabajo/ocupación, la salud mental, la salud física, el uso de psicotropos, el soporte social, otras personas ajenas a la familia y los hijos, consecuencias económicas, ayudas al paciente con actividades de la vida diaria, supervisión al paciente, motivación o estimulación al paciente, malestar, estigma, preocupaciones, vergüenza, culpa, carga global. Algunos instrumentos incluyen también como dimensiones independientes las preocupaciones cognitivas, los sentimientos de pérdida y pena, el conocimiento de la enfermedad, problemas con el uso de alcohol o drogas por el paciente, sentimientos de amenaza, cambio de los planes personales, preocupación por el cambio del paciente, experiencias personales positivas y aspectos positivos de la relación.
La media de dimensiones de los instrumentos es de 13. Algunas dimensiones incluyen un sólo ítem y otras son subescalas muy desarrolladas. Sólo el 62% incluye una escala de carga global constituido por un ítem independiente, sumatorio de las subescalas o valoración acumulativa de ítems, o por valoración del entrevistador.
Los análisis factoriales para examinar la estructura subyacente del concepto de carga aportan una base empírica a las dimensiones de: preocupaciones, efectos sobre la rutina/interacción familiar, cuidado y control, problemas de conducta, carga económica, malestar y estigma.
Cada instrumento se ha desarrollado con una finalidad y características propias. Todos están influenciados por instrumentos previos, incluso en la selección de los ítems. La mayoría de los instrumentos se han desarrollado en EEUU; algunos en el Reino Unido e India y uno en Grecia, Australia, Italia, Noruega, Suiza y Países Bajos. Predominan las entrevistas personalizadas. Algunos tienen formatos que permiten las entrevistas telefónicas y uno es un cuestionario para enviar por correo. También hay varios instrumentos autoadministrados.
La mayor parte de las entrevistas requieren una preparación previa del entrevistador, algunas específica. Normalmente se requiere conocimiento de las enfermedades mentales graves y conocimientos clínicos generales. Algunos requieren entrenamiento específico, mientras en otros es suficiente con el empleo del manual. El juicio del entrevistador es determinante en algunos de ellos.
El número de ítems varía entre 19 y 300, con una media de 73. Los más numerosos incluyen preguntas sobre aspectos relacionados con la carga como la composición familiar, el soporte social, la atención por profesionales, etc. El tiempo de administración es muy variable. Casi todos los instrumentos evalúan un período de tiempo de 4 semanas o 30 días. Una evalúa un intervalo de hasta 6 meses. Algunas evalúan sólo el momento actual. La carga del cuidador de un enfermo mental crónico no se relaciona con un único acontecimiento estresante agudo, sino con una constelación de acontecimientos durante un período de tiempo prolongado durante el cual inevitablemente se producen cambios en la intensidad de los estresores, la apreciación de los mismos y las estrategias para afrentarlos. Esto obliga a la evaluación longitudinal prospectiva de la misma. En los estudios de seguimiento suele contemplarse todo el período entre las evaluaciones. Los datos psicométricos son más bien escasos. Sólo algunas escalas aportan puntuaciones de las subescalas y globales.
La utilización más frecuente de estos instrumentos ha sido para el desarrollo de estudios descriptivos, seguidos por los estudios de evaluación de programas y los ensayos clínicos controlados. La mayoría se centran en enfermos mentales graves. Se ha estudiado la repercusión fundamentalmente en padres y hermanos y mucho menos en pareja, hijos u otras personas. Aunque muchas veces nos referimos a la «carga familiar», la mayor parte de los estudios se centran en los cuidadores principales, siendo más exacto hablar de «carga del cuidador». La carga del cuidador es un concepto más restringido que la carga familiar, pero más sencillo de evaluar y al mismo tiempo más fiable en cuanto a los datos obtenidos.
No existe todavía un «patrón oro» de carga familiar y la aplicación de criterios estrictos a la hora de seleccionar los instrumentos más adecuados a utilizar en cada momento es imprescindible.
PROYECTO ECFOS: EVALUACIÓN DE CARGA FAMILIAR OBJETIVA Y SUBJETIVA
Objetivo
El Grupo Psicost está desarrollando un proyecto coordinado de evaluación de carga familiar en 4 áreas diferenciadas en cuanto a sus características sociodemográficas y la provisión de servicios de Salud Mental. Presentamos los resultados descriptivos de la evaluación de la carga familiar en una muestra de cuidadores de pacientes esquizofrénicos atendidos en una de esas áreas: el Centro de Salud Mental de Burlada en Navarra.
Material y método
Se incluyeron en el estudio los pacientes con diagnóstico de Esquizofrenia (DSM-IV) que estuvieron en contacto con el CSM durante el año previo y mantenían el contacto el 1/10/97; entre 16 y 60 años; excluido el diagnóstico comórbido de retraso mental (n = 101). Rechazaron participar en el estudio 24 pacientes. En 8 casos no existía ninguna persona implicada en su cuidado y en 2 casos los cuidadores se negaron a participar. Finalmente se incluyeron 67 cuidadores principales.
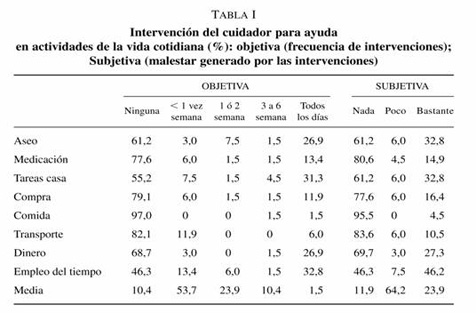
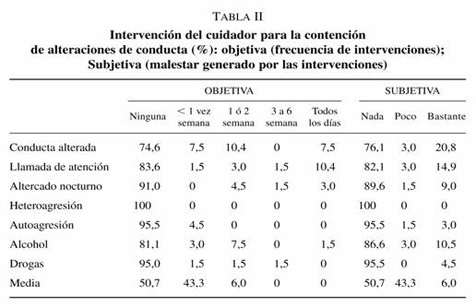
La evaluación se realizó mediante el cuestionario ECFOS (Entrevista de Carga Familiar Objetiva y Subjetiva), una entrevista estructurada de una hora de duración derivada de «The Family Burden Interview Scherule-Short Form»28. La entrevista se realizó en persona por una Trabajadora Social con amplia experiencia en Salud Mental. La evaluación se centró en el mes previo a la entrevista.
La entrevista valora la frecuencia de intervenciones para ayudar al paciente en actividades de la vida cotidiana y para contener trastornos del comportamiento; la repercusión en la rutina diaria del cuidador y su pérdida de oportunidades a lo largo de la vida; los gastos económicos del familiar relacionados con la enfermedad y la repercusión en la salud del cuidador (carga objetiva). También se evalúa la repercusión para el cuidador de las intervenciones para ayudar al paciente en sus actividades de la vida cotidiana y para contener los trastornos de conducta y las preocupaciones generales por el paciente (carga subjetiva). La evaluación media de cada módulo es la media aritmética agrupada.
Resultados
La edad media del cuidador es de 55 años, con un 30% mayores de 65 años. El 48% son progenitores; 34% hermanos y 12% cónyuges. El 89,6% necesitan intervención familiar en actividades de la vida cotidiana (tabla I). El 49,3% presentaron alteraciones de conducta que la familia tuvo que controlar (tabla II). Estas tareas generaron malestar al 88,1% de los cuidadores. El 44,7% viven siempre o frecuentemente preocupados por el paciente (tabla III).
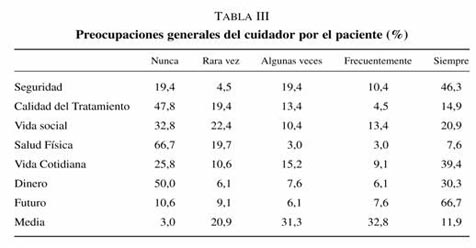
El cuidado del enfermo supone un coste extra para el cuidador de 20.000 ptas./mes relacionadas con la enfermedad. El 35,8% de los cuidadores consideran la enfermedad una carga económica constante. Sin embargo, para el 43,3% el cuidado del enfermo no ha supuesto un aumento de los gastos.
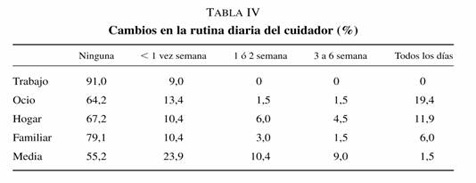
El 44,8% de los cuidadores ven alterada su rutina diaria por atender a los pacientes (tabla IV). El 43,3% de los cuidadores han sufrido pérdidas significativas de oportunidades sociolaborales a lo largo de la vida por la enfermedad de su familiar.
El 12,1% de los cuidadores presentan patologías relacionadas con las tareas de atención al paciente.
Los cuidadores dedican una media de 11 horas a la semana al cuidado del paciente. El 40% de los cuidadores no reciben ayuda de otros cuidadores en su tarea.
Discusión
La muestra de cuidadores se ha obtenido de la población real de pacientes esquizofrénicos atendidos en el centro y representa al 72% del total de pacientes con un cuidador reconocido. Las características de la muestra son similares a las habitualmente atendidas en los centros ambulatorios.
Los datos hacen referencia a la carga del cuidador y no pueden generalizarse al conjunto de la familia, si bien un porcentaje significativo no recibe ayuda de otros familiares.
La evaluación se centra en el mes previo, pero las consecuencias para el cuidador a lo largo de la vida son significativas fundamentalmente en los aspectos de ocio y laborales. Es necesario el desarrollo de evaluaciones longitudinales.
El elevado número de hermanos incluidos en el estudio actúan fundamentalmente en la toma de decisiones, pero su implicación en tiempo directamente con el paciente es menor que la de los cuidadores más habituales, los padres.
Los cuidadores principales son las madres, mujeres, sin incorporación al mercado laboral. Los cambios sociodemográficos y familiares pueden afectar a medio plazo al cuidado de los pacientes esquizofrénicos.
La ayuda en actividades de la vida cotidiana supone la principal fuente de carga para las familias por su frecuencia y prolongación en el tiempo.
Los resultados son congruentes con otros estudios realizados en nuestro medio32, 33.
CONCLUSIONES
Los programas de atención comunitaria a los pacientes esquizofrénicos dependen de forma significativa de los cuidados informales realizados por las familias. Las familias suplen la escasez de recursos terapéuticos ocupacionales y residenciales. Por este motivo, el que los pacientes permanezcan en las familias se ha convertido en un fin en sí mismo, independientemente de su viabilidad y de su idoneidad en la situación real del paciente.
A cambio no se les ha proporcionado a las familias los recursos mínimos para poder cumplir con esta misión. Continuamente se contemplan sus obligaciones como familiares y muy rara vez sus derechos.
Esto está ocasionando grandes costes a las familias. Costes cuantificables en dinero, tiempo y oportunidades perdidas, así como en salud y calidad de vida.
El concepto de Carga Familiar, aún con sus limitaciones actuales, está lo suficientemente desarrollado como para considerarlo útil en la evaluación de la calidad de los programas de tratamiento de los pacientes y de la situación real en la práctica clínica rutinaria.
Los programas de tratamiento que se desarrollen en un futuro han de contemplar recursos para disminuir la dependencia de las familias y para prevenir y solucionar los efectos adversos que conlleva el ejercer como cuidadores.
Si la segunda mitad del siglo XX trajo el cierre de los manicomios, los cambios sociodemográficos y culturales junto a la sobrecarga a la que se les está sometiendo nos hacen temer que la primera mitad del siglo XXI traiga el «cierre» de las familias como cuidadoras de los pacientes esquizofrénicos.
REFERENCIAS BIBLIOGRÁFICAS
1. Hargreaves WA, Shumnway M, HU T, Cuffel B. Cost-outcome methods for mental health. San Diego, Academic Press, 1998.
2. Clark RE, Drake RE. Expenditures of time and money by families of people with severe mental illness and substance use disorders. Community Ment Health J 1994; 30: 145-163.
3. Fadden G, Bebbington P, Kuipers L. The burden of care: The impact of functional psychiatric illness on the patient’s family. Br J Psychiatry 1987; 150: 285-292.
4. Schene AH, Tessler RC, Gamache GM. Instruments measuring family or caregiver burden. Soc Psychiatry Psychiatr Epidemiol 1994; 29: 228-240.
5. Gubman GD, Tessler RC, Willis G. Living with the mentally ill: factors affecting household complaints. Schzo-phr Bull 1987; 13: 727-736.
6. Treudley MB. Mental illness and family routines. Ment Hygiene 1946; 15: 407-418.
7. Clausen JA, Yarrow MR. The impact of mental illness on the family. J Soc Issues 1955; 11: 3-64.
8. Mills E. Living with mental illness: A study in east London. London, Routledge & Kegan Paul, 1962.
9. Grad J, Sainsbury P. Mental illness and the family. Lancet 1963; 1: 544-547.
10.Hoening J, Hamilton MW. The schizophrenic patient in the community and his effect on the household. Int J Soc Psychiatry 1966; 12: 165-176.
11.Platt S. Measuring the burden of psychiatric illness on the family: an evaluation of some rating scales. Psychol Med 1985; 15: 383-393.
12.Bulger MW, Wandersman A, Goldman CR. Burdens and gratifications of caregiving. Appraisal of parental care of adults with schizophrenia. Am J Or-thopsychiatry 1993; 63: 255-265.
13.Schene AH. Objetive and Subjetive dimensions of family burden. Towards an integrative framework for research. Soc Psychiatry Psychiatr Epidemiol. 1990; 25: 289-297.
14.Schene AH, van Wijngaarden B, Koeter MWJ. Family Caregiving in Schizophrenia: Domains and Distress. Schizophr Bull 1998; 24: 609-618.
15.Szmukler GI, Burgess P, Herrman H, Henson A, Colusa S, Bloch S. Caring for relatives with serious mental illness: the development of the Experience of Careging Inventory. Soc Psychiatry Psyhiatr Epidemiol 1996; 31: 137-148.
16.Tucker C, Barker A, Gregorie A. Living with schizophrenia: caring for a person with a severe mental illness. Soc Psychiatry Psyhiatr Epidemiol 1998; 33: 305-309.
17.Winefield HR, Harvey E. Determinants of psychological distress in relatives of people with chronic schizophrenia. Schizophr Bull 1994; 19: 619-625.
18.Wintersteen RT, Rasmussen KL. Fa-thers of persons with mental illness: a preliminary study of coping capacity and service needs. Community Ment Health J 1997; 33: 401-413.
19.Guarnaccia PJ, Parra P. Ethnicity, social status, and families experiences of caring for a mentally ill family member. Community Ment Health J 1996; 32: 243-260.
20.Biegel DE, Milligan SE, Putnam PL, Song L-Y. Predictors of burden among lower socioeconomic status caregivers of persons with chronic mental illness. Community Ment Health J 1994; 30: 473-494.
21.Phelan JC, Bromet EJ, Link BG. Psychiatric illness and family stigma. Schizophr Bull 1998; 24: 115-126.
22.Birchwood M, Cochrane R. Families coping with schizophrenia: coping styles, their origins and correlates. Psychol Med 1990; 20: 857-865.
23.Kendler KS. Social support: A genetic-epidemiologic analysis. Am J Psychiatry 1997; 154: 1398-1404.
24.Cornwal PL, Scott J. Burden of care, psychological distress and satisfaction with services in the relatives of acutely mentally disordered adults. Soc Psychiatry Psyhiatr Epidemiol 1996; 31: 345-348.
25. Magliano L, Fadden G, Madianos M, Caldas de Almeida JM, Held T, Guarneri M, Marasco C, Tosini P, Maj M. Burden on the families of patients with schizophrenia: results of the BIOMED I study. Soc Psychiatry Psyhiatr Epidemiol 1998; 33: 405-412.
26. Platt S, Weyman A, Hirsch S. Social Behaviour Assessment Schedule (SBAS), 3rd edn). NFER-Nelson, Windsor, Berk-shire, 1983.
27. Gopinath PS, Chaturvedi SK. Distressing behaviour of schizophrenics at home. Act Psychiatr Scand 1992; 86: 185-188.
28. Tessler RC, Gamache GM. Toolkit for evaluating family experiences with severe mental illnes. Cambridge, MA: Human Services Research Institute, 1995.
29. Schene AH, Van Wijngaarden B. The Involvement Evaluation Questionnaire. Department of psychiatry, University of Amsterdam, Amsterdam, 1992.
30. Pai S, Kapur RL. The burden on the family of a psychiatric patient: development of an interview schdule. Br J Psychiatry 1981; 138: 332-335.
31. Potasnik H, Nelson G. Stress and social support. Thre burden experienced by the family of a mentally ill person. Am J Community Psychol 1984; 12: 589-607.
32. Szmukler GI, Wykes T, Parkman S. Care-giving and the impact on carers of a community mental health service. Br J Psychiatry 1998; 173: 399-403.
33. Castilla A, López M, Chavarría
V, et al. La carga familiar en una muestra de pacientes esquizofrénicos
en tratamiento ambulatorio. Rev Asoc Esp Neuropsiq 1998; 68: 621-642.