Informaciones Psiquiátricas - Segundo trimestre 2002. Número 168
Evaluación neuropsicológica en la esquizofrenia
Amalia Zarzuela Ituarte
Psicóloga Clínica. Psicóloga Becaria. Unidad de Hospitalización
Psiquiátrica.
Hospital Virgen del Camino. Pamplona.
Recepción: 09-04-02 / Aceptación: 29-04-02
INTRODUCCIÓN
La anatomía, la fisiología y la funcionalidad del cerebro es uno de los «puntos calientes» en la investigación biomédica actual y ocupa un lugar destacado dentro de publicaciones de reconocido prestigio como Nature y Science. A su progresivo descubrimiento contribuyen profesionales de diversas áreas de conocimiento que desde diferentes perspectivas teóricas, métodos y técnicas van poco a poco desvelando los secretos que encierra este enigmático órgano.
Dentro de las Neurociencias la Psicología-Psiquiatría es una de las disciplinas que aborda esta línea investigadora. Desde las primeras referencias históricas a principios del siglo XIX por autores de tanta trascendencia como Morel quien habló de «Démence Précoce», Kahlbaum de «Parafrenia Hebética», Hecker de «Hebefrenia», Kraepelin de «Dementia Praecox» y Bleuler de «Esquizofrenia» se ha asociado la enfermedad mental con un déficit en el funcionamiento cerebral y, aunque no todos concedían la misma importancia a los déficits cognitivos todos ellos reconocieron su existencia en un determinado grupo de pacientes. A partir de ese momento los esfuerzos han ido dirigidos a precisar ese déficit llevándose a cabo multitud de estudios para detectar la estructura dañada, los neurotransmisores alterados y las funciones cognitivas disminuidas.
A pesar de que la constatación y descripción de los déficits cognitivos están presentes desde los primeros momentos de la psiquiatría, sirvan de ejemplo las descripciones de Kraepelin sobre los trastornos de la atención1 y del creciente interés que han despertado en los últimos años no deja de sorprender que no estén incluidos como criterio diagnóstico en las clasificaciones al uso.
Es más, desde estas clasificaciones se concibe a los trastornos psiquiátricos fuera del marco de las enfermedades médicas de manera que la relación «sintomatología-alteraciones cognitivas-trastorno orgánico cerebral (funcional y/o estructural)» no tiene cabida.
NEUROPSICOLOGÍA Y EVALUACIÓN NEUROPSICOLÓGICA
Neuropsicología
El término «Neuropsicología» ha sido utilizado por diversos autores antes de ser realmente definido. Así, según B. Kolb y I. Q Wishaw2 y J. Leon Carrión3:
-
El término fue nombrado aparentemente por primera vez por D. O. Hebb4 en un subtítulo de su libro publicado en 1949 y titulado «The organization of Behavior: A Neuropsychological theory». El término no se utilizó ni se definió en el texto por lo que cabe pensar que pretendiera representar un estudio donde se combinaban los intereses comunes del neurólogo y del psicólogo fisiológico por la función cerebral.
-
En 1957 Heinrich Klüver5 utiliza el término en el prefacio de su libro: «Behavior Mechanisms in Monkeys» aunque aquí tampoco se define.
-
En 1960 se le dio mucha publicidad al término cuando apareció en el título de una colección de las obras de K. S. Lashley6, 7: «The Neuropsychology of Lashley» la mayor parte de las cuales eran estudios sobre ratas y monos. En esta ocasión tampoco se definió el término.
Es por esta circunstancia que puede afirmarse que el término tiene un origen relativamente reciente. En 1971 Benton8 define la Neuropsicología como: «la ciencia que se ocupa de aclarar las relaciones entre las funciones cerebrales y la conducta humana» y es así como hoy en día la conciben la mayoría de los autores.
Esta definición contemporánea encierra una larga historia de controversias e investigación que han llevado a admitir dos hipótesis principales sin las cuales la neuropsicología no podría entenderse:
-
La Hipótesis del Cerebro: Según la cual el cerebro es la fuente del comportamiento.
- La Hipótesis de la Neurona: La unidad de la estructura y la función del cerebro es la neurona.
Es una ciencia multidisciplinar y extrae información a partir de muchas áreas del conocimiento: anatomía, biología, biofísica, etología, farmacología, fisiología, psicología, filosofía... y aunque puede decirse que es una ciencia relativamente nueva, sus ideas principales y su historia no lo son2, 3, 9, 10, 11, 12, 13.
Su desarrollo está estrechamente vinculado a:
-
Los Descubrimientos Científicos: que han ido facilitando una mejor aproximación al conocimiento del cerebro con nuevos utensilios, técnicas, pruebas, procedimientos, aparatos... cada vez más precisos.
-
Psicodiagnóstico: el desarrollo de técnicas y pruebas para medir, evaluar o valorar las conductas humanas.
Se pueden encontrar antecedentes de la neuropsicología en los primeros momentos de la historia pero la aparición de la neuropsicología como ciencia está estrechamente ligada a los progresos de la neurología y a los progresos de la psicología.
Evaluación Neuropsicológica
Definición:
Uno de los autores más importantes en la evaluación neuropsicológica M. D. Lezak14, 15, 16, entiende que la neuropsicología es una ciencia clínica, y por lo tanto aplicada, que se preocupa en estudiar la expresión conductual de la disfunción cerebral. Para ella el énfasis de la neuropsicología clínica se centra fundamentalmente en la evaluación del cambio conductual.
La evaluación neuropsicológica es una disciplina en auge que va más allá de la medida y que está relacionada con el diagnóstico y la evaluación de los problemas conductuales asociados con una disfunción cerebral. Es un proceso complejo.
El término de Evaluación aplicado a la neuropsicología toma fuerza a partir de 1976 cuando Lezak publica la primera edición de su libro «Neuropsychological Assessment» (Evaluación Neuropsicológica)14. Para Lezak «la naturaleza de la evaluación neuropsicológica hace que un profesional competente deba poseer habilidades de entrevista y counseling, la apreciación de variables sociales y culturales y el adiestramiento de un psicólogo clínico; la sofisticación estadística y familiaridad con los tests de un psicometra; y un amplio entendimiento comprehensivo del sistema nervioso humano y sus patologías, al menos a un nivel comparable al de un médico general práctico».
En los primeros momentos de la constitución de la neuropsicología se consideró que la evaluación neuropsicológica sólo debía realizarse dentro del contexto de un examen neurológico de pacientes que habían sufrido algún daño en su Sistema Nervioso Central. Este es el caso de autores como Walsh9, 17 quien además otorgó al menos cuatro funciones a la evaluación neuropsicológica dentro del examen neurológico:
-
Ofrecer una información crucial respecto al diagnóstico.
-
Dar información para la comprensión de las formas en que la condición neurológica ha afectado al paciente que facilite la planificación del tratamiento.
-
Proporcionar un método importante para valorar las diversas formas de tratamiento, bien sean éstas neuroquirúrgicas o en la terapia medicamentosa.
-
Impedir que los procesos de rehabilitación neuropsicológica y neurológica se realicen a ciegas.
En la misma línea Smith18 consideraba el uso de pruebas neuropsicológicas muy útil durante el examen neurológico de aquellas personas con sospecha o confirmación de alteraciones en el Sistema Nervioso Central especialmente en los siguientes casos:
-
Cuando existe una patología cerebral confirmada la evaluación neuropsicológica ofrece medidas cualitativas y cuantitativas de funciones sensoriales, motoras, verbales o de capacidades mentales que son imprescindibles para la planificación de la rehabilitación. Asimismo la repetición de los exámenes neuropsicológicos permite conocer los avances o el grado de recuperación funcional así como los déficits que persisten.
-
En aquellos casos en que el examen neurológico no discrimina bien, las pruebas neuropsicológicas constituyen un método que puede contribuir a la precisión de la conclusión neurológica.
-
Las pruebas neuropsicológicas han contribuido a aumentar la definición de las relaciones estructura-función del cerebro humano y al desarrollo de técnicas diagnósticas más refinadas.
De esta manera la evaluación neuropsicológica se ha llegado a considerar como un complemento de la evaluación neurológica puesto que por un lado puede ayudar a disminuir los falsos positivos y negativos de la evaluación neurológica; y, por otro, supone un enfoque diferente y que amplía el puramente neurológico. La evaluación neuropsicológica va a ser fundamental para diseñar y planificar la rehabilitación funcional y valorar sus resultados.
No obstante desde que se constató el déficit cognitivo de los trastornos psiquiátricos y se lanzó la hipótesis de una implicación neurológica funcional-estructural de trastornos como la esquizofrenia, la neuropsicología y la evaluación neuropsicológica ha dejado de ser patrimonio exclusivo de la evaluación neurológica de los pacientes con daño cerebral y también ha entrado a formar parte de la ya compleja valoración de los pacientes con trastornos psiquiátricos. En este nuevo campo de aplicación de la evaluación neuropsicológica autores como Keefe19 hacen notar que este tipo de evaluación no debe plantearse como objetivo la identificación de las áreas cerebrales alteradas mediante la aplicación de tests ya que ello supondría el aceptar tres presupuestos teóricos erróneos:
-
Los tests son específicos de funciones cognitivas.
-
Los tests son específicos de áreas cerebrales.
-
La hipoactividad tras estimulación sugiere una disfunción cerebral.
Sino que esta evaluación puede ser más útil en psiquiatría si las alteraciones cognitivas se evalúan bajo la óptica de:
-
Marcadores de subtipos.
-
Predictores del curso.
-
Marcadores de diagnóstico diferencial.
-
Indicadores que ayudan a la planificación de tratamiento.
Aspectos Prácticos de la Evaluación Neuropsicológica
Proceso: La evaluación neuropsicológica no es una mera aplicación de tests sino que se trata de un proceso donde la aplicación de las pruebas tan solo es un paso. Los principales pasos que deben seguirse son:
-
El proceso comienza con la observación y recogida de datos: la conducta del paciente levanta la sospecha de la existencia de déficit cognitivo.
-
Esa sospecha nos llevará a la formulación de una hipótesis.
-
En base a esta hipótesis se elegirán las técnicas y pruebas de evaluación que pueden comprobarla.
-
Corrección y valoración de las pruebas.
-
Con esta valoración se procederá a integrar los datos para darles una interpretación global.
-
El resultado de la valoración finalmente se contrasta con la hipótesis previamente establecida.
-
Descripción, Predicción y Toma de Decisiones.
Este proceso puede realizarse desde un enfoque cuantitativo (evaluación centrada en los resultados de la escuela americana), desde un enfoque cualitativo (evaluación centrada en el proceso de resolución de tareas derivada de la psicología soviética) o desde un enfoque mixto en el que sin olvidar el rigor metodológico del enfoque cuantitativo también se concede importancia a la comprensión de los procesos individuales.
Funciones: La hipótesis que se hayan planteado conducirán a la necesidad de:
- Una valoración neuropsicológica completa: cuando tengamos sospecha de una afectación generalizada. Entonces se debe evaluar un amplio abanico de funciones: atención, concentración, lenguaje (comprensión y expresión, verbal y escrita), memoria (verbal, visual, numérica, a corto y largo plazo, de recuerdo y de reconocimiento), praxias (praxias motoras, praxias constructivas, praxias del vestir...), gnosias (reconocimiento de caras, de formas, del esquema corporal...), resolución de problemas...
-
Una valoración de funciones específicas: cuando sospechemos de la alteración de funciones determinadas.
Instrumentos: Los instrumentos que utilicemos en la evaluación dependerán de las funciones que vayamos a explorar:
-
Función Global: Se deben utilizar baterías fijas o flexibles que evalúen un amplio espectro de funciones. Entre ellas podemos mencionar: Batería Luria-Nebraska, Batería Halstead Reitan, Programa Integrado de Exploración Neuropsicológica-Test Barcelona, CAMDEX...
-
Funciones Específicas: Algunos ejemplos son los siguientes:
-
Atención-Concentración: Trail Making A y B (Batería Halstead-Reitan), CPT...
-
Memoria Verbal, Dígitos, Visual: Test Barcelona, Escala Clínica de Memoria de Wechsler, Test de Rivermead, Test de Benton, Figura de Rey...
-
Aprendizaje: Pares Asociados de la Escala Clínica de Memoria de Wechsler, Lista de palabras del Test Barcelona.
-
Funciones Visoespaciales: Copia de la Figura Compleja de Rey, Cubos, Clave de Números (WAIS)...
-
Funciones Ejecutivas: Torre de Hanoi, Test de Clasificación de Tarjetas de Wisconsin, Praxias motoras de la Batería de Luria, Fluencia Verbal, Fluencia de Dibujos, Test de Colores de Stroop...
-
Cociente intelectual: WAIS
-
Los instrumentos deben tener una validez y fiabilidad demostradas. El mayor problema es que una gran parte de los instrumentos de valoración neuropsicológica no están traducidos y baremados con población española. En cada caso deberemos decidir qué tipo de comparación nos puede ser más útil:
-
Comparación con baremos de controles sanos equiparados en educación, sexo y grupo de edad.
-
Comparación con baremos de poblaciones de pacientes afectados de la misma o de diferente patología.
-
Comparación intrasujeto: En la práctica clínica con puntuaciones del mismo sujeto en otro momento: en el seguimiento, con otra pauta de tratamiento...
-
Comparación intergrupo: En investigación comparación de diferentes grupos según las variables que interesen.
Condiciones del Sujeto y de la Situación: La validez de la evaluación va a depender de la fiabilidad y validez de las pruebas que se apliquen pero también de otras condiciones que están más relacionadas con el sujeto y con la propia situación de evaluación. Debemos eliminar todas aquellas circunstancias que a la hora de la valoración de los resultados nos puedan hacer dudar de lo que realmente hemos evaluado. Si lo que queremos es evaluar el rendimiento cognitivo de un paciente deberemos procurar que su estado sea el más favorable posible. Así deberemos procurar:
-
Nivel de conciencia suficiente.
-
Nivel de Atención-Concentración suficiente.
-
Estabilidad psicopatológica.
-
Dosis ajustadas de medicación para evitar la interferencia de efectos secundarios.
-
Colaboración del paciente.
-
Evitar estados fisiológicos que puedan interferir en la ejecución de las pruebas: cansancio, sueño, hambre...
-
Evitar planificar la evaluación durante la administración de Terapia Electroconvulsiva y al menos durante los tres meses siguientes a no ser que nuestro objetivo sea el estudio de funciones cognitivas en relación a este tipo de tratamiento.
-
Tener en cuenta las características del paciente para la selección y aplicación de las pruebas: si el paciente es daltónico, analfabeto, si precisa de gafas, audífonos, si consume tóxicos, si tiene lesiones neurológicas previas...
-
Condiciones de espacio adecuadas: luz, temperatura...
ETAPAS EN LA INVESTIGACIÓN SOBRE ALTERACIONES COGNITIVAS EN LA ESQUIZOFRENIA
La evaluación neuropsicológica es fundamental en la investigación sobre las alteraciones cognitivas en la esquizofrenia. Ésta se ha desarrollado en cuatro etapas20:
-
En la primera de ellas (años 70) la atención se dirigió fundamentalmente a detectar y definir los déficits neuropsicológicos por la comparación del rendimiento de pacientes esquizofrénicos con sujetos controles sanos, pacientes afectados de daño cerebral y otros trastornos psiquiátricos mediante la aplicación de baterías estandarizadas clásicas como la Batería Luria Nebraska, la Batería Halstead-Reitan y la Escala de Inteligencia de Wechsller21, 22, 23, 24. De estos estudios se llegó a la conclusión que queda reflejada en el siguiente cuadro:
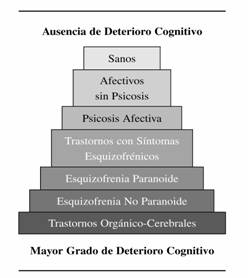
-
Durante los años 80 la investigación tomó un nuevo enfoque caracterizado por la utilización de baterías más flexibles de evaluación en las que se incluían un gran número de pruebas destinadas a valorar las diferentes funciones cognitivas. Los datos aportaron evidencia sobre la alteración bilateral de las funciones fronto-temporales y la conservación de las funciones parietales25, 26.
-
A partir de aquí la línea de los trabajos se dirigió tanto a profundizar en los déficits detectados en los estudios previos27, 28 como investigar la especificidad de las alteraciones cognitivas29, 30, 31, 32, 33, 34, 35, 36. Los grupos investigadores encontraron que las alteraciones en atención, memoria, funciones ejecutivas y aprendizaje eran las más importantes y que estaban presentes no sólo en la esquizofrenia sino también en otros trastornos del espectro de la psicosis.
-
Ya en la década de los 90 y una vez admitida la presencia de déficits cognitivos la gran producción investigadora ha intentado precisar más sobre el tipo de déficits y su relación con variables de la enfermedad y del tratamiento.
AVANCES SOBRE LOS DÉFICITS COGNITIVOS EN LOS 90
Podemos diferenciar tres tipos de estudios: aquellos que tienen como objetivo prioritario el definir la alteración cognitiva en relación a variables de tipo demográfico, otros que lo hacen en relación a variables del propio trastorno esquizofrénico y finalmente los que su objetivo es profundizar sobre las alteraciones neuropsicológicas halladas.
Variables Sociodemográficas
-
Sexo: Con frecuencia se ha informado de que el trastorno esquizofrénico tiene características diferentes ligadas al sexo: por un lado parece ser que las mujeres con esquizofrenia inician su trastorno más tarde, sufren un trastorno más episódico, con una mayor preponderancia de síntomas afectivos, mejores habilidades sociales y mejor pronóstico que los varones37, 38, 39 y por otro lado los estudios revelan que los varones esquizofrénicos tienen un peor ajuste premórbido, un inicio más temprano, alargamiento de los ventrículos cerebrales y un curso más crónico que las mujeres40, 41, 42, 43.
Investigaciones como la de Goldberg y cols.44 no encontraron diferencias significativas en rendimiento cognitivo entre varones y mujeres por lo que concluye que no hay datos que apoyen una tipología de la esquizofrenia según el sexo. No obstante la cuestión no está zanjada ya que junto a este tipo de resultados deben tenerse en cuenta otros como los de estudios sobre la morfología cerebral de Nopoulos y cols.45 quienes realmente encuentran que tanto los varones como las mujeres esquizofrénicas tienen las mismas anormalidades estructurales: ventrículos cerebrales más grandes pero con la diferencia de que es de mayor intensidad en los varones. -
Antecedentes Familiares: La investigación sobre alteraciones cognitivas y antecedentes familiares hace referencia al polémico tema de la heredabilidad del trastorno. Estudios como el de Harris y cols.46 han evaluado a pacientes esquizofrénicos y a sus familiares y sugieren que hay un componente neuropsicológico primario hereditario que es la disfunción en la atención. Además en familias con mayor carga genética han encontrado mayor afectación en medidas de formación de conceptos abstractos, coordinación visomotora y atención47.
Déficits Cognitivos y Enfermedad
-
Edad de Inicio Del Trastorno Esquizofrénico: En la práctica clínica se observan importantes diferencias entre los pacientes que han iniciado su trastorno en la adolescencia y primera juventud a los que la han iniciado más tarde. Estos últimos generalmente han podido acabar un cierto nivel de estudios, han podido establecer relaciones significativas, algunos han llegado a tener parejas estables... y todo ello supone el aprendizaje y puesta en práctica de habilidades cognitivas complejas. La investigación apoya esta conclusión sacada del quehacer clínico y encuentran mayores alteraciones cognitivas cuando el trastorno se inicia antes de los 25 años48, 49.
-
Duración del Episodio Psicótico: Se ha encontrado que a pesar de la mejoría clínica significativa no se observa una mejoría igualmente significativa en el rendimiento cognitivo después de un episodio50.
-
Curso de las Alteraciones Cognitivas: Se trata de uno de los temas polémicos en el que unos autores como Goldberg y cols.36, Heaton y cols.51, Hyde y cols.52, Mockler y cols.53 y Rund en una reciente revisión54 encuentran evidencias que apoyan la hipótesis de una «Encefalopatía Estática» por la que afirman que las alteraciones cognitivas aparecen en estadíos tempranos de la enfermedad y no se va incrementando con la edad. Es más algunos autores Russell y cols.55 afirman que hay un déficit en la función intelectual incluso antes de que aparezca la enfermedad. Mientras que otros autores como Hoff y cols.56, Saykin y cols.57 apoyan la hipótesis más clásica de la «Encefalopatía Progresiva» o «Proceso Demencial».
En un estudio de reciente publicación Cuesta y cols.58 han encontrado relación significativa entre la duración del trastorno esquizofrénico y déficit cognitivo en los procesos visomotores y en la memoria visual diferida. -
Sintomatología: En diferentes estudios se ha llegado a la conclusión de que la alteración cognitiva se relaciona más con los síntomas negativos y desorganizados de la esquizofrenia que con los síntomas positivos59, 60, 61, 62, 63.
Otros estudios como el de Berman y cols.64 matizan más la relación con los síntomas y encuentran que mientras que los síntomas negativos se asocian más con la función frontal y temporal, los positivos lo hacen con la atención.
Déficits Cognitivos Específicos
-
Globalidad/Especificidad: Una de las polémicas ha girado en torno a si hay déficit global de las funciones cognitivas o son déficits de funciones específicas. Blanchard y cols.65 han llegado a la conclusión de una afectación general pero con una mayor repercusión en determinadas funciones28, 57. Esta unión de deterioro global y específico se comprende entendiendo el sistema nervioso central como una unidad funcional donde el buen funcionamiento general depende de una adecuada relación entre sus componentes.
Las funciones específicas más estudiadas han sido la atención, la memoria y las funciones ejecutivas:
-
Atención: Se ha encontrado un déficit estable de atención en pacientes esquizofrénicos y que no se relaciona ni con la sintomatología ni con la medicación. Este déficit además está presente en los familiares aunque en menor medida66, 67, 68, 69, 70, 71, 72, 73, 74, 75, 46, 76, 77, 78.
Las alteraciones específicas de la atención implican déficits en la capacidad de aprehensión, en el tiempo de reacción, en la vigilancia, en los errores de aprehensión y en la susceptibilidad a la interferencia79.Esto repercute en otras funciones cognitivas en especial en aquellas que implican el mantenimiento de la información durante un corto período de tiempo80.Sin embargo también se han encontrado déficits atencionales en otros trastornos psiquiátricos graves como el Tr. Bipolar lo que haría pensar más en un marcador de vulnerabilidad para trastornos psiquiátricos graves que sólo para la esquizofrenia81. -
Memoria: Rendimiento inferior en tareas de memoria visual y verbal en pacientes esquizofrénicos respecto a sujetos sanos82, 83, 84, 85, 86. Analizando los déficits se ha llegado a precisar que obtienen peores rendimientos en tareas de recuerdo que en las de reconocimiento, peor en las de recuerdo demorado que en las de recuerdo inmediato y peor en aquellas que requieren un procesamiento y organización de la información que aquellas en las que sólo hace falta un procesamiento automático87, 88, 89, 90, 91.
-
Funciones Ejecutivas: Diferentes estudios con distintas pruebas han puesto de manifiesto el déficit en las funciones ejecutivas de los pacientes esquizofrénicos: Test de Wisconsin27, 61, Fluencia Verbal y de Dibujos25, Abstracción y Semejanzas, Praxias Premotoras92, Test de Torres93, 94, 95, 96.
Los pacientes esquizofrénicos son más lentos y cometen más errores en la resolución fundamentalmente de problemas que requieren el procesamiento de información compleja. Esta lentitud está relacionada con la sintomatología negativa y depresiva pero no se ha encontrado ninguna asociación entre la sintomatología y los errores en la ejecución96, 97, 98.
CONCLUSIÓN
Aunque en las primeras descripciones del trastorno esquizofrénico ya se hacía notar el déficit cognitivo ha sido en la última década cuando más atención ha despertado esta cuestión. Esto ha dado lugar a un importante cuerpo de investigación que han abundado en la descripción, cuantificación y especificación de estos déficits. El instrumento fundamental de los grupos investigadores que han trabajado y siguen trabajando sobre este tema es la Evaluación Neuropsicológica. No obstante cuando se aplica la evaluación neuropsicológica a la psiquiatría debe tenerse en cuenta no sólo las posibilidades y limitaciones de la propia evaluación neuropsicológica y de su aplicación en pacientes psiquiátricos sino también conocer y dominar el proceso de evaluación y las técnicas específicas.
Dada la alta prevalencia de las deficiencias cognitivas en los pacientes esquizofrénicos (50-80%), no debe perderse de vista que el último objetivo de la evaluación neuropsicológica es la puesta en práctica de programas de rehabilitación que, en la medida de lo posible, traten de paliar tanto los déficits cognitivos como sus consecuencias personales, sociales y laborales. El intenso esfuerzo investigador que en los últimos años se está realizando nos va acercando poco a poco a este objetivo final que sin duda tendrá como consecuencia inmediata un tratamiento más completo de los enfermos esquizofrénicos y, por tanto, una mejora en su calidad de vida.
REFERENCIAS BIBLIOGRÁFICAS
1. Kraepelin E. Dementia Praecox and Paraphrenia. Translated by RM Barklay. Edinburgh, Livingstone, 1919.
2. Kolb B, Whishaw IQ. Performance of schizophrenic patients on tests sensitive to left or right frontal, temporal or parietal function in neurological patients. The Journal of Nervous and Mental Disease 1983; 171 (7): 435-443.
3. León Carrión J. Manual de Neuropsicología Humana. Siglo xxi, Madrid, 1995.
4. Hebb DO. The organization of Behavior. A Neuropsychological theory. New York, Wiley, 1949.
5. Klüver H. Behavior Mechanisms in Monkeys. The University of Chicago Press, Chicago, 1957.
6. Lashley KS. The neuropsychology of Lashley. Brain mechanisms and intelligence. A quantitative study of injuries to the brain. Chicago, University of Chicago Press, 1929.
7. Lashley KS. Functional determinants of cerebral localization. In FA Beach, DO Hebb, CT Morgan, HW Nissen (Eds.). The Neuropsychology of Lashley. McGraw Hill, New York, 1960.
8. Benton AL. Introducción a la Neuropsicología. Fontanella, Barcelona, 1971.
9. Walsh KW. Neuropsicología Clínica. Alhambra Universidad, Madrid, 1986.
10. Barbizet J, Duizabo Ph. Manual de Neuropsicología. Toray Masson, Barcelona, 1978.
11. Crawford J, Parker DM, McKinlay WW. A Handbook of Neuropsychological Assessment. Lawrence Erlbaum Associates, Publishers, Hillsdale (USA), 1992.
12. Rodney D. Vanderploeg. Clinician’s Guide to neuropsychological assessment. Lawrence Erlbaum Associates, Hillsdale, New Jersey, 1994.
13. Peña Casanova et al. La evaluación neuropsicológica. Sociedad Española de Neurología, Barcelona, 1987.
14. Lezak MD. Neuropsychological Assessment. Oxford University Press, New York, 1976.
15. Lezak MD. Neuropsychological Assessment. Oxford University Press, New York, 1983.
16. Lezak MD. Neuropsychological Assessment. 3.a Ed. Oxford University Press, New York, 1995.
17. Walsh KW. Neuropsychology: a clinical approach, Londres, Longman Group Limited, 1978.
18. Smith A. Neuropsychological testing in neurological disorder. En WJ Friedlander (Ed.) Advances in Neurology vol. 7, Raven Press, New York, 1975.
19. Keefe RSE. The contribution of Neurospsyhology to Psychiatry. Am J Psychiatry 1995; 152: 1-15.
20. Cuesta MJ, Peralta V, Zarzuela A. Alteraciones cognitivas: una realidad en el trastorno esquizofrénico. Anales de Psiquiatría 1998; 14: 11-25.
21. Malec J. Neuropsychological assessment of schizophrenia versus brain damage: a review. The Journal of Nervous and Mental Disease 1978; 166 (7): 507-516.
22. Heaton RK, Baade LE, Johnson KL. Neuropsychological test results associated with psychiatric disorders in adults. Psychological Bulletin 1978; 85 (1): 141-162.
23. Golden CJ. Validity of the Halstead-Reitan Neuropsychological Battery in a mixed psychiatric and brain-injured population. J Consult Clin Psychol 1978; 45: 1043-1051.
24. Goldstein G, Halperin KM. Neuropsychological differences among subtypes of schizophrenia. Journal of Abnormal Psychology 1977; 86 (1): 34-40.
25. Kolb B, Whishaw IQ. Performance of schizophrenic patients on tests sensitive to left or right frontal, temporal or parietal function in neurological patients. J Nervous Mental dis 1983; 171 (7): 435-443.
26. Taylor MA, Abrams R. Cognitive impairment in schizophrenia. Am J Psychiatry 1984; 141 (2): 196-201.
27. Goldberg TW, Weinberger DR, Berman KF, Pliskin NH, Podd MH. Futher evidence for dementia of the prefrontal type in schizophrenia? Arch Gen Psychiatry 1987; 44: 1008-1014.
28. Saykin AJ, Gur RC, Gur RE, Mozley PD, Mozley LH, Resnick SM, Dester DB, Stafiniak P. Neuropsychological function in schizophrenia. Selective impairment in memory and learning. Arch Gen Psychiatry 1991; 48: 618-624.
29. Taylor MA, Redfield J, Abrams R. Neuropsychological dysfunction in schizophrenia and affective disease. Biological Psychiatry 1981; 16 (5): 467-478.
30. Taylor MA, Abrams R. Cognitive impairment in schizophrenia and affec-tive disorder. Journal of Neurology, Neurosurgery and Psychiatry 1987; 50: 895-899.
31. Robertson G, Taylor PJ. Some cognitive correlates of schizophrenic illnesses. Psychological Medicine 1985; 15: 81-98.
32. Silverstein ML, McDonald C, Melt-zer HY. Differential patterns of neuropsychological deficit in psychiatric disorders. Journal of clinical psychology 1988; 44 (3): 412-415.
33. Hoff AL, Shukla S, Aronson T, Cook B, Ollo C, Baruch S, Jandorf L, Schwartz J. Failure to differentiate bipolar disorder from schizophrenia on measures of neuropsychological function. Schizophrenia Research 1990; 3: 253-260.
34. Bornstein RA, Nasrallah HA, Olson SC, Coffman JA, Torello M, Schwarzkopf SB. Neuropsychological deficit in schizophrenic subtype: paranoid, nonparanoid and schizoaffective subgroups. Psychiatry Research 1990; 31: 15-24.
35. David AS, Cutting JC. Affect, affective disorder and schizophrenia. A neuropsychological investigation of right hemisphere function. British Journal of Psychiatry 1990; 156: 491-495.
36. Goldberg TE, Gold JM. Greenberg R, Griffin S, Schulz C, Pickar D, Kleinman JE, Weinberger DR. Contrasts between patients with affective disorders and patients with schizophrenia on a neuropsychological test battery. Am J Psychiatry 1993; 150 (9): 1355-1362.
37. Childers SE, Harding CM. Gender, premorbid functioning, and long-term outcome in DSM III schizophrenia. Schizophrenia Bulletin 1990; 16: 309-316.
38. Goldstein JM. Gender differences in the course of schizophrenia. Am J Psychiatry 1988; 145: 684-689.
39. Mueser KT, Bellack AS, Morrison RL, Wade JH. Gender, social competence and symptomatology in schizophrenia: a longitudinal analysis. J Abnormal Psychology 1990; 99: 138-147.
40. McGlashan TH, Bardenstein KK. Gender differences in affective, schizoaffective and schizophrenic disorders: analysis of the Chestnut Lodge follow-up cohorts. Schizophr Bulletin 1990; 16: 319-330.
41. Watt NF. Patterns of childhood social development in adult schizophrenics. Arc Gen Psychiatry 1978; 35: 160-165.
42. Lewine RJ. Sex differences in schizophrenia: timing or subtypes? Psychol Bull 1981; 90: 432-444.
43. Andreasen NC, Swayze VW II, Flaum M, Yates WR, Arndt S, McChesney C. Ventricular enlargement in schizophrenia evaluated with computed tomographic scanning: effects of gender, age and stage of illness. Arch Gen Psychiatry 1990; 47: 1008-1015.
44. Goldberg TE, Gold JM, Fuller Torrey E, Weinberger DR. Lack of Sex Differences in the Neuropsychological Performance of Patients with Schizophrenia. Am J Psychiatry 1995; 152 (6): 883-888.
45. Nopoulos P, Flaum M, Andreasen NC. Sex differences in brain morphology in schizophrenia. Am J Psychiatry 1997; 154 (12): 1648-1654.
46. Harris JG, Adler LE, Young DA, Cullum CM, Rilling LM, Cincirello A, Intemann PM, Freedman R. Neuropsychological dysfunction in parent of schizophrenics. Schizophrenia Research 1996; 20: 253-260.
47. Sautter FJ, McDermott BE, Cornwell J, Wilson AF, Johnson J, Vasterling JJ. Neuropsychological deficits in probands from multiply-affected schizophrenic families. J Psychiat Res 1997; 31 (5): 497-508.
48. Hoff AL, Harris D, Faustman WO, Beal M, DeVilliers D, Mone RD, Moses JA, Csernasky JG. A neuropsychological study of early onset schizophrenia. Schizophrenia Research 1996; 20: 21-28.
49. Lewine R, Haden C, Caudle J, Shureff R. Sex-Onset effects on neuropsychological function in schizophrenia. Schizophrenia Bulletin 1997; 23 (1): 51-61.
50. Cantor-Graae E, Warkentin S, Nilson A. Neuropsychological assessment of schizophrenic patients during a psychotic episode: persistent cognitive deficit? Acta Psychiatr Scand 1995; 91: 283-288.
51. Heaton R, Paulsen JS, McAdams LA. et al. Neuropsychological deficits in schizophrenics. Archives of General Psychiatry 1994; 51: 469-476.
52. Hyde TM, Nawroz S, Goldberg TE, Bigalow LB, Strong D, Ostrem JL, Weinberger DR, Kleinman JE. Is there cognitive declive in schizophrenia? A cross-sectional study. Br J Psychiatry 1994; 164: 494-500.
53. Mockler D, Riordan J, Sharma T. Memory and intellectual deficits do not declive with age in schizophrenia. Schizophrenia Research 1997; 26: 1-7.
54. Rund BR. A Review of Longitudinal Studies of Cognitive Functions ins Schizophrenia patients. Schizophrenia Bulletin 1998; 24 (3): 425-435.
55. Russell AJ, Munro JC, Jones PB. Hemsley DR, Phil M, Murray RM. Schizophrenia and the Myth of Intellectual decline. Am J Psychiatry 1997; 154: 635-639.
56. Hoff AL, Riordan H, O’Donnell DW. et al. Neuropsychological functioning of first-episode schizophreniform patients. Am J Psychiatry 1992; 149: 898-903.
57. Saykin AJ, Shtasel DL, Gur RE, Kester DB, Mozley LH, Stafiniak Pl, Gur RC. Neuropsychological deficits in neuroleptic native patients with fist episode schizophrenia. Arch Gen Psychiatry 1994; 51: 124-131.
58. Cuesta MJ, Peralta V, Zarzuela A. Illness duration and neuropsychological impairments in schizophrenia. Schizophrenia Research 1998; 33: 141-150.
59. Wong AHC, Voruganti LNP, Hestegrave RJ, Awad AG. Neurocognitive deficits and neurological signs in schizophrenia. Schizophrenia Research 1997; 23: 139-146.
60. Salazar Fraile J, Vila Gómez ML, Vilela Soler C, Vallet Mas M. Funciones neurofisiológicas y neuropsicológicas en relación con los subtipos clínicos y curso de la esquizofrenia según la ICD-10 y la DSM IV. Psiquiatría Biológica 1996; 3 (1): 3-8.
61. Cuesta MJ, Peralta V. Cognitive disorders in the positive, negative, and disorganization syndromes of schizophrenia. Psychiatry Research 1995; 58: 227-235.
62. Norman RMG, Malla AK, Morrison-Stewart SL, Helmes E, Williamson PC, Thomas J, Cortese L. Neuropsychological correlates of syndromes in schizophrenia. British Journal of Psychiatry 1997; 170: 134-139.
63. Van der Does AJW, Dingemans PMAJ, Linszen DH, Nugter MA, Scholte WF. Symptoms, cognitive and social functioning in recent-onset schizophrenia: A longitudinal Study. Schizophrenia Research 1996; 19: 61-71.
64. Berman Y, Viegner B, Merson A, Allan E, Pappas D, Green AI. Differential relationships between positive and negative symptoms and neuropsychological deficits in schizophrenia. Schizophrenia Research 1997; 25: 1-10.
65. Blanchard JJ, Neale JM. The neuropsychological signature of schizophrenia: generalized or differential deficit? Am J Psychiatry 1994; 151 (1): 40-48.
66. Kornetsky C, Orzack MH. A reseach note on some of the critical factors on the dissimilar effects of chlorpropmazien and secobarbital on the Digit Symbol Substitution and Continuous Performance Test. Psychopharmacologia 1964; 6: 79-86.
67. Shakow D. Segmental set: A theory of the formal psychological deficit in schizophrenia. Archives of General Psychiatry 1962; 6: 1-17.
68. Shakow D. Some observations on the psychology (and some fewer, on the biology) of schizophrenia. Journal of Nervous and Mental Disorders 1971; 153: 300-330.
69. Erlenmeyer-Kimling L. Discussion of genetics and mental health. Behavior Genetics 1976; 6: 285-290.
70. Nuechterlein KH, Dawson ME. Information processing and attentional functioning in the developmental course of schizophrenic disorders. Schizophrenia Bulletin 1984; 2: 160-203.
71. Nuechterlein KH, Dawson ME. A Heuristic Vulnerability/Stress Model of Schizophenic Episodes. Schizophrenia Bulletin, 1984.
72. Cornblatt BA, Erlenmeyer-Kimling L. Global attentional deviance as a marker of risk for schizophrenia: specificity and predictive validity. Journal of Abnormal Psychology 1985; 94: 470-486.
73. Cornblatt BA, Erlenmeyer-Kimling. L. The continuous performance test, identical pairs version: II. Contrasting attentional profiles in schizophrenia and depressed patients. Psychiatry Research 1989; 29: 65-85.
74. Cornblatt BA, Lenzenwger MR, Dworkin RH, Erlenmeyer-Kimling L. Childhood attentional dysfunctions predict social deficits in unaffected adults at risk for schizophrenia. British Journal of Psychiatry 1992; 161 (18): 59-64.
75. Cornblatt BA, Keilp JG. Impaired attention, genetics, and the pathophysiology of schizophrenia. Schizophrenia Bulletin 1994; 20: 31-46.
76. Cannon TD, Eyler Zorrilla L, Shtasel D, Gur RE, Gur RC, Marco EJ, Moberg P, Price A. Neuropsychological functioning in siblings discordant for schizophrenia and in healthy volunteers. Archives of General Psychiatry. 1994.
77. Finkelstein JRJL, Cannon TD, Gur RE, Gur RC, Moberg P. Attentional Dysfunctions in Neuroleptic-Naive and Neuroleptic-Withdrawn Schizophrenic Patients and Their Siblings. Journal of Abnormal Psychology 1997; 106 (2): 203-212.
78. Rund BR, Landro NI, Orbeck AL. Stability in cognitive dysfunctions in schizophrenic patients. Psychiatry Research 1997; 69: 131-141.
79. Lieh-Mak F, Lee PWH. Cognitive Deficit measures in schizophrenia: Factor Structure and Clinical Correlates. Am J Psychiatry 1997; 154 (6): 39-46.
80. Chen EYH, Lam LCW, Chen RYL, Nguyen DGH, Chan CKY, Wilkins AJ. Neuropsychological correlates of sustained attention in schizophrenia. Schizophrenia Research 1997; 24: 299-310.
81. Addington J, Addington D. Attentional vulnerability indicators in schizophrenia and bipolar disorder. Schizophrenia Research 1997; 23: 197-204.
82. Neale JM, Oltmanns TF. Schizophrenia. New York, John Wiley, 1980.
83. Levin S, Yurgelun-Todd D, Craft S. Contributions of clinical neuropsychology to the study of schizophrenia. Journal of Abnormal Psychology 1989; 98: 341-356.
84. Calev A. Memory in schizophrenia. In M. Weller (Ed). International perspectives in schizophrenia. Biological, social and epidemiological findings. London, John Wiley, 1990.
85. Koh SD. Remembering of verbal materials by schizophrenic young adults. In S. Schwartz (Ed.). Language and cognition in schizophrenia. Hillsdale, NJ, Lawrence Erlbaum, 1978.
86. Landro NI, Orbeck AL, Rund BR. Memory functioning in chronic and non-chronic schizophrenics, affectively disturbed patients and normal controls. Schizophrenia Research 1993; 10: 85-92.
87. Rund BR, Landro NI. Memory in schizophrenia and affective disorders. Scand J Psychol 1995; 36: 37-46.
88. McKay AP, McKenna PJ, Bentham P, Mortimer AM, Holbery A, Hodges JR. Semantic memory is impaired in schizophrenia. Society of Biological Psychiatry 1996; 39: 929-937.
89. Keefe RSE, Lees-Roitman AE, Dupre RL. Performance of patients with schizophrenia on a pen and paper visuospatial working memory task with short delay. Schizophrenia Research 1997; 26: 9-14.
90. Granholm E, Morris SK, Sarkin AJ, Asarnow RF, Jeste DV. Pupillary Responses Index Overload of Working Memory Resources in Schizophrenia. Journal of Abnormal Psychology 1997; 106 (3): 458-467.
91. Stirling JD, Hellewell JSE, Hewitt J. Verbal Memory impairment in schizophrenia: no sparing of short-term recall. Schizophrenia Research 1997; 25: 85-95.
92. Cuesta MJ, Peralta V, de León J. Neurological frontal signs and neurological deficits in schizophrenic patients. Schizophrenia Research 1996; 20: 15-20.
93. Goldberg TE, Saint-Cyr JA, Weinberger DR. Assessment of procedural learning and problem solving in schizophrenic patients by Tower of Hanoi Type tasks. J Neuropsychiatry Clin Neurosci 1990; 2: 165-173.
94. Schmand B, Brand N, Kuipers T. Procedural learning of cognitive and motors skills in psychotic patients. Schizophr Res 1992; 8: 157-170.
95. Andreasen NC, Rezai K, Alliger R, Swayze VW, Flaum M, Kirschner P, Cohen G, O’Leary DS. Hypofrontality in neuroleptic-naive patients and patients with chronic schizophrenia. Arch General Psychiatry 1992; 49: 943-958.
96. Morris RG, Rushe T, Woodriffe PWR, Murray RM. Problem solving in schizophrenia: a specific deficit in planning ability. Schizophrenia Research 1995; 14: 235-246.
97. Evans JJ, Chua SE, McKenna PJ, Wilson BA. Assessment of the dysexecutive syndrome in schizophrenia. Psychological Medicine 1997; 27: 635-646.
98. Dieci M, Vita A, Silenzi C, Caputo
A, Comazzi M, Ferrari L, Ghiringhelli L, Mezzetti M, Tenconi F, Invernizzi
G. Non-selective impairment of Wisconsin Card Sorting Test performance
in patients with schizophrenia. Schizophenia Research 1997; 25: 33-42.