Informaciones Psiquiátricas - Segundo trimestre 2002. Número 168
Rehabilitación psicosocial en la esquizofrenia
Francisco del Olmo Romero Nieva
Centro Hospitalario Benito Menni, Elizondo, Navarra.
Recepción: 09-04-02 / Aceptación: 29-04-02
Algunas de las características tanto de la Rehabilitación Psicosocial (RP) como de la esquizofrenia, hacen muy difícil su estudio. En primer lugar, los enfermos con esquizofrenia son un colectivo con un amplio abanico de problemas, características peculiares y necesidades; la rehabilitación tiene que abarcar una extensa gama de servicios, dando coberturas en múltiples áreas como autocuidados, habilidades, relaciones familiares, etc. Para ello casi siempre incluye distintos componentes (como evaluación de síntomas o funcional, entrenamiento en habilidades, etc.), así como diferentes procedimientos y ubicaciones.
El propósito fundamental de este capítulo es proporcionar un modelo de la metodología usada en investigación en el campo de la RP aplicada a la esquizofrenia, a través de un análisis de los pasos comunes a toda investigación empírica, especialmente la investigación comparativa o de evaluación de tratamientos. Posteriormente, revisaremos las estrategias de intervención más importantes, centrándonos no tanto en una investigación meta-analítica de los resultados, como en las dificultades metodológicas que se encuentran en la literatura.
METODOLOGÍA DE LA INVESTIGACIÓN EN REHABILITACIÓN PSICOSOCIAL DE LA ESQUIZOFRENIA
Las bases epistemológicas de la investigación en RP no difieren de las de cualquier investigación experimental, aunque no son frecuentemente explicitadas (Corrigan, 1989; Valiente et al 1996). Así, como en otros campos, distinguiremos la conceptualización de la RP, sus bases teóricas, el paso de la investigación descriptiva a la comparativa, el diseño o control de la investigación, la definición de variables independientes (muestra y protocolo de tratamiento), la especificación de variables dependientes o de resultado, los criterios y análisis estadísticos y la forma de interpretar y generalizar los resultados.
Concepto de rehabilitación psicosocial
Desde que en los años 70 Anthony (Anthony, 1979) pusiera las bases teóricas de la Rehabilitación Psiquiátrica o Psicosocial (RP), ésta se ha transformado desde un postulado teórico y movimiento ideológico a un campo de conocimiento con un cuerpo de evidencia sólido que descansa sobre firmes bases empíricas (Farkas, 1996).
Como antecedentes conceptuales podemos señalar los movimientos de auto-ayuda americanos tipo Fountain House de los años 40, con su énfasis en la participación de los propios pacientes en su propio proceso de rehabilitación, la propia práctica de la rehabilitación física pos-bélica, con su actuación sobre las consecuencias de los traumas, y el movimiento de psiquiatría comunitaria y su insistencia en la normalización como referente. Así mismo, debemos citar el descubrimiento de los neurolépticos en los años 50 como antecedente necesario, pues permitió el control de los síntomas agudos como paso previo a la rehabilitación, haciendo ésta más necesaria al desvelar los límites farmacológicos por la persistencia de déficits en el funcionamiento psicosocial (Mueser y cols, 1997).
La búsqueda de una definición satisfactoria de la RP ha sido motivo de intensos debates, aunque resulta útil señalar sus objetivos y las diferencias con otras estrategias terapéuticas. Un enunciado operativo de los objetivos de la RP es el «mejorar los déficits en habilidades presuntamente causantes del deterioro en el funcionamiento psicosocial y/o modificar el ambiente promoviendo conductas adaptativas» (Anthony y Liberman, 1986). Algunas intervenciones, como el entrenamiento en habilidades sociales, buscan el primer objetivo, mientras que otras, como la psicoeducación familiar, promueven el segundo.
Otra forma de definir la RP es la delimitación con otras intervenciones, en primer lugar con el tratamiento: la RP se diferencia del tratamiento en que mientras éste pretende actuar sobre las causas o etiología del trastorno, la RP pretende hacerlo sobre las consecuencias. Al igual que en otras enfermedades, la OMS (1980/1994) distingue tres clases de consecuencias de la esquizofrenia: las deficiencias, o anormalidades en el funcionamiento neuropsicológico derivadas de la enfermedad y que también son objetivo del tratamiento; las discapacidades o pérdidas de habilidades de la vida cotidiana y que son el objetivo principal de la RP; y las minusvalías o desventajas sociales secundarias a padecer la enfermedad y que también son susceptibles de intervenciones sociopolíticas.
La RP también se ha confundido en ocasiones con la reinserción, reubicación o desinstitucionalización. Sin embargo, gran parte de los problemas de ésta última pueden achacarse a una rehabilitación insuficiente, y ésta, a su vez, puede tener como objetivo la recuperación de funciones dentro de un hospital (Watts y Bennett, 1990). Gráficamente, se ha dicho que la «desinstitucionalización abre la puerta de la institución, mientras que la RP abre la de la comunidad» (Farkas, 1996).
La RP también debe distinguirse de los cuidados. Más que la recuperación de los déficits, los cuidados pretenden suplirlos y hacer que el sujeto pueda vivir con ellos gracias a la ayuda de cuidadores (Fernández Liria et al, 1999).
La importancia de la teoría.
Postulados teóricos e hipótesis
Toda evaluación de la RP debe ser conducida desde el principio por una teoría. Las preguntas sobre evaluación, mediciones, análisis e interpretaciones deben guiarse por conceptualizaciones explícitas del proceso causal por el cual se espera que el tratamiento tenga sus efectos. Una base teórica presenta, además otras ventajas como reducir la complejidad de la información, haciendo ésta explícita; ayudar a integrar la información nueva; y colaborar en la evaluación de la eficacia identificando variables relevantes (Valiente et al, 1996).
Las bases teóricas de la RP constituyen los cimientos donde se ha construido el edificio empírico. La RP se decanta por una perspectiva biopsicosocial, que enfatiza la interacción entre el cerebro, la conducta y el ambiente. La evaluación y las estrategias de tratamiento están basadas principalmente en teorías del aprendizaje y conductuales, aunque recientemente está también ganando influencia el abordaje cognitivo o de procesamiento de la información. Todo esto ha confluido en el modelo de vulnerabilidad-estrés de la esquizofrenia (Nuechterlein et al, 1984; Zubing y Spring, 1977), que describe las relaciones entre los estresores socioambientales que actúan sobre la vulnerabilidad bioquímica y neuropsicológica que subyace en la esquizofrenia, produciendo sus característicos síntomas y deteriorando la función social (figura 1).
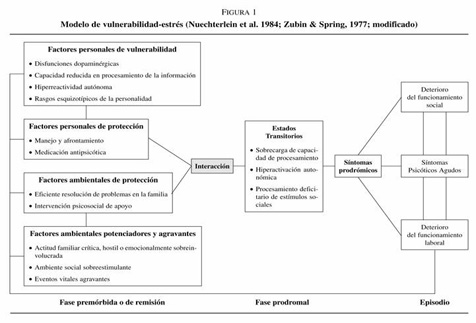
Recientemente, el modelo se ha expandido para incluir factores protectores, (figura 1, Anthony y Liberman, 1992), lo que permite diseñar intervenciones para la esquizofrenia. Así, las estrategias terapéuticas pueden ir dirigidas a mitigar la vulnerabilidad (por medio de antipsicóticos o rehabilitación cognitiva) reducir el estrés o mejorar los factores protectores (por medio de estrategias de afrontamiento o de adiestramiento de la competencia social).
De la investigación descriptiva a la comparativa
Los métodos de investigación en RP se ocupan de someter a prueba las hipótesis previas por medio de los formatos descriptivos y comparativos. La investigación descriptiva consiste en relacionar variables provenientes de distintos campos sin presuponer una dirección causal (p. ej., una peor función cognitiva se asocia con peor funcionamiento social). De estas relaciones, y guiadas por la teoría, se diseña a continuación la estrategia de investigación comparativa más importante, la evaluación del tratamiento, que además de proveer información terapéutica muy relevante, nos ofrece una dirección etiológica causal (p. ej., un estudio trata de ver si la mejora de la función cognitiva con tratamiento, facilita una mejoría en función social).
Diseño (controles) de la investigación comparativa
Toda investigación experimental debe intentar controlar las fuentes de confusión y sesgo de los resultados, ofreciéndonos la mayor persuasión posible de la fiabilidad de éstos. De esta forma, el grado de control implícito en el diseño de las investigaciones nos informa del estado de conocimiento de un área. Podemos distinguir distintos tipos de controles:
Control de estrategias de generación de datos: En general, podemos distinguir tres estrategias, que en la práctica se pueden combinar para aumentar la persuasión de los resultados:
-
La curva dosis-respuesta o relación sistemática entre cantidad de tratamiento y resultados, poco aplicada en rehabilitación por la dificultad de cuantificar el tratamiento.
-
La comparación pre/post tratamiento, cuyo inconveniente es la falta de control sobre mejorías espontáneas o efecto placebo.
-
La comparación con/sin tratamiento, la estrategia más avanzada.
Control de factores causales inespecíficos: como medio de control sobre las variabilidades espontáneas, existen dos tipos de diseño:
- Los estudios de caso único o grupo pequeño, típicos de estudios piloto y estados preliminares de la investigación, aunque suficientemente persuasivos si se controlan bien las fluctuaciones basales de las variables dependientes por medio de una larga serie (unas 25) de observaciones repetidas.
-
La comparación con grupo control, que elimina mejor los sesgos inespecíficos, y que generalmente utiliza una combinación de comparación pre/post y con/sin tratamiento.
Control de aleatoriedad de muestras: Para asegurar la comparabilidad entre el grupo control y el experimental, los sujetos deben ser parecidos. Los diseños experimentales puros aseguran que la asignación a cada grupo sea aleatoria. Son el mejor diseño para apoyar inferencias causales pero son difíciles de hacer en rehabilitación por la dificultad de eliminar los sesgos de selección (los individuos pueden pertenecer a distintas unidades, realizan distintas actividades, etc). Por ello, en la práctica, los grupos son semejantes pero no elegidos puramente al azar, lo que se denominan diseños cuasi-experimentales. El grado de persuasión de los resultados en éstos últimos puede aumentarse a priori maximizando la equivalencia entre grupos, o a posteriori con corrección de resultados (según diferencias iniciales en variables dependientes o por análisis del sesgo de selección), midiendo la cantidad de tratamiento y correlacionándolo con los resultados, o produciendo resultados consistentes en varios estudios.
Control del tratamiento en el grupo control: Este tipo de control es más difícil que en los ensayos clínicos farmacológicos. La comparación con no-tratamiento, por ejemplo por medio de listas de espera, suele ser poco adecuada por ser poco factible, discutible éticamente, y por que puede haber una mejoría inespecífica producida por el propio proceso de evaluación, expectativas, etc. El tratamiento «placebo», en RP, suele consistir en actividades consideradas «inertes», como charlas, relajación, etc., aunque en la práctica es difícil conseguir que tengan justificación para el paciente sin tener más efecto que el inespecífico. Por último, la comparación con otro tratamiento activo presupone que ambos tienen una actividad inespecífica equivalente y puede ser más ético y realista clínicamente. (Edmonstone et al, 1992).
Control del tratamiento experimental: Para la comparación entre tratamientos es necesaria una valoración independiente de la fiabilidad de la implementación de éstos en orden a poder concluir si los efectos son debidos a las estrategias de intervención y para poder replicar posteriormente los estudios. Los tratamientos rehabilitadores son más difícilmente controlables que los farmacológicos por la posible variación en forma, duración e intensidad, por la influencia individual de los terapeutas y el posible solapamiento e interferencia de actividades.
El control del tratamiento se facilita al explicitar las características del protocolo del tratamiento, que debería constar de un modelo conceptual y de una descripción secuencial de los pasos que se siguen, más detallada cuanto menos conocidos. Generalmente, los tratamientos avanzados pasan por una fase de «desmantelamiento», por medio de estudios previos en los que se cambian componentes y se refinan para la determinación de los componentes nuclearmente efectivos (Valiente et al, 1996). Esta simplificación, idealmente, puede dar lugar a manuales (como el de «Adiestramiento en Habilidades» del grupo de UCLA), que aumentan la diseminación y replicación de resultados.
Por otro lado, los investigadores deben asegurarse que los terapeutas se adhieren al protocolo del tratamiento, lo que se denomina integridad del tratamiento. En primer lugar, esto exige un control de la competencia de los terapeutas, bien interno (por medio de un entrenamiento y rango académico similar, utilizando manuales de tratamiento uniformes o rotando los terapeutas entre el tratamiento control y el experimental) o externo (por medio de jueces independientes que observan elementos claves de las estrategias terapéuticas, o por medio de la corrección estadística a posteriori incluyendo a los terapeutas en el análisis, por ejemplo con un ANOVA multifactorial) (Corrigan, 1989). Los estudios con más alto nivel de persuasión serían los que utilizan a terapeutas noveles a los que se administra un mismo entrenamiento estandarizado, pues tienen mayor nivel de comparabilidad y se asemejan más a las características de la práctica clínica.
En segundo lugar, y especialmente en tratamientos largos, es preciso ser consciente de los «deslizamientos del tratamiento», como la moderación de la fuerza del tratamiento experimental (por que con el tiempo se va perdiendo la adherencia al protocolo), la mejora del tratamiento control (por ejemplo, si lo que eran charlas se van convirtiendo en terapias de grupo) y la contaminación entre ambos tratamientos (cuando el tratamiento experimental se hace popular y varios de sus elementos se aplican ubícuamente y terminan afectando el tratamiento control). (Valiente et al, 1996).
Control del investigador: En muchos estudios de rehabilitación, el investigador es la misma persona que actúa como terapeuta. El sesgo en la valoración de los resultados por una persona comprometida con el tratamiento se une a su conocimiento y entusiasmo con una técnica que tal vez haya desarrollado él. Esto provoca que haya mayores diferencias de resultados entre investigación y clínica que en la práctica farmacológica. Esto exige una evaluación independiente o «ciega» por investigadores externos, aunque los pacientes no son realmente ciegos a las actividades que desarrollan y pueden transmitirlo al evaluador. En la práctica, sólo la acumulación de replicaciones de resultados puede disminuir estos sesgos (Edmonstone et al, 1992).
Control de tratamientos y factores concurrentes: Obviamente, es necesario que cualquier tratamiento o actividad terapéutica que reciban los grupos en comparación excepto el experimental y el control sean idénticos o comparables, o al menos cuantificables y controlables, pues si no haría imposible la interpretación de resultados. Respecto a otros factores que pueden diferenciar a los dos grupos, se hablará más adelante, bajo el epígrafe de definición de la muestra.
Definición de variables independientes
Las variables independientes o de «línea base» son las que supuestamente se mantienen constantes o son controladas por el investigador, bien sean las características de los sujetos antes de entrar en la randomización (definición de la muestra) o la especificación del tratamiento experimental.
Definición de la muestra: En los estudios de RP en esquizofrenia, varias son las características que describen a los sujetos con relevancia suficiente para permitir la comparación entre grupos y diversos estudios:
- Diagnóstico de Esquizofrenia: Actualmente, se exige que el procedimiento diagnóstico de esquizofrenia esté estandarizado a varios niveles para asegurar su validez. En primer lugar, se debe elegir un sistema diagnóstico, preferentemente de los dos principales (DSM o CIE), y en segundo lugar un instrumento de estrategia diagnóstica estandarizado, preferentemente en forma de entrevista, como p. ej., el CIDI (Robins et al, 1988) o el SCAN (Wing et al, 1990). A este respecto, es necesario también recoger el modo de recogida de información (entrevista, historia, etc.) y la cualificación de los entrevistadores (profesional o paraprofesional) y la fiabilidad de resultados entre ellos. Por último, es posible identificar subclases de esquizofrenia para determinar la manera de actuación del tratamiento (paranoide/no paranoide; positiva/negativa, etc.).
-
Criterios de exclusión: Existen tratamientos que sólo se pueden aplicar a algunos subgrupos (subtipos o fases de esquizofrenia) por lo que el estudio requiere que los sujetos sean apropiados tanto para el tratamiento control como el experimental. Así mismo la homogeneidad de los grupos aumenta la posibilidad de dar resultados positivos y nos informa de la posible especificidad del tratamiento. Por otro lado, los grupos muy heterogéneos, aunque pueden arrojar resultados falsamente negativos, son más parecidos a la práctica clínica y los resultados por tanto más generalizables.
-
Variables socio-demográficas: Variables como edad, sexo, raza y nivel socio-cultural pueden influir en los resultados por lo que su especificación permite la comparación entre muestras.
-
Factores concurrentes: Son variables a controlar pues pueden interaccionar con el tratamiento o bien han sido comprobadas como potentes predictores de resultados en la investigación descriptiva. Algunos de los más importantes son:
-
Tratamiento farmacológico: La cantidad de tratamiento neuroléptico que toman los pacientes se suele cuantificar con miligramos equivalentes de clorpromazina.
-
Tiempo de evolución de la enfermedad: Aunque difícil de cuantificar y a veces ignorado, el inicio y duración de los síntomas puede ser más predictivo de la función social que los síntomas transversales actuales (Glynn, 1998).
-
Nivel de ajuste premórbido: En uno de los trabajos más conocidos sobre factores predictivos en esquizofrenia, Strauss y Carpenter concluyeron que el predictor más potente de ajuste futuro en un área determinada (función social, laboral, etc.) es el ajuste premórbido en esa misma área. Aunque existen diversas escalas de medición de ajuste premórbido, en ese mismo trabajo los autores ofrecen una muy utilizada, la Prognostic Scale (Strauss & Carpenter, 1974).
-
Factores ambientales: Otros factores relevantes en la descripción de la muestra no pertenecen a los sujetos sino al contexto que les rodea, como el estatus residencial o el tipo de recurso asistencial. Un modo de investigar la orientación o gestión del servicio, importante para describir cuán terapéutico es el ambiente, lo constituye el Cuestionario de Prácticas de Gestión (Management Practices Questionnaire) de Shepherd y Richardson (1979), que distingue prácticas institucionales que pueden repercutir negativamente en el pronóstico de los pacientes.
-
Especificación del tratamiento: Otra variable independiente a controlar la constituye el tipo de tratamiento rehabilitador. Además del protocolo y de la integridad o adherencia al modelo, ya desarrollados, la especificación del tratamiento incluye la fuerza del mismo, con sus diversos componentes: pureza (ausencia de elementos inespecíficos), especificidad (número de dimensiones que toma como objetivo), dosis (duración de las sesiones), intensidad (número de sesiones por semana) y duración (Valiente et al, 1996).
En relación con la especificidad del tratamiento, Wallace (1993) distingue dos tipos de estudios: aquellos centrados exclusivamente en el adiestramiento de habilidades (como rehabilitación cognitiva o terapia de habilidades sociales) y otros que utilizan la planificación de servicios y que engloban distintos tipos de actividades rehabilitadoras (como la rehabilitación laboral o la gestión de casos), encontrándose entremedias los tratamientos rehabilitadores que combinan estrategias simples (terapia psicológica integrada y terapia familiar). El primer tipo de estudio provee un tipo de información «pura» pero sacrifica hasta cierto punto la generalización clínica, mientras que el segundo provee de información que puede ser inmediatamente transferida a la práctica clínica pero sacrifica la claridad acerca de cual es el ingrediente efectivo en un paquete de servicios entremezclados.
Especificación de variables dependientes
Un punto crucial del diseño de la investigación de la RP en esquizofrenia es la evaluación o medición de las dimensiones que constituyen el objetivo del tratamiento. Actualmente se dispone para cada dimensión de diferentes instrumentos estandarizados con precisión psicométrica conocida, que deberían cumplir distintos requisitos:
-
Validez y relevancia: el constructo de la medición debe estar ligado a los conceptos básicos de la rehabilitación psicosocial.
-
Fiabilidad: debido al prolongado tiempo de las intervenciones, se hacen necesarias múltiples mediciones, lo que exige una buena estabilidad test-retest. Así mismo, la fiabilidad entre observadores se asegura por medio de la elección de ítems objetivos, preferiblemente conductuales.
-
Sensibilidad a los cambios, debido a la estabilidad de los déficits.
-
No reactividad: el proceso de evaluación no debe influir en el fenómeno observado.
Aunque el número de variables relevantes para la investigación en esquizofrenia es extensísimo, el desarrollo teórico de la RP ha señalado seis dimensiones como más significativas: variables clínicas (síntomas psicóticos, síntomas no psicóticos, recaídas), variables cognitivas (atención, memoria, función ejecutiva), variables psicofisiológicas (responsividad electrodermal, tensión arterial, nivel de cortisol), variables sociales (habilidades sociales, funcionamiento y ajuste social, soporte social, funcionamiento laboral), variables familiares (funcionamiento y sobrecarga familiar, información sobre la enfermedad) y variables de planificación y evaluación de programas (evaluación de necesidades, calidad de vida y satisfacción del cliente). La tabla I indica una lista no exhaustiva de instrumentos representativos y validados en cada dimensión, con su referencia bibliográfica. La mayoría de ellas son abordadas en otros capítulos de este libro, aunque se hará referencia a alguna de ellas al abordar más adelante distintos tipos de tratamientos rehabilitadores.

La selección de variables dependientes representa una cuestión importante; por un lado debe seleccionarse una variable objetivo, que debe ser lo más relevante posible, de acuerdo con la teoría e investigación descriptiva previa. Por otro lado, una selección amplia de variables implica más conclusiones sobre el impacto de la intervención y facilita el examen de la interacción entre variables. Por el contrario un número excesivo de instrumentos (en forma de «excursión de pesca» de resultados) requiere entrenamiento para su aplicación, establecimiento de fiabilidad entre ellos y más tiempo y sobrecarga para el investigador, así como mayor tamaño muestral para evitar falsos positivos. En suma, la decisión del número de mediciones a utilizar se basa en un equilibrio entre coste y beneficio (Corrigan, 1989).
Análisis y criterios estadísticos
La práctica habitual de informar de los resultados a través del valor «p» (significación estadística) no indica casi nada de interés, pues muchas veces la falta de significación se debe a una muestra reducida: en rehabilitación las diferencias entre tratamientos son pequeñas por lo que hacen falta muestras grandes para demostrarlas.
Una manera de determinar a priori el tamaño muestral es por medio del poder estadístico o probabilidad de detectar diferencias entre tratamientos, que depende de:
-
El tamaño muestral.
-
El tamaño del efecto del tratamiento.
-
El número de variables utilizadas (un número excesivo aumenta la posibilidad de casualidad).
-
La estrategia estadística (los tests paramétricos aumentan el poder estadístico).
Aunque se ha dicho que a groso modo se necesitan de 5 a 10 sujetos por variable, existen tablas que indican, de acuerdo con los datos anteriores, el tamaño muestral necesario. Una manera de aumentar el poder estadístico por medio del aumento muestral es el uso de meta-análisis cuantitativos (Edmonstone et al, 1992).
La mejor y más relevante manera de expresar la efectividad de un tratamiento es por medio del tamaño del efecto, o proporción de la varianza de una variable dependiente que es explicada por una variable dependiente. Así, resulta de gran utilidad práctica el poder decir, por ejemplo, que el participar en un programa explica el 30% de la varianza de la calidad de vida en el postratamiento.
Por último, es necesario advertir de los riesgos de utilizar la regresión paso a paso como método de análisis de las variables independientes, especialmente con el uso de los nuevos programas estadísticos informáticos, en forma de descarga de datos en busca de resultados, con el riesgo de falsos positivos espurios. Es más adecuada la utilización de la regresión jerárquica, priorizando racionalmente las variables que se van a utilizar y en qué orden para empezar por las teóricamente más importantes (Valiente et al, 1996).
Interpretación y generalización de resultados
La muestra debería ser idealmente representativa de la población clínica estudiada. En la práctica, se debe considerar a qué contexto y circunstancias interesa generalizar los resultados y cómo se van a hacer esas generalizaciones creíbles.
La Teoría de la Generalizabilidad (Cronbach et al, 1972) expresa que en cualquier estudio hay facetas fijas (no generalizables) y aleatorias (las que permiten la interpretación de los valores como si hubieran sido seleccionados aleatoriamente); así, lo que varía en un estudio son las facetas aleatorias (pacientes, terapeutas, etc.), que cuanto más representativas, hacen el resultado del estudio más generalizable. De este modo un estudio es más generalizable y con mayor utilidad práctica si los pacientes son más heterogéneos, existe gran cantidad de terapeutas con un nivel de entrenamiento estándar, etc. Por el contrario, un estudio que incluya sólo un terapeuta difícilmente podrá hacer generalizaciones al colectivo de terapeutas.
Otro concepto metodológico relevante es el de Multiplismo o la tendencia a multiplicar las representaciones de las diferentes facetas aleatorias (muestras, investigadores, lugares, terapeutas, mediciones, diseños, etc.) para alcanzar la máxima generalizabilidad. Evidentemente, este objetivo es imposible de conseguir en un solo estudio, sino a través de múltiples proyectos de investigación con replicaciones y variaciones sistemáticas (Valiente et al, 1996).
TRATAMIENTOS EN REHABILITACIÓN PSICOSOCIAL DE LA ESQUIZOFRENIA
En las últimas dos décadas, ha proliferado la investigación sobre distintas estrategias de rehabilitación psicosocial, arrojando un sustancial cuerpo de conocimiento empírico. En este capítulo nos centraremos en cinco de los tratamientos más intensivamente estudiados y aplicados: rehabilitación cognitiva, entrenamiento de habilidades sociales, terapia familiar, rehabilitación laboral y apoyo comunitario o gestión de casos (case management). El análisis estará enfocado primordialmente en aspectos conceptuales, descriptivos, y de efectividad, enfatizando especialmente los problemas metodológicos y las líneas de investigación actuales y futuras, más que un meta-análisis de resultados. Quedan fuera otras intervenciones psicológicas o psicosociales, como la terapia individual o de grupo y la terapia cognitiva de síntomas psicóticos residuales, por considerarlas ajenas al concepto de rehabilitación psicosocial y más cercanas al de tratamiento.
Rehabilitación cognitiva
Actualmente, se considera que el déficit cognitivo (DC) cumple los criterios para ser un marcador de vulnerabilidad en la esquizofrenia:
-
Es intrínseco y primario, relacionado con anomalías estructurales.
-
Es un rasgo permanente y presente ya premórbidamente, que evoluciona casi independientemente de las exacerbaciones y remisiones de los síntomas.
-
Es un predictor de riesgo en familiares de enfermos (Harvey et al, 1997).
La disfunción cognitiva abarca distintas áreas, pero las más relevantes por correlacionarse con peor pronóstico, así como los instrumentos más utilizados para medirlas son (ver Vázquez et al, 1996a y 1996b; Cuesta et al, 1998):
-
Atención en sus distintas variantes: sostenida (Continous Performance Test, CPT), focalizada (Trail Making Test A), alternante (Trail Making Test B) y selectiva (Stroop Test).
-
Función ejecutiva: Wisconsin Cards Sorting Test, WCST.
-
Memoria: pruebas de enmascaramiento retroactivo y recuerdo de dígitos.
La disfunción cognitiva se relaciona y predice un peor funcionamiento social en varias dimensiones: habilidades sociales, percepción social, resolución de problemas, conductas adaptativas en pacientes ingresados y ajuste general en la comunidad (Penn et al, 1998). De hecho, el DC tiene un poder predictivo negativo mayor sobre el funcionamiento social que los síntomas positivos y negativos (Green, 1996). Esto no tiene un mecanismo claro, aunque algunos autores proponen la percepción social o capacidad de aprehender las situaciones sociales, como un mecanismo mediador (Penn et al, 1998).
A nivel clínico es importante destacar que el DC interfiere con el adiestramiento de habilidades sociales, en sus distintos niveles de adquisición, mantenimiento y generalización. También se ha observado que un subgrupo de pacientes con importantes déficits puede deteriorarse cuando se aumenta la estimulación social por la rehabilitación. Esto es todavía más importante por el hecho de que estos pacientes no pueden distinguirse previamente ni por sintomatología o conducta social (Wykes, 1998). Esto ha hecho que la evaluación de la función cognitiva vaya siendo más indispensable previamente a los estudios y prácticas rehabilitadoras.
La rehabilitación cognitiva parte pues de dos premisas: si se consigue mejorar la función cognitiva, se podrían reducir las recaídas por ser un marcador de vulnerabilidad y mejorar la función social por la correlación con ella. Además, su inicio está ligado al hecho empírico de la efectividad de la rehabilitación cognitiva en los pacientes con daño cerebral.
La rehabilitación cognitiva de la esquizofrenia hecha en «laboratorio» se basa directamente en las técnicas empleadas en el daño cerebral: se enfoca en la rehabilitación de un déficit cognitivo específico (memoria verbal, vigilancia o habilidades conceptuales), hallando mejorías en las áreas objetivo mediante la repetición más técnicas especiales de rehabilitación, como refuerzos contingentes, instrucciones, reglas mnemotécnicas y sistemas de aprendizaje sin error (Vázquez et al 1996b; Kern et al, 1998).
Estas técnicas han recibido ciertas críticas, sobre todo en cuanto a metodología y resultados (Penn et al, 1996) pues no se ha establecido que haya una generalización de la mejoría a otros déficits cognitivos o a niveles de funcionamiento más complejos y tampoco se ha establecido la perdurabilidad de la mejoría. Por otro lado, al ser diseños principalmente de caso único, se ha criticado tanto la metodología como el balance coste-beneficio.
Otras críticas son más conceptuales: algunos dudan de la propiedad de la analogía con el daño cerebral adquirido, más localizado frente al difuso de la esquizofrenia. Otros cuestionan la conexión directa con la función social, abogando por el entrenamiento directo de habilidades (Vázquez et al 1996b).
Frente a esto, han surgido diversas técnicas de rehabilitación cognitiva clínica, en donde ésta se combina con estrategias como el adiestramiento funcional. La más conocida ha sido la llamada Terapia Psicológica Integrada (Integrated Psychological Therapy, IPT), de la escuela de Berna (Roder et al, 1996). La IPT se basa en la conexión recíproca entre habilidades cognitivas y sociales y en los diferentes modelos conceptuales y hallazgos empíricos de la rehabilitación psicosocial. Su forma de aplicación es grupal, utilizando un protocolo en forma de manual, donde los pacientes van avanzando por distintos módulos desde una rehabilitación cognitiva hasta una enfocada en los déficits sociales. Así, los cinco módulos se denominan: diferenciación cognitiva, percepción social, comunicación verbal, habilidades sociales y resolución de problemas interpersonales.
A pesar de las esperanzas puestas en ella, los estudios empíricos sobre efectividad de la IPT hasta la fecha arrojan resultados irregulares: parece haber mejoría en la función cognitiva pero los datos son contradictorios en cuanto efectos en sintomatología y función social. Esto puede achacarse a la metodología, debido al uso de diferentes medidas y muestras heterogéneas (Jimeno et al, 1997).
Entrenamiento en habilidades sociales
Las distintas definiciones de habilidades sociales (HS) varían en amplitud pero suelen incluir «todas las conductas que ayuden a comunicar con precisión emociones y necesidades y que permiten alcanzar objetivos y necesidades» (Liberman et al, 1989), aunque últimamente comprenden también una dimensión cognitiva como las habilidades para percibir parámetros situacionales relevantes (percepción social) y para resolver problemas sociales (Mueser et al, 1998). En la práctica, algunas de las HS importantes para pacientes esquizofrénicos serían aquellas relacionadas con conversación, hacer amistades, resolver problemas, disfrutar del ocio, manejar la medicación, lidiar con situaciones relacionadas con drogas, etc.
Conceptualmente, las HS están incluidas en el modelo vulnerabilidad-estrés-afrontamiento-competencia, cumpliendo dos hipotéticas funciones:
-
Son parte del repertorio de habilidades necesarias para la competencia social, cuyo déficit sería una de las causas de disfunción social.
-
Son la parte interpersonal de las habilidades de afrontamiento, necesarias para reducir fuentes de estrés o los efectos del estrés en la vulnerabilidad, y por tanto, reduciendo recaídas.
La dimensión conductual de las HS ha sido conceptualizada en cuatro componentes básicos independientes:
-
Habilidades no verbales (contacto ocular, expresión facial) que conllevan información importante sobre expresión de afectos.
-
Elementos paralingüísticos o cualidades del habla (tono, volumen, inflexiones) que comunican un sentimiento de interrelación.
-
Contenido verbal o uso de palabras o frases específicas.
-
Balance interactivo o habilidades para una buena transacción (latencia de respuesta, no uso de muletillas) (Mueser et al, 1997).
La evaluación de las HS puede llevarse a cabo de tres maneras diferentes, de cada una de las cuales existen múltiples instrumentos (ver Caballo, 1993 y Mueser et al, 1998):
-
Por medio de cuestionarios contestados por pacientes o familiares: Son útiles para identificar áreas generales de disfunción, como estrategia de cribaje, pero no para déficits específicos.
-
Con tests conductuales o de role-play: son interacciones simuladas del sujeto con otro individuo, grabadas en vídeo y luego medidas sistemáticamente. Pueden ser breves y estructuradas o más largas y abiertas. Son el instrumento más útil en investigación, habiendo demostrado buena validez y fiabilidad.
-
Observación naturalista: teóricamente más ecológicamente válida, pero más difícil y cara.
Existe un amplio consenso acerca de que los pacientes con esquizofrenia tienen más déficits en HS y éste es generalizado, y que a su vez esto correlaciona con medidas de funcionamiento social y conducta social en ambientes naturales, apoyando la idea de que las HS son necesarias para ello.
Las HS no parecen ser un artefacto de la sintomatología. No hay correlación con síntomas positivos y existe una relación ligera con los síntomas negativos. Aunque pudiera haber solapamiento en algunas definiciones de estos últimos (p. ej., elementos paralingüísticos y afecto aplanado), las dos variables son independientes. Esto es consistente con análisis factoriales que muestran que la disfunción interpersonal es una dimensión semi-independiente de la sintomatología en esquizofrenia y apoya la inclusión de la disfunción social como un elemento intrínseco y necesario para el diagnóstico (Peralta et al, 1994), como es expresado en el DSM-IV.
Existe una correlación, de acuerdo con las hipótesis, entre HS, percepción social y funcionamiento cognitivo: esto apoya la idea de que la conducta social adecuada requiere tanto habilidades conductuales como cognitivas o de percepción social. Para saber si éstas últimas están en la base de las HS, se necesitarán estudios de adiestramiento (Mueser et al, 1998).
El objetivo del Entrenamiento en Habilidades Sociales (EHS) es el adiestramiento sistemático de las habilidades necesarias para una interacción social efectiva. Esto se logra tras un depuramiento de las conductas sociales efectivas y repetidos ensayos de éstas en role-play y situaciones reales.
Existen tres modelos o niveles de EHS según los objetivos de este entrenamiento. El modelo topográfico se centra en habilidades «moleculares», como conductas no verbales y paralingüísticas (voz, mirada, gestos). El modelo de contenido se centra en habilidades «molares», como iniciar una conversación. Estos dos modelos se centran en componentes conductuales pero no ayudan a flexibilizar respuestas frente a situaciones nuevas. Recientemente, los conceptos de percepción social y resolución de problemas se han añadido, formando un modelo de tres procesos que comienza con la recepción de la información social (percepción social), procesamiento de la información con sopesamiento de las alternativas de respuesta (resolución de problemas) y el envío de una respuesta usando habilidades verbales y no verbales (respuesta topográfica) (Smith et al, 1996).
Casi todos los estudios muestran que los esquizofrénicos aprenden y adquieren habilidades sociales, simples y complejas, y que las mantienen a través del tiempo, medidas con tests de role-play y observaciones naturalistas (Kopelowicz et al, 1998; Scott et al, 1995; Smith et al, 1996; Wallace, 1993).
Respecto a la generalización de las habilidades en ambientes naturales, los resultados son más contradictorios. Parece que las habilidades más simples se generalizan más fácilmente que las complejas, aunque esto puede tener que ver con diferencias en instrumentos de medida (Scott et al, 1995). En pacientes hospitalizados hay una mejoría evidente en habilidades interpersonales y en medidas conductuales, y una reducción en síntomas (Smith et al, 1996). Respecto a los pacientes ambulatorios, en los últimos 15 años ha habido siete estudios bien controlados, con contradicciones en cuanto a los resultados: hay una tendencia a describir beneficios modestos en síntomas y en ajuste social, pero la mayoría de los estudios no muestran mejorías en recaídas o tasas de rehospitalización. (Mueser et al, 1997; Penn et al, 1996). Un punto sobre el que empieza a haber consenso es que el EHS en pacientes ambulatorios necesita un tiempo largo de aplicación (más de un año) para ser efectivo (Penn et al, 1996).
De los estudios y de la experiencia clínica de los autores están sobresaliendo varios temas de investigación para el futuro. Parece que los mejores resultados pueden obtenerse mediante intervenciones en torno a un tema relevante para el paciente, individualizados y con objetivos claros o en forma de manuales, pues los abordajes basados en la «asertividad» general no parecen válidos en pacientes esquizofrénicos (Smith et al, 1996). De esta forma, se está enfatizando el mayor refinamiento de los protocolos de tratamiento y los componentes clave relacionados con la eficacia, como por ejemplo, el aplicar una estrategia de resolución de problemas. Además, se están investigando maneras de mejorar la generalización de resultados, con EHS en vivo y combinación con estrategias cognitivas (Kopelowicz et al, 1998). Por último, se están examinando posibles factores limitadores que podrían ser excluyentes, como síntomas negativos primarios y déficits cognitivos (Smith et al, 1996).
Terapia familiar en esquizofrenia
El desarrollo de intervenciones con familiares de enfermos de esquizofrenia se debió a diferentes razones (Mueser et al, 1997):
-
En estudios de seguimiento, se observaron un 30-50% de recaídas tras un año de alta incluso en pacientes que tomaban medicación.
-
La influencia del modelo de vulnerabilidad-estrés en formular mecanismos de recaída, proveyendo bases para estrategias reductoras del estrés.
-
El movimiento de desinstitucionalización, que trasladó la carga de los cuidados a los familiares.
-
Por último y sobre todo fue el desarrollo del concepto de Emoción Expresada, evidenciándose en series de estudios a partir de los años 50 y 60, que aquellos pacientes que al alta volvían con una familia donde predominaban los comentarios críticos, la hostilidad y el sobrenvolvimiento emocional, tenían un riesgo de recaída subsiguiente del 50% frente al 21% de los que no tenían una familia de esas características (ver tabla I y capítulos sobre emoción expresada y sobrecarga familiar para una ampliación de estos conceptos y su evaluación, así como Clare et al, 1998).
A partir de entonces se diseñaron estrategias basadas en la asunción de que un cambio en la emoción expresada llevaría a una reducción de recaídas. Desde los años 80, se han realizado estudios bien controlados, comparando intervenciones familiares bien definidas con tratamiento estándar, usando randomización, criterios de inclusión bien establecidos y recolección sistematizada de resultados (Dixon et al, 1995).
Aunque los enfoques en terapia familiar difieren, se alejan de los modelos tradicionales de terapia familiar, predominando el modelo conductual. Suelen compartir como objetivos comunes el proveer a la familia de apoyo e información sobre la enfermedad y estrategias para afrontar problemas comunes y aumentar la comunicación entre ellos (p. ej., Falloon et al, 1984).
La mayoría de los estudios de efectividad muestran una gran reducción de tasas de recaídas o rehospitalización hasta los dos años. Como media, la tasa acumulativa en este plazo es de 24% de recaídas frente al 64% en los grupos controles, siendo considerada como la intervención psicosocial más potente en esta área (Mari et al, 1994). Un estudio incluso ha demostrado que este beneficio, aunque menor, se mantiene a los 8 años de seguimiento (Tarrier et al, 1994).
Los estudios más recientes están comparando distintos formatos de intervención. Parece claro que para ser efectiva, las intervenciones familiares tienen que ser prolongadas (más de 9 meses) pues las más cortas, de 3 meses, consistentes sobre todo en psicoeducación, muestran efectos sobre el conocimiento de la enfermedad, pero no sobre recaídas (Mueser et al, 1997). Otros estudios han comparado formatos unifamiliares frente a multifamiliares, conductuales frente a apoyo, domiciliarios frente a ambulatorios o semanales frente a mensuales, sin encontrar diferencias de tasas de recaídas, con la única excepción del abordaje psicodinámico, que parece no demostrar utilidad (Mueser et al, 1997; Penn et al, 1996).
En la literatura sobre intervenciones familiares se apuntan diversos problemas y futuras direcciones. Casi todos los estudios han tenido como objetivo la reducción de recaídas por lo que pocos han medido los efectos sobre el funcionamiento social; los que lo han hecho han demostrado mejorías significativas, aunque pequeñas, en problemas de deterioro social como aislamiento, descuido de autocuidados y conducta extraña. También hay pocos datos pero indicios de mejora en la sobrecarga y bienestar de los familiares, así como una pequeña mejoría en funcionamiento laboral (Barrowclough et al, 1998). Se sospecha que la terapia familiar sola no aborde bien otras variables distintas a las recaídas, sugiriéndose una combinación con otros tratamientos.
Por otro lado, pocos estudios han incluido familias tanto de alta como baja emoción expresada, sugiriendo que también son útiles en las primeras y abriendo un campo de investigación y posible intervención para todas las familias (Barrowclough et al, 1998).
Por último, la investigación actual está tratando de conocer los componentes críticos (desmantelamiento) de las intervenciones, la cantidad mínima de tratamiento para ser efectiva y posibles diferencias en enfoques para diferentes subgrupos.
Rehabilitación laboral
La mayoría de enfermos de esquizofrenia valoran el trabajo remunerado como uno de sus objetivos más importantes. Sin embargo, sólo una minoría por debajo del 15% poseen un trabajo competitivo. Es este el tipo de empleo que más valoran las orientaciones actuales de la rehabilitación laboral, considerando otras clases como pasos intermedios.
La investigación en rehabilitación laboral tiene un sistema de evaluación propia. Las variables ocupacionales suelen ser actuariales, en forma de indicadores (estatus del trabajo, horas, adquisición, ganancias) y suelen dividirse en pre-laborales (en contextos protegidos o no integrados) y de empleo competitivo, que se considera el objetivo final. Así mismo, parece que la adquisición de un empleo competitivo es un proceso distinto al mantenimiento de éste, por lo que se diferencia en la evaluación. El desempeño en el trabajo, aunque importante, no suele ser recogido en la investigación del empleo competitivo (Lehman, 1995).
Aunque existen multitud de diferentes tipos y orientaciones en rehabilitación ocupacional, en nuestro medio podemos distinguir los abordajes clásicos (taller ocupacional en hospitales, tratamiento psicosocial ambulatorio), el entrenamiento pre-laboral o empleo protegido, y el empleo con apoyos.
-
Rehabilitación laboral hospitalaria: Lo que se llamó terapia industrial fue muy utilizada y estudiada en los años 60 y 70 especialmente en el Reino Unido, considerándose en general que mejoraba variables como la adaptación, confianza e iniciativa, aunque la metodología era bastante deficiente de acuerdo a los cánones actuales (Morgan, 1990). La investigación posterior mostró consenso en que la participación en esos programas no se correlaciona con empleo posterior y puede, de hecho, provocar dependencia institucional (APA, 1997). Actualmente, la investigación se dirige hacia programas laborales en la comunidad, por lo que es difícil sacar otras conclusiones de la utilidad de estos programas.
-
Tratamiento psicosocial: La asunción es que la derivación al trabajo sería el último eslabón tras la estabilización de síntomas y la adquisición de habilidades. Sin embargo, ningún tratamiento (psicoterapia individual o de grupo, EHS, tratamiento de día) ha mostrado ningún efecto laboral. Tal vez esto esté en relación con que las habilidades que se enseñan están poco relacionadas con las exigencias laborales. Sorprendentemente, sólo la terapia familiar ha demostrado un débil efecto en tasas de empleo competitivo, pudiendo estar en relación con el hecho de que muchos trabajos son encontrados a través de familiares (Bond et al, 1998).
-
Empleo protegido (Entrenamiento pre-laboral): es realizado en ambientes protegidos, con el objetivo de incrementar habilidades y hábitos laborales para permitir éxito en trabajos en la comunidad. Los resultados sugieren que el paso por estos programas predice el mantenimiento y mejor desempeño dentro de un subsiguiente empleo también protegido, especialmente si están remunerados (Lehman, 1995), pudiendo ser un emplazamiento viable a largo plazo para algunos pacientes discapacitados (APA, 1997), pero la literatura muestra claramente que estos programas producen un mínimo o ningún resultado en la habilidad para conseguir un empleo competitivo (Bond et al, 1998; Lehman, 1995; Mueser et al, 1997).
-
Empleo con apoyos: Es un enfoque nuevo y poco conocido en nuestro medio, aunque prometedor y con algunos estudios bien controlados, a diferencia de los anteriores. Se basa en la integración directa en un empleo competitivo junto con un apoyo continuado por parte de profesionales que actúan como intermediarios con el empleador y asegurándose de que haya una buena adecuación. Los resultados de 7 estudios controlados muestran que la obtención de empleo competitivo fue como media de 58% para los grupos experimentales frente a 21% para los controles. El problema lo constituye la tasa de retención, que no es muy elevada, con un 40% de bajas. (Mueser et al, 1997).
De acuerdo con la literatura anterior, existen otras conclusiones relevantes para una visión global de la rehabilitación laboral:
-
Los pacientes con esquizofrenia necesitan ayuda directa para conseguir y mantener un trabajo, mejor que ayuda indirecta como por ejemplo, el adiestramiento para entrevistas laborales.
-
Las estrategias de emplazamiento directo en empleo competitivo parecen ser más efectivas que las transicionales.
-
La consecución de empleo protegido o competitivo parece afectar mínimamente o nada a los síntomas, al funcionamiento social o las relaciones sociales, por lo que en apariencia, la dimensión laboral es independiente de las otras.
-
Los programas que integran servicios clínicos y laborales son más efectivos (Lehman, 1995; Mueser et al, 1997).
Los problemas metodológicos son relativamente importantes en la literatura sobre rehabilitación laboral hasta ahora. Muchos estudios, excepto los más recientes, no especifican diagnósticos y utilizan grupos muy heterogéneos; el grupo control suele estar poco especificado, las intervenciones experimentales poco definidas y las variables de resultados poco estandarizadas.
Las futuras direcciones de la investigación en rehabilitación laboral se dirigen sobre todo a la relación con otras variables e intervenciones. Se necesita más información sobre el impacto de la rehabilitación laboral en dimensiones como función social y calidad de vida. Hay pocos datos sobre variables predictoras, como psicopatología, habilidades sociales y funcionamiento cognitivo, y como se correlacionan con los distintos programas. Por último, son necesarios más estudios sobre la combinación de la rehabilitación laboral con otras intervenciones (Bond et al, 1998; Lehman, 1995).
Programas de apoyo comunitario: Gestión de casos (case management)
Una desafortunada constatación de los procesos de desinstitucionalización de pacientes con trastorno mental severo es el riesgo de ver menos atendidas sus necesidades por los centros de salud mental que pacientes con trastornos más leves. La primera razón que es aparentemente importante es el modelo de demanda por el cual los pacientes acuden al especialista en los episodios agudos y son enviados a asistencia primaria cuando pasan, lo que no cubre la continuidad de cuidados necesarios en trastornos mentales graves para mantener los beneficios y evitar recaídas y deterioros. Otra razón para esta infraatención es la falta de estructuras administrativas que coordinen y provean del complejo rango de servicios necesario para una efectiva continuidad de cuidados. El tratamiento farmacológico, rehabilitador, la residencia, comida, manejo de finanzas y ocio, antes provisto por el hospital psiquiátrico, recaen en diferentes instituciones en la comunidad.
Dentro de los programas de apoyo comunitario, la Gestión de Casos (GC, Case Management) es una novedosa planificación de los servicios de origen anglosajón que engloba estrategias que minimizan esta fragmentación de servicios y aseguran la evaluación de necesidades, la provisión y continuidad del tratamiento, rehabilitación, cuidados y apoyo en la comunidad, por medio de una figura clave (Gestor de Casos).
Los distintos modelos de GC pueden ser descritos como un continuum con dos extremos (tabla II):

-
Gestión de Servicios: una persona que actúa como punto central para la coordinación con otras agencias por medio de la evaluación de las necesidades, planificación, enganche terapéutico, coordinación con recursos y monitorización de servicios asumiendo que existen suficientes en la comunidad.
-
Tratamiento Asertivo Comunitario: un equipo multidisciplinar asume toda la responsabilidad de las necesidades de tratamiento, rehabilitación y apoyo social en la comunidad, con un enfoque conductual y agresivo, ocupándose del manejo de crisis en el domicilio y limitando el acceso a la hospitalización.
Entre los dos extremos quedan distintos modelos, llamados Gestión Clínica de Casos (Modelo de Recursos Personales, Modelo Rehabilitador, Gestión Intensiva de Casos), que varían en la filosofía, en la cantidad y tipo de tratamiento que proveen o que gestionan, en la relación entre los miembros del equipo, disponibilidad en las crisis, etc. (Craig, 1998; Fernández Liria et al, 1990).
A pesar de la multiplicidad de enfoques, la evidencia experimental todavía tiene muchas lagunas, especialmente en cuanto a efectividad relativa de los distintos modelos. El modelo mejor estudiado y más prometedor es el Tratamiento Asertivo Comunitario, inicialmente desarrollado en Wisconsin, EEUU (Stein & Test, 1980), y posteriormente replicado en diferentes sitios (Australia, Londres). Típicamente, los estudios se han dirigido a candidatos a ingreso que eran randomizados a tratamiento experimental (con el objetivo explícito de evitar el ingreso) y a controles con tratamiento estándar. Los otros modelos han sido estudiados con metodología menos exigente (comparaciones pre/post) aunque pueden extraerse algunas conclusiones (revisiones en Burns et al, 1995; Scott et al, 1995).
Todas las formas de GC muestran un aumento en el uso de servicios y mayor receptividad a los cuidados médicos y apoyo social, especialmente en los programas que proveen apoyo domiciliario asertivo y continuado en problemas comunes de la vida diaria. También todas las formas provocan una mayor satisfacción con ellas que con tratamiento estándar.
Sólo algunos programas lograron una reducción de las hospitalizaciones, especialmente en tiempo más que en número. Esta cualidad parece confinada a los programas de Tratamiento Asertivo Comunitario (hasta un 80% de reducción) y en relación con la capacidad de intervención domiciliaria en las crisis, con control de las hospitalizaciones y accesibilidad durante 24 horas. Relacionado con esto, sólo esta clase de programas ha mostrado una relativa ventaja en costo-beneficio, no muy marcada dado el aumento del uso de servicios extrahospitalarios.
La mejoría en otras dimensiones como síntomas, funcionamiento social y laboral es más modesta y contradictoria. Parece que esto depende de la incorporación en el servicio ofrecido por los equipos de tratamientos específicos (entrenamiento en habilidades, empleo con apoyo, etc). Al parecer, las mejoras en ajuste social tardan muchos meses e incluso años en aparecer, existiendo sospechas de que son perdidas al suspender el programa (Craig, 1998).
De esta forma, los componentes esenciales para la efectividad parecen estar asociados al objetivo principal de la intervención. Si ésta es la reducción de la hospitalización, parece claro que es importante una adhesión a los principios del Tratamiento Asertivo Comunitario. Es posible que si los objetivos son la mejoría en funcionamiento social u ocupacional, sea necesario incluir estos servicios específicamente.
La literatura revisada también apunta problemas y futuras líneas de investigación en este campo. En primer lugar, casi todos los estudios se han basado en pacientes con trastorno mental severo con alta utilización de servicios y pocos han sido evaluados en diferentes subtipos de esquizofrenia, sin quedar claro qué pacientes necesitan más de estos servicios o cuáles son más apropiados para cada subgrupo (Scott et al, 1995). En segundo lugar, no está claro el tiempo necesario de duración de estos programas. Los estudios que han mostrado un seguimiento tras retirar el programa muestran una rápida pérdida de ganancias en el grupo experimental, por lo que es posible que sea necesario un tiempo indefinido con una intensidad flexible (Wallace, 1993). Por último está el problema de la generalización y aplicabilidad de estos programas a medios como el nuestro, hoy por hoy problemática por la falta tanto de instituciones civiles, prestaciones sociales, como de entrenamiento específico de los profesionales y por una rígida estructura presupuestaria y de gestión de los sectores sanitarios y sociales (Fernández Liria et al, 1990).
Estudios sobre tratamientos de rehabilitación psicosocial en la esquizofrenia: conclusiones
De acuerdo con Mueser et al (1997) en su revisión de la investigación sobre rehabilitación psicosocial, podemos distinguir varias características generales de las intervenciones rehabilitadoras que parecen conferirles efectividad:
Primero, las intervenciones en rehabilitación psicosocial tienden a ser más efectivas cuanto más directas y conductuales; esto es, enfocadas en objetivos y habilidades específicas más que en conceptos más difusos como bienestar general o resolución de conflictos intrapsíquicos.
Segundo, los tratamientos de rehabilitación psicosocial tienden a ser específicos en sus resultados, con poca generalización a otros dominios. Así, la gestión de casos es más efectiva en aumentar la permanencia en la comunidad, el adiestramiento en habilidades en mejorar éstas y la función social, y la rehabilitación laboral en mejorar tasas de empleo, con pocos efectos cruzados entre ellos.
Tercero, las intervenciones cortas (de menos de 6 meses) tienden a ser poco o nada efectivas. La mayoría de pacientes, especialmente los más afectados, requieren un prolongado o quizá indefinido proceso de rehabilitación para conseguir y mantener beneficios. Es posible que esto se asemeje a los neurolépticos, que son efectivos mientras son tomados.
Cuarto, las habilidades no siempre generalizan a ambientes naturales, por lo que las intervenciones son administradas cada vez más cerca de éstos. Los programas de apoyo comunitario están haciendo que la rehabilitación psicosocial salga de las instituciones sanitarias y se acerque cada vez más adonde viven y trabajan los pacientes.
Quinto, muchas intervenciones en rehabilitación psicosocial combinan diferentes estrategias de rehabilitación. Conocemos poco acerca de la integración de tratamientos, pero la combinación de adiestramiento en habilidades con apoyos ambientales y la integración estrecha de servicios clínicos y rehabilitadores, parecen aumentar la efectividad.
REFERENCIAS BIBLIOGRÁFICAS
Addington D, Addington J, Schissel B. A depression Rating Scale for Schizophrenics. Schizophrenia Research, 1990; 3 (4): 247-251.
American Psychiatric Association. Practice Guidelines for the Treatment of Patients with Schizophrenia. Am J Psychiatry 1997; 154 (4), Supplement.
Anthony WA, Liberman RP. Principles and Practice of Psychiatric Rehabilitation. En RP Liberman (ed), Handbook of Psychiatric Rehabilitation, New York, McMillan, 1992; 1-29.
Anthony WA, Liberman RP. The Practice of Psychiatric Rehabilitation. Schizoph Bull 1986; 12: 542-59.
Anthony WA. The Principles of Psychiatric Rehabilitation. Baltimore, University Park Press, 1979.
Baker R, Hall J. REHAB: A New Assessment Instrument for Chronic Psychiatric Patients. Schiz Bull 1988; 14: 97-111.
Barrowclough C, Tarrier N. Social Functioning and Family Interventions. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 327-341.
Birchwood M, Smith J. Schizophrenia and the Family. En J Orford (ed): Coping with Disorder in the Family. London, Croom Helm, 1987; 35-61.
Bond GR, Drake RE, Becker DR. The Role of Social Functioning in Vocational Rehabilitation. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 372-390.
Braff DL. Sensory Input Deficits and Negative Symptoms in Schizophrenic Patients. Am J Psychiatry 1989; 146: 1006-1011.
Brewin CR, Wing JK. The MRC Needs for Care Assessment: Progress and Controversies. Psychological Medicine 1993; 22: 837-841.
Brugha TS, Sturt E, McCarthy B. The Interview Measure of Social Relatioon-ships: The Description and Evaluation of a Survey Instrument for Assessing Social Resources. Social Psychiatry 1987; 22: 123-128.
Burns BJ, Santos AB. Assertive Community Treatment: An Update of Randomized Trials. Psychiatric Services 1995; 46: 669-675.
Caballo VE. Manual de Evaluación y Tratamiento de las Habilidades Sociales. Siglo xxi, Madrid, 1993.
Clare L, Birchwood M. Social Adjustment of Patients Living at Home. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 39-51.
Corrigan PW. Rehabilitation Research Methods for Schizophrenia. Schizophrenia Research 1989; 2: 425-37.
Craig TKJ. Models of Case Management and their Impact on Social Outcomes of Sever Mental Illness. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 355-371.
Cronbach LJ, Gleser GC, Nanda H, Rajaratnam N. The dependability of behavioural measurements: Theory of Generalizability of Scores and Profiles. New York, Wiley, 1972.
Cuesta MJ, Peralta V, Zarzuela A. Alteraciones cognitivas: una realidad en el paciente esquizofrénico. Anales de Psiquiatría (1998) 14 (n.o monográfico: La Reintegración del paciente esquizofrénico): 11-25.
Dawson ME, Nuechterlein KH. Psychophisiological dysfunctions in the Developmental Course of Schizophrenic Disorders. Schiz Bull 1984; 10: 204-232.
Dixon LB, Lehman AF. Family Interventions for Schizophrenia. Schiz Bull 1995; 21 (4): 631-643.
Edmonstone Y, Freeman C. Research in Psychotherapy. En C. Freeman, P. Tyrer (eds). Research Methods in Psychiatry, 2nd ed, Gaskell, London, 1992; 208-232.
Falloon IRH. Relapse: A Reappraisal of Assessment of Outcome in Schizophrenia. Schiz Bull 1984; 10: 293-299.
Falloon IRH, Boyd JL, McGill CW. Family Care of Schizophrenia. Guilford, New York, 1984.
Farkas M. Avances en Rehabilitación Psiquiátrica: una Perspectiva Norteamericana. En JA Aldaz y C Vázquez (eds): Esquizofrenia: Fundamentos Psicológicos y Psiquiátricos de la Rehabilitación. Siglo xxi editores, Madrid, 1996; 167-186.
Fernández Liria A, González Cases J. Rehabilitación Psicosocial en los Trastornos Esquizofrénicos. En J Sáiz Ruiz (ed) Esquizofrenia: enfermedad del cerebro y reto social. Masson, Barcelona, 1999; 207-13.
Fernández Liria A, García Rojo MJ. Los Programas de Case Management. Conceptos Básicos y Aplicabilidad. RAEN 1990; 32: 65-75.
Glynn SM. Psychopathology and Social Functioning in Schizophrenia. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 66-78.
Goldberg D. Manual of the General Health Questionnaire. Windsor, NFER, 1978.
Goldberg TE, Kelsoe JR, Weinberger DR, Pliskin NH, Kirwin PD, Berman KF. Performance of Schizophrenic Patients in Putattiva Neuropsychological Tests of Frontal Lobe Function. International Journal of Neuroscience, 1988; 42: 51-58.
Green MF. What are the functional consequences of neurocognitive deficits in Schizophrenia? Am J Psychiatry 153 (3): 321-30.
Griffiths RDP. A Standarized Assessment of the Work Behaviour of Psychiatric Patients. British Journal of Psychiatry 1977; 123: 403-408.
Gruzelier JH, Venables PH. Evidence of High and Low Levels of Physiological Arousal in Schizophrenia. Psychophysiology 1975; 12: 66-73.
Hamilton M. A rating Scale for Depression. J Neurology, Neurosurgery and Psychiatry 1960; 23: 56-62.
Harvey et al. Optimising Cognitive Function in Patientes with Schizophrenia. Report from a roundtable meeting of experts. Budapest, Gardiner-Caldwell Communications Ltd, 1997.
Jimeno N, Paradiso S. The Integrated Psychological Therapy for the Cognitive Rehabilitation of Schizophrenia. Formazione Psichiatrica 1997; 1: 571-587.
Kay SR, Fiszbein A, Opler LA. The Positive and Negative Syndrome Scale (PANSS) for Schizophrenia. Schiz Bull 1987; 13: 261-276.
Kern RS, Green MF. Cognitive Remediation in Schizophrenia. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 342-354.
Kopelowicz A, Corrigan PW, Schade M, Liberman RP. Social Skills Training. En KT Mueser and N Tarrier (eds): Hand-book of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 307-326.
Lehman AF. Vocational Rehabilitation in Schizophrenia. Schiz Bull 1995; 21 (4): 645-656.
Liberman RP, DeRisi WJ, Mueser KT. Social Skills Trainig for Psychiatric Patients. Needham Heights MA, Allyn & Bacon, 1989.
Lukoff D, Liberman RP, Nuechterlein KH. Symptom Monitoring in the Rehabilitation of Schizophrenic Patients. Schiz Bull 1986; 2 (4): 578-602.
Mari JJ, Streiner DL. An Overview of Family Interventions and Relapse in Schizophrenia: Metaanalisis of Research Findings. Psychological Medicine 1994; 24: 565-578.
McLeod CM. Hal a Century of Research of Stroop Effect: an Integrativa Review. Psychological Bulletin 1991; 109: 163-203.
Morgan R. La Terapia Industrial en el Hospital Psiquiátrico. En Watts F y Bennett D (eds): Rehabilitación Psiquiátrica: Teoría y Práctica (ed. Esp). Ed. Limusa, México, 1990; 169-186.
Mueser KT, Bellck AS. Social Skills and Social Functioning. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 79-96.
Mueser KT, Drake RE, Bond GR. Recent Advances in Psychiatric Rehabiltation for Patients with Severe Mental Illness. Harvard Review of Psychiatry 1997; 5: 123-37.
Nuechterlein KH, Dawson ME. A Heuristic Vulnerability/Stress Model of Schizofrenic Episodes. Schizophrenia Bulletin 1984; 10: 300-312.
Nuechterlein KH. Vigilance in Schizo-phrenia and Related Disorders. En S Steinhauer, J Zubin y JH Gruzelier (comps.): Handbook of Schizophrenia: Neuropsychology, Psychophysyology and Information Proccessing. Amsterdam, Elsevier, 1991; 5: 397-433.
Organización Mundial de la Salud. Clasificación Internacional de Deficiencias, Discapacidades y Minusvalías, Instituto Nacional de Servicios Sociales, 2.a edición, 1994.
Penn DL, Corrigan PW, Racestein JM. Cognitive factors and Social Adjustment in Schizophrenia. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 213-23.
Penn DL, Mueser KT. Research Update on the Psychosocial Treatment of Schizophrenia. Am J Psychiatry 1996; 153 (5): 607-617.
Peralta V, Cuesta MJ, De León J. An empirical analysis of latent Structures Underlying Schizophrenic Symptoms: A four-syndrome model. Biological Psychiatry 1994; 36: 726-736.
Phelan et al. The Camberwell Assessment of Needs: The Validity and Reliability of an Instrument to Assess the Needs of People with Severe Mental Illness. British J Psychiatry 1995; 167: 589-595.
Platt S, Weyman A, Hirsch S, Hewitt S. SBAS: Rationale, Contents, Scoring, and Reliability of a New Interview Schedule. Social Psychiatry 1980; 15: 43-55.
Robins LN, Wing J, Wittchen HU et al. The Composite International Diagnostic Interview: An epidemiologic instrument for use in conjunction with different diagnostic systems in different cultures. Arch Gen Psychiatry 1988; 45: 1069-1077.
Roder V, Brenner HD, Hodel B, Kienzle N. Terapia Integrada de la Esquizofrenia (trad. Esp). Barcelona, Ariel, 1996.
Rosen A, Hadzi-Pavlovic D, Parker G. The Life Skills Profile: A Measure Assessing Function and Disability in Schizophrenia. Schiz Bull 1989; 15: 325-337.
Ruggeri M. Patients’ and Relatives’ Satisfaction with Psychiatric Services: The State of the Art and its Measurement. Soc Psychiatry Psychiatr Epidemiol 1994; 29: 212-227.
Sarason IG, Levine HM, Basham RB. Assessing Social Suport: The Social Support Questionaire. Journal of Personal and Social Psychology 1983; 44: 127-139.
Sayers MD, Bellack AS, Wade JH, Bennett ME, Fong P. An Empirical Method for Assessing Social Problem Solving in Schizophrenia. Behaviour Modification 1995; 19: 267-289.
Scott JE, Dixon LB. Assertive Community Treatment and Case Management for Schizophrenia. Schiz Bull 1995; 21 (4): 657-668.
Scott JE, Dixon LB. Psychological Interventions for Schizophrenia. Schiz Bull 1995; 21 (4): 621-630.
Shepherd G, Richardson A. Organization and Interaction in Psychiatric Day Centers. Psychological Medicine 1979; 9: 573-579.
Smith TE, Bellack AS, Liberman RP. Social Skills Training for Schizophrenia: Review and Future Directions. Clinical Psychology Review 1996; 16 (7): 599-617.
Spaulding W, Wyss H, Littrel R, Sullivan M. Trainig Psychophysiological Self-regulation Skills in the Rehabilitation in Psychiatric Rehabilitation. Psychosoc Rehab J (citado en Corrigan) 1989.
Stein LJ, Test MA. Alternative to Mental Hospital Treatment 1: Conceptual Model, Treatment Program and Clinical Evaluation. Archives of General Psychiatry 1980; 37: 392-397.
Strauss JS, Carpenter WT. The Prediction of Outcome in Schizophrenia II. Relationship Between Predictor and Outcome Variables. Arch Gen Psychiatry 1974; 31: 37-42.
Tarrier N, Barrowclough C, Porceddu K, Fitzpatrick E. The Salford Family Interventio Project for Schizophrenic Relapse Prevention: Five and Eight Years Accumulating Relapses. British Journal of Psychiatry 1994; 154: 625-628.
Valiente C, Sechrest L. Evaluación de la Efectividad de Programas de Rehabilitación Psicosocial. En JA Aldaz y C Vázquez (comp). Esquizofrenia: Fundamentos Psicológicos y Psiquiátricos de la Rehabilitación. Ed. Siglo xxi, Madrid, 1996; 341-74.
Vaughn CE, Leff JP. The Measurement of Expressed Emotion in the Families of Psychiatric Patients. Br J Soc Clin Psychol 1976; 15: 157-165.
Vázquez C, Florit A, López Luengo B. Procesamiento de la Información y Esquizofrenia: Hallazgos Empíricos y Bases Teóricas Para la Rehabilitación. En JA Aldaz y C Vázquez (comp). Esquizofrenia: Fundamentos Psicológicos y Psiquiátricos de la Rehabilitación. Ed. Siglo xxi, Madrid, 1996a; 23-56.
Vázquez C, Florit A, López Luengo B. Rehabilitación Cognitiva: Principios Generales y Técnicas de Evaluación e Intervención. En JA Aldaz y C Vázquez (comp). Esquizofrenia: Fundamentos Psicológicos y Psiquiátricos de la Rehabilitación. Ed. Siglo xxi, Madrid, 1996b; 265-292.
Wallace CJ. Functional Assessment in Rehabilitation. Schiz Bull 1986; 12: 604-630.
Wallace CJ. Psychiatric Rehabilitation. Psychopharmacology Bulletin 1993; 29: 537-548.
Ware JE, Sherbourne CD. The MOS 36-item short-form health survey (SF-36). Conceptual Framework and Item Selection. Medical Care 1992; 30: 473-483.
Watts F, Bennett D. Introducción: el Concepto de Rehabilitación. En Watts F y Bennett D (eds): Rehabilitación Psiquiátrica: Teoría y Práctica (ed. Esp). Ed. Limusa, México, 1990; 15-26.
Wing et al. Schedules for Clinical Assessment in Psychiatry. Arch Gen Psychiatry 1990; 47: 589.
World Health Organization. Psychiatric Disability Assessment Schedule (WHO/ DAS). Geneva, WHO, 1998.
Wykes T. Social Functioning in Residential and Institutional Settings. En KT Mueser and N Tarrier (eds): Handbook of Social Functioning in Schizophrenia, Allyn & Bacon, Mass, 1998; 20-38.
Zubin J, Spring B. Vulnerability-A
new view of schizophrenia. Journal of Abnormal Psychology 1977; 86: 103-126.