Informaciones Psiquiátricas - Segundo trimestre 2004. Número 176
Factores en el origen y mantenimiento de la discapacidad: el papel de la depresión
Inmaculada Planelles Fernández
Psicóloga. Centro Sociosanitario Ciudad de Reus (Reus). Tarragona.
Trabajo premiado como mejor Trabajo fin de curso de la cuarta edición
del Máster en Psicogeriatría, 2001-2003.
Recepción: 11-03-04 / Aceptación: 17-03-04
INTRODUCCIÓN
La independencia funcional es un componente importante de la calidad de vida desde la perspectiva de las personas mayores y sus cuidadores. Cuando el deterioro funcional llega a un punto en que las personas mayores no pueden completamente cuidar de sí mismas, la carga sobre la familia y el sistema médico llega a ser sustancial. Con la edad, aumenta notablemente la proporción de la población que reside en centros geriátricos o vive en casa pero necesita la ayuda de otra persona. En el siglo xxi, como la esperanza de vida aumenta y habrá un número sin precedente de personas de edades muy avanzadas, esta pérdida de independencia tendrá un elevado impacto sobre nuestra sociedad. Por lo tanto, comprender los determinantes y consecuencias de la pérdida funcional en la población de personas de edad avanzada es imperativo (Wang y cols, 2002).
La discapacidad se asocia con la depresión en las personas mayores. La depresión mayor colabora a la discapacidad funcional en pacientes con enfermedades médicas crónicas (Dimitris et al, 2002).
La depresión en la población anciana es un gran problema sanitario debido a su alta prevalencia, entre el 12% y el 15% en mayores de 65 años (De la Serna, 2000) y sus consecuencias adversas. La mortalidad es una de las consecuencias a largo plazo de la depresión (Bruce y Leaf, 1989; Pulska et al 1998; Penninx et al 1999 cit por Geerlings y cols, 2001), mientras que la discapacidad física y social se ha encontrado que son una consecuencia a corto plazo (Bruce et al 1994; Beekman et al 1997a; Armenian et al 1998; Penninx et al 1998; Ormel et al 1998; Ormel, 2000 cit por Geerlings et al 2001). Se ha observado que la depresión mayor incrementa la probabilidad de muerte un 59% durante el primer año tras el ingreso en una residencia, independientemente de las condiciones médicas (Rovner, 1993 cit por Alexopoulos et al, 2002).
La depresión asociada con enfermedad médica crónica causa una amplificación de la discapacidad funcional, una reducción del autocuidado y una morbilidad y mortalidad relacionada con la enfermedad crónica (Katon et al, 1993 cit por Cataldo, 2001).
Uno de los problemas más apremiantes para las personas mayores es conservar la independencia funcional. Esto es también importante de cara al incremento de la carga del cuidador y los costes sanitarios. La relación entre estatus cognitivo y síntomas depresivos y su efecto sobre el declive funcional tiene trascendencia clínica y para la salud pública a causa de que son comunes, coexisten con frecuencia y pueden ser tratables (Mehta et al, 2002).
Hay evidencia acumulada que confirma la significación clínica y de salud pública de la depresión de la vida tardía. La depresión es un trastorno común que cuando permanece sin tratar lleva a un peor pronóstico. Su diagnóstico y tratamiento en atención primaria permanece más bien escaso. La adecuada estimación del impacto de la depresión es importante para convencer al personal médico que trabaja fuera de psiquiatría de la importancia del diagnóstico y tratamiento y para la planificación de intervenciones preventivas a gran escala. (Beekman et al, 2002).
Beekman et al. (2002), estudia en la comunidad el impacto de la depresión sobre el bienestar, la discapacidad y el uso de los servicios por parte de las personas mayores desde una perspectiva longitudinal (tres años, dos medidas) en una muestra de 2.200 personas de entre 55 y 85 años y controlando por necesidad de cuidados (enfermedad médica crónica, limitación funcional y deterioro cognitivo) factores sociales y personales (estatus de pareja, tamaño de la red social, soporte social y locus de control) y factores predisponentes (edad, sexo y nivel de educación). Los datos muestran que los síntomas depresivos tienen un considerable impacto sobre el bienestar y discapacidad de las personas mayores y claras consecuencias económicas derivadas de un uso inapropiado de la utilización de los servicios sanitarios. Por ejemplo, controlando para otras razones de uso de los servicios sanitarios, la depresión tuvo efectos únicos sobre el hecho de contactar con especialistas médicos (no psiquiatras), admisión a hospitales (no psiquiátricos) y el uso de servicios a domicilio. Los ancianos deprimidos, independientemente de otros factores, acuden con más probabilidad a servicios sanitarios que son inapropiados para el tratamiento de la depresión. Esto ilustra la relevancia económica de la depresión de la vida tardía (Beekman et al, 2002).
Respecto a la utilización de los servicios sanitarios, los contactos con médicos especialistas se asociaron con un incremento en los síntomas depresivos. En otro estudio, los pacientes deprimidos tenían casi dos veces el número de visitas médicas por año y más de dos veces el número de días de hospitalización por encima de la duración de la estancia esperada en relación a los no deprimidos (Luber et al 2000; Luber et al 2001, cit. por Alexopoulos et al, 2002). El 65% de los pacientes deprimidos recibieron más de cinco medicaciones comparados con el 35,6% de los pacientes no deprimidos.
La satisfacción con los servicios, estuvo fuertemente determinada por la depresión de base, el cambio en depresión, y por los niveles base de soporte emocional. Considerando la salud percibida, el efecto de la depresión fue comparable con el de la enfermedad crónica y con el de las limitaciones funcionales (Beekman et al, 2002).
La prevención y tratamiento de la depresión afecta significativamente al curso de la enfermedad y permite mejorar en la discapacidad física, social, familiar y vocacional que son a menudo mal atribuidas a enfermedad médica solamente. Esta atribución errónea es crítica. En los pacientes ingresados en centros geriátricos se suele percibir que tienen una discapacidad intratable como resultado de enfermedad médica crónica cuando, en la realidad, puede ser una discapacidad tratable debida a depresión (Cataldo et al, 2001).
DESCRIPCIÓN DE NUESTRO ESTUDIO
Introducción
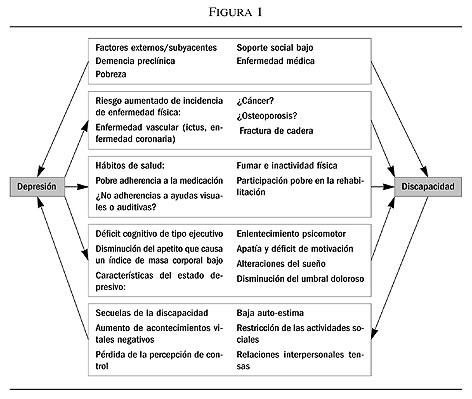
El punto de partida fue el modelo de depresión y discapacidad formulado por Ericj Lenze (Ericj Lenze y cols, 2001) como resultado del análisis de una revisión (hasta el 2001) de numerosos estudios recientes sobre el tema que nos muestra cómo, la depresión y los trastornos de ansiedad se asocian con un exceso de discapacidad. Los datos muestran que la depresión en la edad avanzada es un factor de riesgo independiente para la discapacidad y asimismo, la discapacidad es un factor de riesgo para la depresión. La depresión en la edad avanzada causa o aumenta la discapacidad física a través de sus efectos discapacitantes como la disfunción ejecutiva (Alexopoulos, 1996) y la falta de motivación, entre otros (ver modelo). El deterioro de la actividad física se define como discapacidad física, que es la dificultad o dependencia de otros para realizar actividades de la vida diaria (AVDs) que son actividades de autocuidado, o actividades instrumentales de la vida diaria (AIVDs) que son tareas menos básicas como cocinar, limpiar, etc. La discapacidad física es un constructo complejo que tiene componentes físicos, cognitivos y emocionales.
Depresión e incapacidad se amplifican mutuamente, como en una espiral en la que el refuerzo mutuo hace que ambas se hagan más severas y persistentes (Bruce, 2001; Ormel et al, 2002). El trastorno depresivo mayor y la depresión menor son comunes en los ancianos, ambas, incluso los síntomas depresivos, se asocian fuertemente a la discapacidad. La asociación significativa entre depresión (desde síntomas hasta trastorno depresivo mayor) y discapacidad se obtiene, independientemente de factores como la edad, el género, situación médica, soporte social, salario o estado cognitivo.
Se derivan del modelo importantes implicaciones en relación a la posibilidad de prevenir o tratar la depresión dentro o fuera de centros de rehabilitación, evitando o reduciendo los ingresos y proporcionando una mayor calidad de vida a los pacientes y sus familias (figura 1).
OBJETIVOS
Se analizan una serie de factores para intentar conocer cómo se relacionan con la discapacidad y dependencia. El objetivo es identificar las variables, potenciales factores de riesgo de la discapacidad. Específicamente se pretendía conocer si la depresión era una variable que se asociaba significativamente con la discapacidad de manera independiente de otros factores, a la luz del modelo de depresión y discapacidad descrito por Ericj y cols, 2001 en una muestra de pacientes geriátricos sin demencia, con discapacidad y sin ella. Además, también se pretendía conocer si la asociación significativa entre depresión e discapacidad se mantenía en el tiempo a lo largo de las sucesivas valoraciones realizadas en el centro cada tres meses e independientemente de otros factores estudiados y si la depresión presente en el momento inicial era capaz de predecir, de manera independiente, la discapacidad presente tres meses después.
METODOLOGÍA
La muestra total estuvo compuesta por 110 pacientes geriátricos sin demencia, de los que 54,5% fueron mujeres. De edades comprendidas entre 65 y 100 años Para las mujeres la media de edad fue de 82 años y para los hombres la media de edad fue de 80 años. Todos fueron evaluados durante su estancia en el Centro Sociosanitario Ciudad de Reus durante el período de tiempo comprendido entre junio del 2001 y abril del 2003.
Los instrumentos utilizados fueron el MiniExamen Cognoscitivo de Lobo (Mec) (Lobo, 1979) como prueba de screening del deterioro cognoscitivo, La escala de Depresión Geriátrica de Yesavage (Gds, versión abreviada de 15 ítems) (Yesavage, 1993), como prueba de screening de depresión. La escala de Deterioro Global de Reisberg (Gds) (Reisberg B, 1982, como medida de la severidad o grado de deterioro cognoscitivo, y el Indice de Barthel (Mahoney y Barthel, 1965), como medida de la capacidad o independencia del paciente para realizar actividades de la vida diaria (Avds). Fueron medidas además otras variables como enfermedad crónica, enfermedad aguda y soporte social.
Todos los sujetos fueron evaluados a los quince días tras el ingreso (1ª valoración), algunos de los sujetos (N = 54) a los tres meses (2ª valoración) y de éstos, un subgrupo de sujetos (N = 34) a los seis meses (3ª valoración), obteniéndose tres valoraciones por cada sujeto del Mec, Gds (Reisberg), Gds (Yesavage) y Barthel.
RESULTADOS
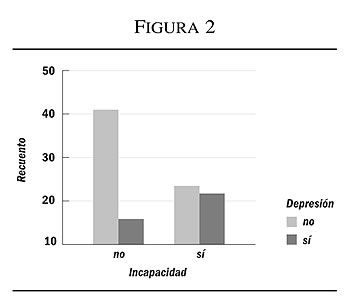
En la primera valoración tras el ingreso, a los quince días, se obtuvieron relaciones significativas entre el Mec y las Actividades Funcionales de la Vida Diaria medidas por el Barthel (p = 0,001) y entre Enfermedad Aguda y Barthel (p = 0,042). Los sujetos deprimidos tienen un menor promedio en el Barthel (54,05) en relación a los sujetos no deprimidos (63,33) con una prueba de comparación de medias casi significativa (p 5 0,074). En un análisis de contingencia para incapacidad y depresión, se obtiene una relación significativa (p = 0,030) con una asociación lineal (Mantel-Haenszel: p = 0,030), corroborando una mayor incapacidad en los sujetos deprimidos, con una R.P. de 2,49 que al corregir para enfermedades aumenta significativamente (2,54); no siendo variables confusoras o de interacción la enfermedad crónica, aguda, el soporte social y el deterioro cognitivo, en la relación entre incapacidad y depresión (figura 2).
También se obtuvieron asociaciones significativas entre Relaciones con otros (p = 0,04) y Depresión y entre Enfermedad crónica y Depresión (p = 0,0001).
En la segunda valoración, a los tres meses de la observación inicial, se obtuvo una asociación significativa entre Barthel y Gds (Yesavage) (p = 0,05) para pruebas de correlación no paramétricas, no siendo variables confusoras ni de interacción la presencia de enfermedad crónica, enfermedad aguda, deterioro cognitivo ni soporte social, con una explicación del modelo correlacional del 31% (Spearman: 0,31) en la que los sujetos no deprimidos obtenían un promedio de Barthel mayor (77,7) que los sujetos deprimidos (62,0) con una diferencia de medias para incapacidad de 15,77 puntos.
En la tercera valoración, a los seis meses, no se obtuvo asociación significativa entre depresión e incapacidad ni entre depresión y Barthel. Se realizó un análisis multivariante, con estratificación de variables pronóstico, para medidas repetidas observándose unas medias que muestran un aumento de la incapacidad predicha por la depresión sin llegar a ser significativa. No se obtuvo que la depresión predijera discapacidad posterior en el tiempo de manera independiente de otros factores.
DISCUSIÓN
Relación transversal entre los factores y la discapacidad
En nuestra muestra, se obtuvo una asociación significativa entre depresión y discapacidad, independientemente de otros factores, en la primera y segunda valoraciones a los quince días y tres meses tras el ingreso, respectivamente, de acuerdo con las predicciones del modelo. En acuerdo con estos resultados, Cataldo et al (2001) en un estudio transversal con una muestra de ancianos institucionalizados, encontraron que la depresión se asoció significativamente con la discapacidad independientemente de la enfermedad física y duración del ingreso. En la tercera valoración, a los seis meses, se obtuvo una tendencia a una mayor discapacidad en presencia de depresión, no significativa, debido probablemente al reducido número de sujetos presentes.
Los análisis transversales con el resto de las variables seleccionadas fueron realizados solamente sobre los datos obtenidos de la primera valoración, ya que era la muestra con mayor número de sujetos N = 110 sujetos. La presencia de enfermedad aguda y el nivel cognitivo medido por el Mec se asociaron significativamente con la afectación de las Avds medidas por el Barthel. La depresión también se encontró asociada significativamente con presencia de enfermedad médica crónica y relaciones con otros.
Existe una relación entre enfermedad médica crónica y depresión. Una gran parte de la depresión de la vida tardía parece atribuible a limitaciones funcionales causadas por enfermedad física, en particular si reducen la capacidad para desempeñar los roles y funciones sociales y mantener el contacto social (Prince et al, 1998; Zeiss et al, 1996 cit por Ormel et al, 2002).
Relación temporal entre depresión y discapacidad
No se obtuvo que la depresión base predijera de manera «independiente» un aumento de discapacidad en el segundo tiempo, aunque sí se observa que sin controlar otras variables la media del Barthel se relaciona significativamente con la de depresión. Es posible que la discapacidad en las Avd pueda ser una consecuencia a largo plazo de la depresión y, el espacio de tiempo de tres meses demasiado corto para observar un efecto debido a ésta, como señalaron Geerlings y cols que midieron este efecto cada cinco meses durante tres años (36 meses) y encontraron similares asociaciones también a los cinco, diez y quince meses, aunque al reducirse el número de sujetos y, por tanto, de medidas en los análisis posteriores, los resultados no son completamente comparables; al igual que nos ocurre a nosotros. Solamente entre los participantes con enfermedad crónica hubo una asociación significativa entre depresión y limitaciones funcionales y discapacidad subsecuentes. Además, en nuestro caso, un aspecto importante es el incremento observado en el Barthel en la segunda medición respecto a la primera y que puede ser explicado, parcialmente, por la rehabilitación practicada desde el inicio del ingreso en el centro y que facilita la recuperación funcional del paciente.
Las variables que predijeron independientemente la discapacidad en el tiempo fueron el nivel cognitivo medido por el Mec, la presencia de enfermedad aguda y la presencia de la rehabilitación fisioterapeútica.
Respecto al nivel cognitivo, los resultados son consistentes con los de Mehta et al (2002) que obtuvieron que los individuos con deterioro cognitivo tenían más de tres veces la probabilidad de tener subsecuente declive funcional que los individuos sin deterioro cognitivo. La función cognitiva reducida también se asoció de manera consistente con una función física más limitada en otro estudio (Wang et al, 2002).
En estudios comunitarios y clínico-observacionales, hay evidencia a favor de que la depresión es un factor de riesgo de discapacidad en el tiempo (Beekman y cols, 2002; Wang y cols, 2002; Mehta et al, 2002; Geerlings et al, 2001; Ormel et al, 2002; Ostir et al, 2002). Geerlings et al, (2001) encontraron una asociación longitudinal bidireccional entre limitaciones funcionales/discapacidad y depresión. Los hallazgos longitudinales sugieren una trayectoria en espiral (Ormel et al, 2002), con el paso del tiempo, prácticamente inevitable, según indica Bruce ML (2001) aunque este modelo explicaría la relación sólo parcialmente o representando a un subgrupo específico de sujetos e interviniendo otros factores biológicos, psicológicos, sociales y ambientales.
En nuestro estudio, la asociación significativa entre la depresión presente en la fase inicial y la discapacidad presente a los tres y los seis meses solamente se obtuvo en el grupo de sujetos sin discapacidad en el momento inicial. Estos resultados tienen como referencia los estudios longitudinales enunciados anteriormente y han de ser objeto de análisis más pormenorizados en próximos trabajos.
CONCLUSIONES
Estos resultados sugieren que la depresión es un factor de riesgo independiente para la incapacidad, en la línea de los resultados obtenidos por otros trabajos revisados sobre el tema. La depresión sigue asociándose de manera significativa con la incapacidad a través del tiempo, en las medidas repetidas realizadas a los tres meses posteriores a la observación inicial. En nuestro estudio no se mantuvo la asociación significativa a los seis meses, posiblemente debido al pequeño tamaño de la muestra, pero persistió la tendencia medida por la diferencia de medias de incapacidad entre sujetos deprimidos y no deprimidos. La depresión se asocia también significativamente con la discapacidad a lo largo del tiempo pero no de manera independiente de otros factores.
El ingreso en el centro reúne una serie de condiciones adversas facilitadoras de depresión: falta de apoyo social, déficit de relación; o de depresión e incapacidad: enfermedad médica, deterioro cognitivo y demencia preclínica, entre otros.
Estudios Revisados. Análisis por variables
La discapacidad, y el declive funcional en la edad avanzada generalmente reflejan alguna combinación de trastornos físicos, cognitivos y psicológicos (Bruce, 2001 cit por Bruce, 2002). El grado de discapacidad que una persona experimenta puede, en parte, ser un resultado directo de factores fisiológicos (ej.: estatus de salud física y edad) y de la combinación de factores fisiológicos y factores psicológicos (ej.: resistencia y depresión) (Bury, 1979 cit por Cataldo, 2001).
Depresión y discapacidad
Algunos estudios analizan los efectos de la depresión sobre la discapacidad controlando otras variables o factores de confusión.
En un estudio, se encontró que la depresión tuvo un fuerte efecto único sobre el funcionamiento diario. Tanto los síntomas depresivos presentes en la medida base como el incremento de la sintomatología depresiva predijeron deterioro del funcionamiento diario en el momento dos (t2), independientemente de otras variables como la enfermedad crónica, el deterioro cognitivo, las limitaciones funcionales y las variables sociodemográficas. A lo largo del tiempo, el incremento en los síntomas depresivos tuvo mayores efectos sobre discapacidad que el incremento en las limitaciones funcionales y que, el incremento en enfermedades médicas y deterioro cognitivo (Beekman et al, 2002).
Wang y cols (2002), intentan identificar factores asociados con cambio funcional (en AVD, AIVD y PPF o función física) en una población de 2.581 personas mayores de 65 años en la comunidad sin demencia e investigar las interacciones entre ellos. La media del tiempo de seguimiento fue de 3,4 años y el seguimiento se realizó bienalmente. Los datos muestran que el humor depresivo estuvo asociado no solamente con peores niveles funcionales, sino también con tasas incrementadas de declive funcional durante el período de seguimiento, durante el cual, el porcentaje de sujetos con dificultad en las AVD y AIVD se incrementó: del 23% en la línea base al 28% en el primer bienal y al 30% en el segundo bienal en las AVD, y del 21% al 25% y al 32% en las AIVD. Las medias de PPF disminuyeron a lo largo del tiempo de 12,1 a 11,6 a 10,9.
La mayoría de los estudios analizan la relación entre depresión y discapacidad no sólo controlando otras variables como el deterioro cognitivo, la presencia de enfermedad crónica, la presencia de enfermedad aguda y la influencia de las variables sociodemográficas, sino también analizando algunas de las interacciones entre ellas.
Deterioro Cognitivo y la dinámica depresión-discapacidad
La función cognitiva es un factor importante que influencia día a día la funcionalidad de las personas mayores. La función cognitiva reducida se asoció de manera consistente con una función física más limitada medida por las AVD (actividades de la vida diaria), AIVD (actividades instrumentales de la vida diaria) y PPF (función física). Además, los resultados sugieren que la presencia de ECV (enfermedad cerebro-vascular) modifica la asociación entre función cognitiva y función física; el cambio en la función física asociado con cambio en la función cognitiva fue mayor en presencia de ECV (Wang et al, 2001).
La relación entre estatus cognitivo y síntomas depresivos y su efecto sobre el declive funcional tiene trascendencia clínica y para la salud pública a causa de que son comunes, coexisten con frecuencia y pueden ser tratables (Mehta et al, 2002).
Mehta y cols., estudian las contribuciones relativas del deterioro cognitivo y síntomas depresivos sobre el deterioro de las actividades de la vida diaria (ADL) durante dos años en una cohorte de 5.697 personas mayores (media de edad 77) controlando por variables demográficas y comorbilidad médica y estilo de vida. Los resultados sugieren que el deterioro cognitivo y los síntomas depresivos son predictores independientes de dependencia en ADL en participantes que son independientes en todas las ADL en la línea base, y, asimismo, robustos factores de riesgo independientes. Aquellos participantes con ambos factores de riesgo simultáneamente tenían ligeramente un mayor riesgo de declive que aquellos participantes con cada uno de los factores de riesgo por separado, lo cual sugiere que ambos factores de riesgo contribuyen a dependencia incidental en ADL juntos y no sólo por separado. En participantes con dependencia en AVD en la línea base, el deterioro cognitivo fue un factor de riesgo de declive adicional, sin embargo, los síntomas depresivos no lo fueron.
Los individuos con deterioro cognitivo tuvieron más de tres veces la probabilidad de tener subsecuente declive funcional que los individuos sin deterioro cognitivo (RR = 3,3). Los individuos deprimidos tuvieron el doble de probabilidad de declive funcional subsecuente en relación a los no deprimidos (RR 5 2,1). Los individuos con deterioro cognitivo y con síntomas depresivos (RR = 3,8).
Además se obtienen otros resultados interesantes:
Los participantes con deterioro cognitivo tenían más probabilidad de tener síntomas depresivos que los participantes sin deterioro cognitivo.
Los participantes con deterioro cognitivo y síntomas depresivos en la línea base tenían el mayor número de dependencias en ADLs en la línea base y esto se modificó poco en el segundo año.
Las variables sociodemográficas y de comorbilidad médica y estilo de vida, se asociaron con declive funcional.
En contraste con el deterioro cognitivo, los sujetos con síntomas depresivos mostraron una mejoría en la función de dependencia en las ADL. En general, se podría explicar porque los síntomas depresivos a menudo mejoran, especialmente si se administra un tratamiento y, por tanto, en los participantes con declive funcional la presencia de síntomas depresivos puede ser un indicador de potencial reversibilidad en contraste con el deterioro cognitivo que tiende a progresar en el tiempo (Mehta et al, 2002).
CONDICIONES MÉDICAS
Enfermedad Médica Crónica y la dinámica depresión-discapacidad
En un estudio sobre los factores asociados con cambio funcional, se obtuvo que las condiciones médicas (diabetes mellitus, hipertensión arterial, enfermedad cardiaca-coronaria (ECC), enfermedad cerebro-vascular (ECV), osteoporosis, artritis y cáncer) y fumar, entre otros, se asociaron con peores niveles funcionales. Durante el período de seguimiento la enfermedad cardiaca-coronaria, la enfermedad cerebro-vascular y depresión se asociaron con tasas incrementadas de declive funcional. (Wang et al, 2002).
Las personas mayores con enfermedad crónica representan un elevado grupo de riesgo para los efectos adversos de depresión a largo plazo sobre las limitaciones funcionales y a corto plazo sobre la discapacidad. Geerlings y cols. (2001) estudian en la comunidad el efecto longitudinal de la depresión sobre las limitaciones funcionales y la discapacidad (nº días de discapacidad y nº días en cama) en una muestra de personas mayores, de entre 55 a 85 años durante 3 años cada cinco meses. Los resultados muestran que hubo una asociación estadísticamente significativa entre depresión y limitaciones funcionales y discapacidad subsecuentes, solamente entre los participantes con una o más enfermedades crónicas. La depresión tuvo acusadas consecuencias a largo y corto plazo respecto a limitaciones funcionales y discapacidad, respectivamente. Además, el riesgo de experimentar un cambio en las limitaciones funcionales se incrementó un 4% por cada cinco puntos (de incremento) en la CES-D y un 11% para la transición de no depresión a depresión. Un cambio de 5 puntos en la CES-D se asociaba con un cambio de un 15% en número de días de discapacidad (disability days) y un cambio de no depresión a depresión, con un incremento del 57% en días de discapacidad. Otros análisis diferentes mostraron que hubo una asociación longitudinal entre limitaciones funcionales y discapacidad y depresión subsecuente también.
Se ha visto que la discapacidad asociada con condiciones médicas crónicas predice el inicio y cronicidad de los síntomas depresivos (Kennedy et al, 1990; Phifer, 1986; Prince et al, 1998; Turner y Noh, 1988; Zeiss et al, 1996 cit. por Ormel et al, 2002). Los niveles de discapacidad afectan a la independencia, autoestima, actividades valoradas y relaciones sociales (Brilman y Ormel, 2001 cit. por Ormel et al, 2002). De la misma manera, la depresión puede causar discapacidad, a través de mecanismos psicobiológicos (Pennix et al, 1998 cit por Ormel y cols, 2002) y un conjunto de comportamientos poco saludables de estilo de vida mantenidos a lo largo del tiempo, es decir, indirectamente a través de la enfermedad física (Ormel y cols, 2002).
Los efectos recíprocos entre síntomas depresivos y discapacidad funcional y su carácter temporal fueron examinados por Ormel y cols. en una cohorte de 753 personas mayores con limitaciones físicas (4 o más, relacionadas con enfermedad crónica), que fueron evaluadas anualmente (dos años, tres medidas). Ellos hipotetizaron que discapacidad y depresión son mutuamente reforzantes a lo largo del tiempo, generando una espiral potencial de deterioro. Los resultados sugieren que los cambios en discapacidad parecen afectar rápidamente los síntomas depresivos pero, los cambios en el nivel de los síntomas depresivos no tuvieron una influencia contemporánea inmediata significativa sobre discapacidad aunque si tuvieron un efecto al cabo de un año. Esto sugiere que, con algún retraso, un aumento o disminución de los síntomas depresivos producirá un efecto paralelo sobre discapacidad en AIVD y AVD. De una cuarta parte (26%) a la mitad (50%) del cambio real en el nivel de los síntomas depresivos, fue debido a cambio en discapacidad. Para el efecto retrasado de los síntomas depresivos sobre discapacidad los porcentajes fueron del 5%.
En personas mayores institucionalizadas, la enfermedad física crónica y la duración del ingreso, cuando son persistentes, representan una importante fuente de estrés vital que al empeorar, erosionan el concepto positivo de sí mismo y pueden conducir a depresión (Pearlin et al, 1981 cit por Cataldo, 2001).
Cataldo et al. estudia la relación de la depresión con discapacidad en una muestra de 58 adultos mayores de entre 60 y 93 años institucionalizados sin deterioro cognitivo y con enfermedad crónica, teniendo en cuenta la duración del ingreso y características de personalidad relacionadas con la respuesta psicológica de afrontamiento frente a la enfermedad (tolerancia o resistencia al estrés). Los resultados sostienen la premisa de que los factores psicológicos pueden incrementar el grado de discapacidad más allá de la que sería esperable en función de la enfermedad física o lesión considerada aisladamente. Además, individuos con la misma severidad de enfermedad crónica mostrarían diferentes niveles de discapacidad como ha sido visto por otros autores (Clough, 1991 cit por Cataldo, 2001).
La duración del ingreso y el estatus de salud física explicaron el 14,7% de la varianza en discapacidad. La resistencia explicó un 10,5% adicional de la varianza y la depresión, un 7,4% de la varianza en discapacidad.
La «resistencia al estrés» es una característica de personalidad que permite a la persona tener una reacción psicológica positiva a estresares vitales y está inversamente relacionada con depresión en pacientes mayores institucionalizados (Cataldo, 1994).
Enfermedad Médica Aguda y la dinámica depresión-discapacidad
La enfermedad médica como factor de riesgo psicosocial puede ser profundamente significativa y generar considerable disrupción en la vida normal, precipitando la hospitalización, reducción en actividades sociales, aumento de discapacidad, cambios en la naturaleza de las relaciones sociales e ingreso residencial (Bruce, 2002).
Ostir y cols (2002), intentaron determinar si la salud emocional premórbida era predictiva de recuperación de la capacidad funcional un año después de acontecimientos médicos agudos como apoplejía, infarto de miocardio o fractura de cadera en 240 personas mayores de 65 años, a lo largo de seis años. Los datos sugieren que la presencia de elevada sintomatología depresiva en la línea base se asocia de manera significativa con una peor recuperación de la capacidad funcional un año después, tras ajustar por características sociodemográficas, fumar, AVD en el momento del evento, estatus cognitivo e historia previa de la enfermedad.
En comparación con los sujetos no deprimidos, los sujetos deprimidos tuvieron una odds ratio (OR) de 0,38 (95% Intervalo de Confianza (CI) 0 = 0,16-0,94) para la recuperación un año después de informar del evento agudo. Entre los sujetos que tuvieron pocos síntomas depresivos, el afecto positivo elevado se asoció significativamente con incrementadas odds de recuperación (OR = 2,70, 95% CI = 1,10-6,68) ajustando por las mismas variables. El tener un afecto positivo bajo con pocos síntomas depresivos tuvo similar odds de recuperación que el grupo depresivo (en este estudio se midió el estado de ánimo positivo con una escala creada a partir de la escala CES-D de cuatro ítems). Aquellos que tuvieron un mayor número de discapacidad en actividades de la vida diaria (en el año del evento) tuvieron menos probabilidad de recuperarse. No se encontraron interacciones entre depresión y edad, sexo, raza, educación y estatus de pareja sobre la recuperación post-evento.
Variables Demográficas
En los estudios revisados, en general, las variables demográficas que se asocian significativamente con discapacidad son la edad, género, nivel educativo y estado civil.
En relación a la edad, los resultados sugieren que, la edad es un predictor significativo asociado con una tasa incrementada de declive funcional (Wang et al, 2002; Ormel et al, 2002; Mehta et al, 2002; Beekman et al, 2002; Geerlings et al, 2001). La edad también parece afectar la capacidad de recuperar la autonomía tras sufrir problemas médicos agudos. Los datos sugieren que las personas de 85 años y mayores tuvieron significativamente menos probabilidad de recuperarse de eventos médicos agudos que las personas que tenían entre 65 y 74 años (Ostir y cols, 2002).
Respecto al género, los resultados sugieren que el sexo femenino se asocia con más limitaciones funcionales en el tiempo (Geerlings et al, 2001). En otro estudio, género e ingresos, estuvieron asociados con con declive funcional (Mehta y cols, 2002).
Beekman et al. controlando por todas las demás variables, no encontraron diferencias consistentes respecto al sexo.
En relación al nivel educativo, los datos sugieren que un bajo nivel educativo se asocia significativamente con discapacidad (Mehta y cols, 2002; Geerlings et al, 2002).
Respecto al estado civil, en un estudio, el no estar casado, entre otros factores, se asoció con más limitaciones funcionales en el tiempo, relativamente (Geerlings et al, 2001) mientras que, en otro estudio, las personas que vivían solas informaron de menos dificultad en las AVD y AIVD que las personas que vivían con un esposo/a. La evidencia es consistente con la noción de que las oportunidades para realizar AVD y AIVD ayudan a mantener la habilidad o capacidad para realizarlas. (Wang et al, 2002).
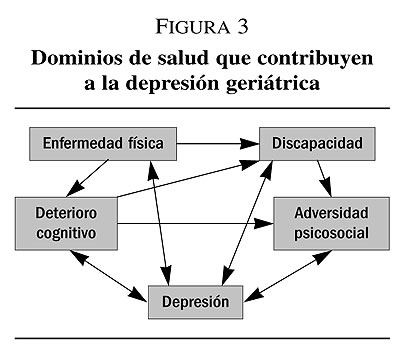
Como resultado, las relaciones entre los factores implicados en la dinámica depresión-discapacidad, podrían quedar representadas en el siguiente modelo (figura 3) (Alexopoulos et al 2002).
Aspectos de interés encontrados en los estudios
- 1. La depresión de la vida tardía, a menudo sigue un curso fluctuante. Geerlings y cols, encuentran un elevado porcentaje de participantes (46%) con depresión y sin limitaciones funcionales en la primera medida, que se recuperaron de la depresión a lo largo del tiempo. La depresión persistió en el 39% de los participantes sin limitaciones funcionales y en el 57% de aquellos que tenían limitaciones funcionales en la medida base. En la cohorte en estudio, el estatus de la depresión sufrió ligeras fluctuaciones con más frecuencia en relación al inicio y remisión de síntomas, aunque el inicio ocurrió más veces que la remisión. Los patrones más prevalentes fueron persistentemente no deprimidos y persistentemente discapacitados. La ausencia de datos normativos no permite comparar estos resultados con los de la población en la comunidad. (Ormel y cols, 2002).
- Los niveles individuales de síntomas depresivos y discapacidad no son fijos sino dinámicos. Ormel et al observa un cambio sustancial intraindividual a lo largo de los dos intervalos de un año. Las diferencias individuales en los síntomas depresivos (13% a 31%) son ligeramente menos estables que en la discapacidad (15% a 29%) aunque las correlaciones longitudinales sugieren una considerable estabilidad de diferencias individuales sobre el tiempo en discapacidad y síntomas depresivos.
- 2. Los cambios en discapacidad parecen afectar rápidamente los síntomas depresivos pero, los cambios en el nivel de los síntomas depresivos no tuvieron una influencia temporal inmediata significativa sobre discapacidad aunque si tuvieron un efecto débil al cabo de un año. Esto sugiere que, con alguna demora, un aumento o disminución de síntomas depresivos puede producir un efecto paralelo sobre discapacidad en AIVD y AVD (Ormel et al, 2002).
- 3. A lo largo del tiempo, el incremento en los síntomas depresivos tiene mayores efectos sobre la discapacidad que el incremento en limitaciones funcionales y que el incremento en enfermedades médicas y deterioro cognitivo (Beekman et al, 2002).
- 4. La tendencia a la persistencia e incluso al empeoramiento de las limitaciones funcionales y la depresión. En un estudio, el porcentaje de sujetos con dificultad en las AVD y AIVD durante el período de seguimiento, se incrementó: del 23% en la línea base al 28% en el primer bienal y al 30% en el segundo bienal en las AVD, y del 21% al 25% y al 32% en las AIVD. Las medias de PPF disminuyeron a lo largo del tiempo de 12,1 a 11,6 a 10,9 (Wang et al, 2002) y en otro, los niveles medios de discapacidad difirieron entre medidas (tres) y también los de depresión, en el sentido de un incremento significativo en las medias de discapacidad y en las medias de depresión durante el intervalo de dos años (Ormel y cols, 2002).
- 5. La prevalencia de la depresión geriátrica es mucho más elevada en los contextos médicos que en los comunitarios (Alexopoulos et al, 2002). En un estudio, el porcentaje de sujetos con síntomas depresivos clínicamente relevantes fue mucho más elevado (50%) que en la población mayor general (14,9%) (Geerlings et al, 2001). El 35%, el doble de la tasa de prevalencia (17%) de depresión en la población de origen fue encontrada por Ormel et al (2002) en su cohorte de personas con discapacidad significativa. Esto indica la relevancia de la discapacidad para la depresión y muestra claramente que la enfermedad depresiva no es un resultado inevitable de la discapacidad.
ANÁLISIS DE LAS LIMITACIONES DE NUESTRO ESTUDIO
Pérdida de sujetos
En nuestro estudio, el número de participantes varió de 110 en la primera medida a 56 en la segunda medida a los tres meses y a 34 en la tercera medida a los seis meses. La muerte y no respuesta debido al hecho de estar muy enfermo, elimina a aquellos con los niveles más elevados de enfermedad física y/o mental. La depresión mayor está asociada con mortalidad prematura e incrementada (Pennix et al, 1999 cit por Ormel et al, 2002). En nuestro caso, la pérdida de sujetos fue también debida al alta en un plazo de tiempo relativamente breve tras cumplir los objetivos de la rehabilitación o soporte familiar.
La selección de la muestra y la generalización de los resultados del estudio
En nuestro estudio, los resultados obtenidos no son generalizables a la población general.
De acuerdo con Bruce (2002), una muestra se define por la selección de la población objeto de estudio y por la manera en que los miembros de esa población son seleccionados. Los grupos definidos por el uso de los servicios sociales o sanitarios, normalmente, serán diferentes de las muestras basadas en la comunidad, tanto por las condiciones que motivan el uso del servicio (ej.: enfermedad médica) como por los factores psicosociales que se asocian a la búsqueda de ayuda, dada la condición (Leaf et al, 1998 cit por Bruce, 2002). En el grado en que estos factores (ej.: enfermedad médica y necesidad de buscar ayuda) están asociados con depresión, la prevalencia de depresión tenderá a ser más elevada en estos grupos. En acuerdo con esto, Ormel et al (2002), en una muestra de personas mayores con limitaciones funcionales (4 o más) seleccionadas a partir de una población comunitaria de otro estudio, obtuvo que como promedio entre medidas (estudio longitudinal), el 37% de los hombres y 36% de las mujeres fueron clasificados como deprimidos. Esta prevalencia se situaba dos veces por encima de la de 17% encontrada en la población de origen. Aproximadamente el 60% de los hombres y el 57% de las mujeres fueron clasificadas como discapacitados/as (Ormel y cols, 2002).
Estos autores consideran que es muy difícil estudiar los efectos de las relaciones recíprocas en una población sana debido a que el inicio de discapacidad persistente será infrecuente y requerirá largos períodos de tiempo y frecuente monitorización para detectarla. Además, es poco común que un inicio de síntomas depresivos en personas físicamente sanas desencadene, en un corto período de tiempo, los procesos de feedback positivos para causar un inicio de enfermedad física y discapacidad asociada. En estas personas, los efectos indirectos de depresión sobre discapacidad (a través del inicio de problemas físicos de salud) requerirá síntomas depresivos persistentes y llevará mucho tiempo. Por este motivo, estos autores piensan que la población óptima para estudiar los efectos recíprocos, podría ser una población de alto riesgo con problemas de salud física crónicos y/o limitaciones físicas. No obstante, indican que la naturaleza selectiva de su muestra limita la generalización de los resultados y subraya la necesidad de replicación en otras muestras.
Por motivos similares, Ostir y cols, 2002 para investigar las personas cuyas condiciones se asociaron con declive funcional tras un evento médico agudo y poder estudiar la recuperación de la función subsecuente a este declive, solamente incluyeron en su estudio, a partir de los datos de un estudio en la población, sujetos que informaron de un empeoramiento en sus AVD en el año del evento comparado con el año anterior.
La valoración de los síntomas depresivos
Otra limitación a tener en cuenta, es el uso de una medida de síntomas depresivos en lugar de trastornos depresivos especificados en la clasificación DSM. No obstante, se ha visto que los síntomas depresivos aunque no cumplan criterios diagnósticos rigurosos son altamente prevalentes en las personas mayores y, sus consecuencias son similares a las del trastorno depresivo mayor (Geerlings y cols, 2001). Ormel et al 2002, midieron, asimismo, los síntomas depresivos y no el síndrome clínico de depresión mayor.
Variables no analizadas
Una tercera limitación de nuestro estudio es que factores como edad, sexo, nivel educativo y estado civil no fueron analizados.
Sugerencias sobre las posibilidades de prevención e intervención
Los esfuerzos para minimizar los síntomas depresivos y mejorar la salud mental son probablemente rentables, comparados con otras intervenciones, ya que la depresión puede ser más reversible que la discapacidad asociada con trastornos crónicos y degenerativos. Dado que el efecto de la discapacidad sobre la depresión es más rápido y más fuerte que el de la depresión sobre la discapacidad, parece particularmente importante intervenir prioritariamente sobre la depresión cuando la discapacidad es nueva y sobre la discapacidad cuando la depresión es persistente (Ormel y cols, 2002).
La depresión puede causar discapacidad indirectamente a través de mecanismos psicobiológicos (Pennix et al, 1998 cit. por Ormel y cols, 2002) y un conjunto de comportamientos poco saludables de estilo de vida mantenidos a lo largo del tiempo, pero también, la depresión puede causar discapacidad por medio de mecanismos diferentes que la enfermedad física, ya que afecta las capacidades cognitivas y motivacionales, la regulación del afecto, la percepción social e incrementa la tendencia a amplificar los síntomas físicos (Ormel et al, 1994; Vonkorff, 1999 cit. por Ormel y cols, 2002).
En relación a la recuperación de eventos médicos agudos (fracturas, infarto de miocardio, etc.), se ha observado que los síntomas depresivos pueden disminuir la motivación de una persona hacia la rehabilitación. Hay alguna evidencia acerca de que la depresión se relaciona con pobres hábitos de vida e inversamente con el ejercicio físico (por ej. caminar) (Ostir et al, 2002). Por otro lado, el ejercicio físico se ha relacionado con mejores niveles funcionales en personas crónicamente enfermas. En un estudio, la asociación entre ECC (enfermedad cardíaca-coro-naria) y empeoramiento funcional fue menor en las personas que hacían ejercicio regularmente en relación a las que no lo hicieron. Además, la asociación entre ejercicio y mejoría funcional fue mayor en personas con ECC (enfermedad cardíaca coronaria) que en personas sin ECC (Wang y cols, 2002). La actividad física es un factor protector potencial respecto a la capacidad funcional en personas crónicamente enfermas y se encuentra especialmente influido por la presencia de depresión, en sujetos que acuden a rehabilitación para recuperarse de acontecimientos médicos agudos.
La función cognitiva, es otro factor individual susceptible de ser modificado por medio de la psicoestimulación y que se encuentra íntimamente ligado con el funcionamiento «físico» diario.
La depresión puede estar relacionada indirectamente con la recuperación a través de una reducción de la interacción social ya que el soporte social, especialmente el soporte emocional (afecto, autoestima y respeto) puede incrementar la probabilidad de adherencia a tratamientos médicos. Los estudios sobre soporte social y depresión sugieren que éste puede directamente mejorar el bienestar psicológico y actuar en el contexto de los estresores sociales reduciendo su riesgo sobre la depresión (Bruce, 2002). En un estudio, un nivel elevado de soporte emocional fue predictivo de funcionamiento físico subsecuente (Seeman et al 1994 cit por Ostir et al, 2002) y en otro, el soporte emocional fue beneficioso para la recuperación de la discapacidad funcional (Mendes de Leon et al, 1999 cit por Ostir et al, 2002).
El soporte social y emocional a los cuidadores es también importante de cara a mejorar sus capacidades y aumentar su bienestar y necesita ser investigado (Alexopoulos et al, 2002).
Además, los síntomas depresivos asociados con enfermedad pueden estar relacionados con una falta de capacidad o percibida falta de capacidad para adaptarse a las demandas del entorno. Como la discapacidad está relacionada con las demandas ambientales, los factores ambientales también deberían ser tomados en cuenta y ser mejorados en la medida de lo posible (Geerlings y cols, 2001). Mantener la salud emocional es relevante a causa de sus relaciones con enfermedad, discapacidad y los procesos de recuperación (Ostir et al, 2002).
La capacidad de resistencia al estrés es una ventaja en la dinámica depresión-estrés (Kobasa, Maddi y Courington, 1981). Es identificada como un amortiguador del estrés y la depresión e incrementa la capacidad personal para tener una reacción positiva ante un agente estresante. En un estudio, la «resistencia» relacionada con la salud predijo de manera consistente la adaptación fisiológica (incluyendo discapacidad) en los pacientes crónicamente enfermos (Pollock, Christian y Sands, 1990 cit por Cataldo 2001). La intervención del cuidado por parte de enfermería puede ser planificado para sostener o construir las necesidades psicológicas que tiene la persona de control y compromiso personal. Dada la asociación entre «resistencia al estrés» (rasgo de personalidad) y depresión, la autodeterminación del cliente (la percepción de dominio (control) que se necesita para evaluar e interpretar los estresares ambientales y la motivación y competencia necesarias para enfrentarse con la amenaza del problema de salud (compromiso) y su reevaluación como algo potencialmente beneficioso para el crecimiento personal) debería ser un objetivo a incorporar en el proceso de planificación (Cataldo, 2001).
La farmacoterapia y psicoterapia de la depresión de la vida tardía han mostrado generalmente resultados favorables (Shulberg HC et al, 1998) cit por Beekman et al, 2002. Las intervenciones cognitivo-conductuales pueden ser útiles en reducir la depresión y discapacidad al mejorar la adaptación a la enfermedad médica crónica e institucionalización. Una intervención a corto plazo de revisión de vida puede ser una técnica de prevención efectiva para tratar la depresión clínica en pacientes ingresados (Haight, Michel and Hendrix, 1998. Cit por Cataldo, 2001).
BIBLIOGRAFÍA
1. Alexopoulos GS, Buckwalter K, Olin J, Martínez R, Wainscott C, Krishnan RR. Comorbidity in late life depression: An opportunity for research on mechanisms and treatment (2002). Biol Psychiatry. 52:543-558.
2. Beekman AT, Pennix BW, Deeg DJ, de Beurs E, Geerling SW, Van Tilburg W (2002). The impact of depression on the well-being, disability and use of services in older adults: a longitudinal perspective. Acta Psychiatr Scand. 105 (1): 20-7.
3. Bruce ML (2001). Depresión e incapacidad a edades avanzadas. Am J Geriatr Psychiatry. II (4): 290-301.
4. Bruce ML (2002). Psychosocial risk factors for depressive disorders in late life. Biological Psychiatry. 52 (3): 175-84.
5. Cataldo Janine K (2001). The relationship of hardiness and depression to disability in institutionalized older adults. Rehabilitation Nursing. 26 (1): 28-33.
6. Inmaculada de la Serna de Pedro. Manual de psicogeriatría clínica. Cap. 6, pag 99-125. Masson, 2000.
7. Dimitris N. Kiosses, Sibel Klimstra, Critopher Murphy, GS. Alexopoulus (2002). Disfunción ejecutiva y discapacidad en pacientes ancianos con depresión mayor. Am J Geriatr Psychiatry: III (1): 91-96.
8. Ericj Lenze JC, Rogers LM, Martire BL, Rollman MA, Dew R, Scbulz ChE. Reynolds (2001). La asociación de la depresión en la edad avanzada y la ansiedad con la discapacidad física. Am J Geriatr Psychiatry. II (4): 302-326.
9. Geerlings SW, Beekman ATF, Deeg DJH, Twisk, Van Tilburg W (2001). The longitudinal effect of depresión on functional limitations and disability in older adults: an eight-wave prospective community-based study. Psychological Medicine. 31: 1361-1371.
10. Kennedy Gary J (2001). La dinámica de la depresión y la incapacidad. Am J Geriatr Psychiatry. II (4): 287-289.
11. Mehta KM, Yaffe K, Covinsky KE (2002). Cognitive impairment, depressive symptoms, and functional decline in older people. J Am Geriatr Soc 50: 1045-1050.
12. Ostir Glenn V, Goodwin James S, Markides Kyriakos S, Ottenbacher Kenneth J, Balfour J, Guralnik JM (2002). Differential effects of premorbid physical and emotional health on recovery from acute events. J Am Geriatr Soc 50: 713-718.
13. Ormel J, V. Rijsdijk F, Sullivan M, van Sonderen E, Kempen Gertrudis IJM (2002). Temporal and reciprocal relationship between IADL/ADL disability and depressive symptoms in late life. Journal of Gerontology. 57 (4): 338-347.
14. Popovich JM, Fox PG, Burns KR (2002). The impact of depression on stroke recovery in the U.S. The International Journal of Psychiatric Nursing Research. 7 (3): 842-855.
15. Li Wang MS, van Belle G, Kukull WB, Larson EB (2002). Predictors of functional change: a longitudinal study of nondemented people aged 65 and older. J Am Geriatr Soc. 50 (9): 1525-34.