Informaciones Psiquiátricas - Segundo trimestre 2006. Número 184
Proceso de selección de usuarios de una unidad de larga estancia psicogeriátrica para derivación a recurso comunitario
Mercedes Roca Casadesús
Sant Joan de Déu, Serveis de Salut Mental. Sant Boi de Llobregat. Barcelona.
2º premio al mejor trabajo final de Máster. Máster en Psicogeriatría, promoción 2003-2005.
Recepción: 08-03-06 / Aceptación: 03-04-06
JUSTIFICACIÓN DEL ESTUDIO
El Área de Psicogeriatría de nuestro hospital está formada por tres clínicas que acogen a un total de 158 usuarios de más de 65 años de edad, procedentes la mayoría de las áreas de media y larga estancia psiquiátrica y discapacitados intelectuales. Un pequeño porcentaje son ingresos recientes procedentes de las unidades de agudos, subagudos o centros penitenciarios.
En una de las Clínicas (San Juan Grande) están ubicados 70 usuarios que pertenecen al programa Vida als Anys y son de larga estancia socio sanitaria. En otra (Pujadas) hay 58 pacientes que dependen del programa de Salut Mental y que por sus características no cumplen los criterios exigidos por el programa anterior, y una clínica intermedia (Santo Ángel) con 30 usuarios, también dependiente del programa de Salud Mental, pero con menos autonomía y mayor necesidad de cuidados que los anteriores, sería una clínica de cuidados intermedios.
Uno de los proyectos de reconversión del Área es la creación de una Residencia en la comunidad, ubicada en otro municipio y que albergará a 79 usuarios de psicogeriatría, además de contar con otros dispositivos como Hospital de Día y 22 camas de polivalente y residencia para pacientes psiquiátricos del Área de Mille psiquiátrica. Debido a esto hemos recibido la indicación de realizar la selección de usuarios de la clínica Pujadas que serían aptos para vivir en dicha residencia.
Las únicas consignas que nos han dado han sido: excluir a aquellos usuarios que se rijan por un régimen económico especial como son los que dependen de la Diputación de Zaragoza, los que estén en un estado somático muy precario, los que por su inestabilidad psicopatológica pudieran interferir en el buen funcionamiento de este recurso y los que estén cumpliendo alguna medida penal alternativa.
Nuestra propuesta para realizar la selección y el estudio de los dos grupos, además del buen criterio de los profesionales que integran el equipo asistencial de la clínica, ha sido el estudio individual de una serie de parámetros que constituirían una valoración geriátrica integral, que nos permita no sólo seleccionar a los usuarios más adecuados sino que sean útiles para buscar estrategias que permitan realizar un cambio de hábitat lo menos traumático posible.
Las variables que tendremos en cuenta no serán únicamente valoraciones de su estado cognitivo, psicopatológico o de autonomía para las actividades básicas de la vida diaria para lo cual disponemos de múltiples escalas y cuestionarios, sino que deberemos valorar la percepción de los cuidadores y de los propios usuarios, de sus necesidades y de que manera están cubiertas, el impacto que supone el desvincularse de actividades que llevan realizando durante más de 20 años, por ejemplo la asistencia a los talleres que dependen del departamento de Rehabilitación, o de sus visitas al pueblo de Sant Boi, o de la convivencia con el resto de usuarios, de su situación legal, socio económica y familiar.
Para ello hemos considerado que además de otras pruebas que detallaremos más adelante, y que formarían parte de una valoración geriátrica integral, vamos a utilizar el Cuestionario de Evaluación de Necesidades en Ancianos de Camberwell (CANE) del que hemos tenido conocimiento a través del Dr. R. Mateos en el contexto del Máster de Psicogeriatría organizado por las Hermanas Hospitalarias del Sagrat Cor de Martorell (UAB). A pesar de que no disponemos de ninguna experiencia y de que es un cuestionario que no da puntuaciones absolutas, baremos, puntos de corte y, a priori, parece bastante subjetivo, creemos puede ser muy útil para conversar con los usuarios de cuestiones que habitualmente el psiquiatra no trata ni dedica el tiempo suficiente para investigar, ya que delega en otros profesionales determinadas cuestiones, y que nos puede ayudar a valorar la idoneidad de la decisión individualizada de trasladar al paciente a otro recurso. Además evalúa las necesidades desde el punto de vista del paciente, cuestión que en nuestro medio no suele hacerse.
OBJETIVOS
1. Realizar una valoración adecuada de los usuarios con el fin de obtener:
-
El perfil de la muestra susceptible de derivación a la residencia.
-
El perfil de los pacientes excluidos para derivación.
-
Una orientación acerca de si los pacientes seleccionados son adecuados a los recursos y servicios que ofrece la residencia.
-
Facilitar al equipo receptor la máxima información posible acerca de cada usuario y un perfil general que permita diseñar los programas de intervención.
-
Seleccionar el recurso más adecuado para los pacientes que no son subsidiarios de derivación a residencia.
-
Crear herramientas de trabajo para el equipo derivante a la hora de informar y trabajar con los usuarios y las familias el tema de la derivación.
2. Valorar la idoneidad del CANE en nuestra población:
Respecto al CANE, y dado que la mayoría de usuarios o ya no tienen familia directa o la relación que mantienen es esporádica hemos tenido que obviar el apartado referido a la familia. Además como todos nuestros usuarios están en régimen de internamiento en la sección 3 de los diferentes apartados puntuan 3 ya que se considera que reciben asistencia de los servicios de zona. Al final del trabajo exponemos las dificultades que hemos encontrado al pasar el cuestionario y una serie de comentarios en relación con la idiosincrasia de nuestros usuarios.
Pensamos que las puntuaciones CANE podrían correlacionar con muchas de las variables seleccionadas, pero nos limitaremos a estudiar la discrepancia entre:
Necesidades detectadas, valoradas por el profesional.
Necesidades detectadas, valoradas por el usuario.
Y ver si esto a su vez está relacionado con el deterioro cognitivo medido con el MMSE, la edad y los años de internamiento que a priori nos parece que serían algunas de las variables que más podrían influir en las diferencias de la valoración entre profesional y usuario.
MATERIAL Y MÉTODO
La selección de pacientes se realiza con unos criterios predeterminados de tal manera que se obtienen dos grupos: el de usuarios susceptibles de derivación a residencia y el de usuarios que precisan recursos intrahospitalarios.
A ambos grupos se les realiza una serie de exploraciones y recogida de datos que proporciona una gran cantidad de información a nivel individual y el perfil global de cada grupo.
A la muestra de usuarios que serían susceptibles de derivación se le administra además el Cuestionario de Evaluación de Necesidades en Ancianos (CANE) ya que pensamos puede ser útil para conocer la percepción de las necesidades tanto desde el punto de vista del profesional como del usuario y para reafirmar o no la idoneidad del recurso al que van a ser derivados.
También conoceremos la utilidad de este instrumento en nuestra población.
1. Descripción de la muestra inicial
Al inicio del estudio se hallan ingresados 58 usuarios, varones, con edades comprendidas entre los 59 y 83 años de edad, siendo la media de 72,2 años.
Los años de internamiento varían de 1 a 62 años, siendo la media de 37,2 años.
La procedencia es de 55 usuarios procedentes de las áreas de larga estancia psiquiátrica y de discapacitados intelectuales, 1 de la Unidad de Subagudos, 1 de la Unidad de Agudos y 1 de la UHPP (Unitat dHospitalització Psiquiàtrica Penitenciària).
El tipo de ingreso es: 1 orden judicial, 31 autorizaciones judiciales, 12 involuntarios y 14 voluntarios.
Hay 5 usuarios tutelados por la Fundación Tutelar Germà Tomas Canet y 3 por familiares.
Los diagnósticos son:
Esquizofrenia paranoide crónica: 7
Esquizofrenia residual crónica: 33
Esquizofrenia desorganizada crónica: 1
Esquizofrenia simple: 1
Trastorno delirante crónico: 3
Trastorno de personalidad: 2
Trastorno esquizoafectivo: 1
Trastorno bipolar: 1
Trastorno debido a alcohol: 1
Cambio de personalidad debido a enfermedad orgánica: 4
Retraso mental: 3
Demencia fronto temporal: 1
Del total de pacientes ingresados, hay 33 vinculados a diferentes talleres ocupacionales del Servicio de Rehabilitación Central a jornada completa o parcial (turno de mañana o de tarde), las tareas que realizan son manipulados, ayuda a cocina, roperia, etc., desde hace muchos años.
Respecto a los permisos de salida:
1 usuario sin permisos por estar cumpliendo medida penal alternativa.
28 usuarios que poseen tarjeta de salida libre.
12 usuarios que salen a petición familiar.
4 usuarios que salen puntualmente, dependiendo de su estado psicopatológico.
13 usuarios que no quieren salir solos, puntualmente con el equipo terapéutico.
2. Exploraciones
Minimental State Examination (MMSE): cribado global de las funciones cognitivas.
Índice de Barthel: medida de la capacidad funcional.
Cuestionario de evaluación de necesidades en ancianos de Camberwell (CANE).
Índice de Charlson: valoración de la comorbilidad.
Escala de Tinetti: valoración del riesgo de caídas.
Screening demencias:
Analítica general.
Sedimento orina.
Serología luética.
Serología HIV.
Función tiroidea.
Vitamina B12.
Acido fólico.
Calcemia.
Detección factores de riesgo vascular: tabaquismo, HTA, dislipemia, diabetes mellitus, cardiopatía isquémica, enfermedad cerebrovascular y arteriopatía periférica.
PANSS: valoración de la gravedad psicopatólogica.
3. Criterios de exclusión para derivación a residencia
Tal y como mencionábamos en la justificación del estudio se nos dio la consigna de excluir a aquellos pacientes que tenían un régimen de aportación económica dependiente de otra Comunidad Autónoma, los afectos de alguna enfermedad somática grave, los que presentaban alteraciones conductuales graves o inestabilidad psicopatológica y los que estaban cumpliendo una medida penal alternativa.
Con lo cual se excluyen 20 usuarios:
1 usuario que está cumpliendo medida penal alternativa.
6 usuarios que dependen de la Diputación de Zaragoza.
1 usuario afecto de hemiplejia residual que sufre caídas con mucha frecuencia.
8 usuarios inestables psicopatológicamente y que precisan contención con frecuencia.
1 usuario diagnosticado de demencia frontotemporal, con alteraciones conductuales graves.
2 usuarios afectos de procesos neoplásicos muy evolucionados.
1 usuario afecto de EPOC y otras que precisan atención somática continuada quedando una muestra de 38 usuarios susceptibles de derivar a recurso residencial.
4. Variables registradas
Número de identificación.
Edad.
Años de internamiento.
Diagnóstico principal.
Puntuación MMSE.
Puntuación Tinetti.
Puntuación Barthel.
Puntuación Charlson.
Factores riesgo vascular indicando únicamente si existe alguno de ellos o no.
Puntuaciones PANSS: PANSS 1, PANSS 2, PANSS GRAL, PANSS C.
Puntuaciones CANE: necesidades detectadas, cubiertas y no cubiertas valoradas por usuario y profesional (únicamente en pacientes candidatos a derivación a residencia).
Vinculación a terapia ocupacional.
Salidas habituales a la comunidad.
Tutelas.
Relaciones familiares.
Tipología de la pensión.
Gestión de la pensión.
Gastos fijos anuales.
Asignación diaria.
Excluimos las variables:
Sexo: ya que todos son varones.
Screening demencias, excepto factores riesgo vascular, ya que es negativo en todos.
Escolarización ya que la información que poseemos es poco fiable.
Estas variables constituyen una valoración geriátrica integral desde el modelo bio psico social y realizada de manera interdisciplinar.
Con la información obtenida a partir del CANE y la opinión subjetiva de cada usuario acerca de la importancia de la vinculación a terapia ocupacional, de las salidas al pueblo de Sant Boi, y otros aspectos, podremos elaborar diferentes subgrupos o perfiles con los que intentaremos trabajar los problemas derivados de la desvinculación de los recursos actuales para conseguir una buena adaptación e integración al nuevo medio.
5. Metodología
El trabajo se inicia en el momento en que somos informados oficialmente de la reestructuración del Área de Psicogeriatría. Aprovechamos el espacio que nos proporciona la reunión de equipo de la clínica que se realiza cada lunes de 14 a 15 horas y que es uno de los pocos momentos en que todos los profesionales podemos coincidir, asistimos la psiquiatra, la trabajadora social, los diplomados de enfermería, los auxiliares y el monitor. Se dedican varias reuniones para realizar:
Análisis de la situación actual.
Detección de posibles problemas que pueden surgir durante el proceso de información al usuario.
Detección de resistencias por parte del equipo, de los usuarios y familias.
Valoración de las ventajas e inconvenientes derivados del cambio de recurso.
Decisión de las variables que deberemos tener en cuenta en el proceso de selección.
Valoración de las necesidades del equipo a la hora de trabajar la derivación.
Decidir cual es la mejor manera de informar a los usuarios.
Definir actuaciones que puedan minimizar el impacto en el usuario.
A toda la muestra, tanto usuarios excluidos para derivación a residencia como a posibles candidatos se les pasan todas las escalas y se realizan las exploraciones complementarias, realizamos recogida de datos socio demográficos y diagnóstico de las historias clínicas que habían sido revisadas previamente por la psiquiatra. El hecho de aplicar el protocolo a toda la muestra surge de la demanda por parte de la Dirección Médica y de Enfermería de nuestro centro de que facilitemos también el perfil de los usuarios que no son candidatos a residencia y que posiblemente se reubicarán en otros recursos psicogeriátricos intrahospitalarios.
Para este trabajo, el CANE se administrará únicamente a los 38 usuarios que son, en principio subsidiarios de derivación a recurso residencial. Realizaremos una regresión lineal del número de necesidades detectadas en función de cuatro variables explicativas: edad, años de internamiento, puntuaciones del MMSE y sujeto que hace la valoración de dichas necesidades.
RESULTADOS ANÁLISIS
MUESTRA RESIDENCIA
Las puntuaciones del índice de Barthel varían entre 80 y 100 (dependientes leves autónomos) con una media de: 97,1, la Escala de Tinetti varía entre 20 y 28 (escasas alteraciones en la marcha y el equilibrio) con una media de: 26,9, el Índice de Charlson varía entre 0 y 3 (poca comorbilidad), y el MMSE entre 12 y 30 con una media de 21, no se pudo pasar a un usuario por ser sordomudo, 26 usuarios puntuaban igual o inferior a 24, y los 12 restantes igual o superior a 25. Es decir que un 68,42% presentan deterioro cognitivo. Posiblemente esta heterogeneidad a nivel cognitivo estaría influenciada por la escasa escolarización y por el efecto de la sintomatología negativa entre otros factores.
De los 38 usuarios de la muestra, se pasa la PANSS a 29 (diagnosticados de cualquier subtipo de esquizofrenia), aplicando el sistema inclusivo de la valoración tipológica que emplea la puntuación diferencial de la escala compuesta (PANSS C = PANSS + menos PANSS -), obtenemos un total de 25 usuarios con una valencia negativa (PANSS C < 0) y 4 usuarios con una valencia positiva (PANSS C > 0). Es decir que un 86% presentan un predominio de sintomatología negativa.
Hay 33 usuarios que presentan factores de riesgo vascular, destacando 26 afectos de tabaquismo, 12 de HTA, 12 de dislipemia y 3 de diabetes mellitus, siendo los otros factores menos relevantes.
Durante el proceso de selección, de los 24 pacientes vinculados a talleres o actividades dependientes de Rehabilitación Central hay 4 que solicitan ser baja voluntariamente y se les acepta.
Tras realizar el análisis de algunas de las variables, obtenemos los perfiles de los dos grupos (residencia no residencia) que se habían definido al principio
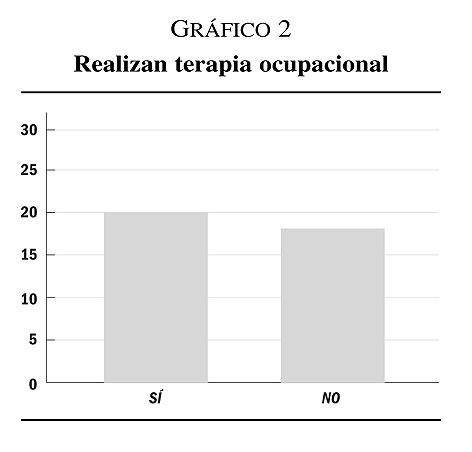
1. Un grupo muy homogéneo de 38 usuarios con dependencia funcional leve, escasa comorbilidad y predominio de sintomatología negativa que serían susceptibles de derivar a recurso residencial. Hay 26 usuarios que salen habitualmente a la comunidad y 12 que no tienen o no quieren permisos de salida. Respecto a la vinculación a talleres ocupacionales hay 20 usuarios que llevan más de 30 años participando de estas actividades y 18 en los que nunca se ha logrado una vinculación o que la han abandonado progresivamente (gráficos 1 y 2).
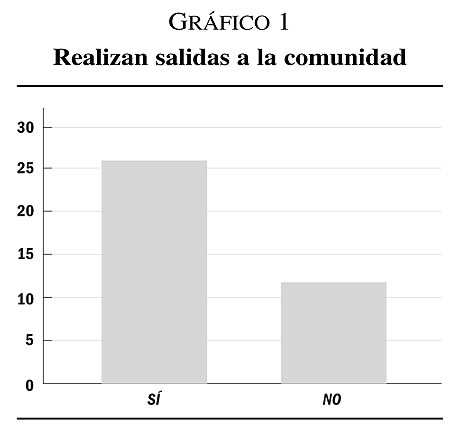
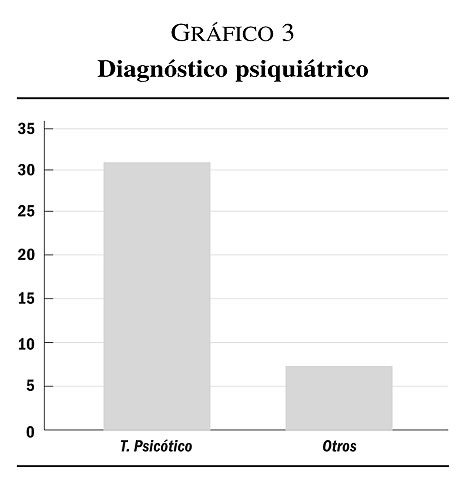
En relación al diagnóstico psiquiátrico hay 31 pacientes diagnosticados de algún tipo de trastorno psicótico y 7 diagnosticados de otros como retraso mental leve o trastorno de personalidad (gráfico 3).
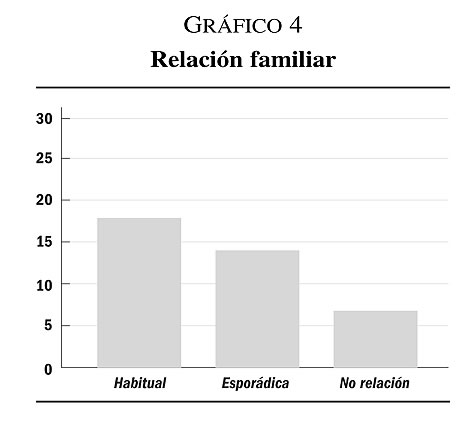
Y respecto a las relaciones familiares únicamente 7 pacientes no mantienen relaciones familiares, 17 la mantienen de forma habitual y 14 de forma esporádica (gráfico 4).
2. Un grupo de 20 pacientes entre los que hay algunos con elevada comorbilidad, otros con dependencia funcional moderada severa y otros muy inestables psicopatológicamente que creemos necesitan recibir atención en unidad psicogeriátrica hospitalaria.
RESULTADOS ANÁLISIS PUNTUACIONES CANE
Para el análisis de datos se ha realizado una regresión lineal del número de necesidades detectadas en función de las siguientes variables: edad, años de internamiento, puntuaciones del MMSE (que son contínuas) y sujeto que realiza la valoración (categórica): es decir profesional o usuario.
Fijando la variable de identidad en usuario, para valores en la media de las variables explicativas, la media de necesidades es de 5,9.
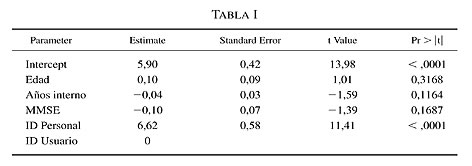
Ésta aumentará 0,1 necesidades por cada año de edad, disminuirá 0,044 por cada año de hospitalización y disminuirá 0,1 por cada unidad que aumenta el MMSE.
Las necesidades detectadas aumentan 6,62 si el que puntúa es el profesional.
CONCLUSIONES
El primer grupo a pesar de ser muy homogéneo para determinadas variables podría dividirse en subgrupos, tanto a nivel cognitivo como de autonomía, no sólo para las actividades básicas sino para las instrumentales, para los que sería necesario aplicar diferentes programas de intervención una vez ubicados en la residencia, mantener la relación con las familias facilitándoles el acceso a la residencia o permitiendo que los usuarios puedan ir al domicilio. Es importante destacar el gran numero de usuarios que están acostumbrados a realizar algún tipo de trabajo y para los que sería importante ofrecer alguna opción, así como trabajar la vinculación a grupos de carácter más lúdico en aquéllos que pasan el día sin hacer nada.
En el segundo grupo hay algún paciente que podría acceder a residencia (p. ej.: 3 usuarios que dependen de Zaragoza) y que unidos a los de las clínicas San Juan Grande y Santo Ángel en la misma situación o en una situación de inestabilidad somática o psíquica que pudiera mejorar, pensamos que sería conveniente crear un programa de transición a la comunidad de pacientes psicogeriátricos donde pudieran ir ingresando además usuarios del Área de hospitalización psiquiátrica que van envejeciendo o teniendo criterios de ingreso en psicogeriatría según valoración psicogeriátrica integral como la que hemos realizado y en la que intervendrían todos los profesionales anteriormente mencionados además de un geriatra.
En relación a las reuniones de equipo realizadas para tratar el tema de la derivación a residencia y reubicación del resto de usuarios hay que destacar el interés y dedicación de todos los miembros para señalar aspectos y necesidades a tener en cuenta y que difícilmente se pueden medir con escalas o cuestionarios y que describimos a continuación:
1. Problemas detectados por el equipo
1. Desvinculación de Terapia Ocupacional: aumento del tiempo libre para «estar ociosos», menos movilización, pérdida de orientación temporal, pérdida de horarios, disminución de la autoestima o del hecho de sentirse útiles, pérdida de relaciones sociales.
2. Desvinculación del pueblo de Sant Boi: pérdida afectiva, pérdida de sentimiento de normalidad ya que la mayoría han establecido relaciones con vecinos y comerciantes y suelen frecuentar siempre los mismos establecimientos.
3. Desvinculación del recinto hospitalario, hay varios usuarios que tienen amigos e incluso su pareja en otras clínicas del hospital.
4. Desvinculación del personal, teniendo en cuenta que en la Clínica Pujadas existe la figura del auxiliar referente que cuida al usuario en todos los aspectos básicos de la vida diaria y que los problemas o quejas se suelen vehiculizar a través de él.
5. Desvinculación del grupo: ruptura de relaciones de amistad de años de evolución.
6. Convivencia con usuarios que no conocen: son pacientes muy suspicaces y que además como todo el mundo tiene sus fobias y sus filias.
7. Cambio de municipio, hábitat, horarios, costumbres...: riesgo de desorientación.
8. Pérdida de acceso a cafetería, barbería, banco de pacientes, estanco, misa, celebraciones: que mantenía un cierto grado de autonomía e independencia incluso en usuarios muy enfermos.
9. Disminución del poder adquisitivo: al tener que pagar la residencia dispondrán de menos dinero tanto para los gastos generales como ropa, barbería... como de la asignación diaria con la que costean el tabaco, la cafetería, las salidas al pueblo o las excursiones o salidas terapéuticas. Algunas familias reciben ayuda de los usuarios por hallarse en situación precaria.
10. Pérdida de la facilidad para acudir a especialidades como podología, oftalmología, ORL o odontología que actualmente son de rutina y cada vez más necesarios.
11. Familias envejecidas que cada vez tienen mas dificultad para mantener los vínculos, más problemas de acceso y por consiguiente pérdida del contacto.
2. Pequeñas intervenciones que creemos pueden ser útiles
1. Estamos dando de baja de Terapia Ocupacional a aquellos pacientes que lo solicitan voluntariamente y de acuerdo con el responsable.
2. Aumento de la vinculación a las actividades que realiza el monitor en la Clínica.
3. Salidas comunes, con el monitor del Área, de pacientes de las tres clínicas para que empiecen a conocerse.
4. Visitas, con el monitor, a clínicas de construcción reciente, para que vean las ventajas de los equipamientos modernos.
5. Organización de salidas en grupos pequeños al entorno de la Residencia para que vayan familiarizándose con el entorno.
6. Información exhaustiva y continuada del proceso, fechas, motivos, criterios que se han seguido para la derivación.
7. Información de la oferta lúdica, equipamientos, comercios, comunicaciones de la zona donde está ubicada la residencia, preferentemente por escrito y con mapa sencillo.
8. Información del tipo de servicio que ofrece la residencia: número y tipo de personal, existencia o no de terapia ocupacional, espacios comunes, número de usuarios por dormitorio, salas de TV, de fumadores, horarios de salida y visitas...
3. A propósito del CANE en nuestra población
El evaluador, en este trabajo coincide con el profesional que atiende habitualmente al paciente y desde hace muchos años, aunque ha intentado ser objetivo está influenciado por cuestiones de rutina, de simpatía personal o afecto hacia los usuarios, muchos años de trabajo en una institución como ésta y otros factores que posiblemente hacen que adopte una actitud un tanto paternalista y tenga tendencia a considerar las necesidades y el tipo de ayuda que precisa el paciente superiores a lo que en realidad son.
El cuidador en estos usuarios es el auxiliar de clínica de referencia (cada usuario tiene asignado un auxiliar), desde hace años el equipo es estable, existe una buena comunicación con el psiquiatra y básicamente las puntuaciones coinciden por lo que no se ha rellenado la casilla relativa a cuidador.
El tipo de lenguaje utilizado en el cuestionario y muchas de las áreas que investiga son de difícil comprensión para un paciente mayor, poco escolarizado, poco estimulado, con escasos intereses y con muchos años de vida institucional. Además no entienden lo que se les está preguntando ya que la ayuda que se les presta no es algo deseado por ellos, sino impuesto, ya que la mayoría está aquí desde hace muchos años y no por propia voluntad. Prácticamente ninguno tiene conciencia de enfermedad y por lo tanto estar ingresado no es una ayuda sino un castigo.
Es poco fiable la valoración que hacen de las necesidades y de la cantidad de ayuda que precisan ya que suelen minimizar sus déficits y sobrevalorar sus capacidades, la mayoría considera que podría estar viviendo en la comunidad completamente solo y sin problemas.
Las ayudas recibidas por parte del personal en la actividades de la vida diaria y otras áreas, las viven como una intromisión o imposición, como la obligación de hacer cosas que, o bien no les apetece, o que no consideran necesarias.
En cuanto a las áreas compañía y relaciones, la mayoría considera no tener ningún problema a pesar de que pasan la mayor parte del día solos, incluso evitando las relaciones sociales. Sobre todo en los pacientes psicóticos y con rasgos esquizoides ya que o evitan la compañía por influencia de sus delirios de tipo paranoide o porque no sienten la necesidad de tener relaciones sociales, como sería el caso de los esquizoides.
La valoración de las áreas relativas a accidentes, seguridad, conducta y alcohol, está sesgada por hallarse los usuarios en un recinto hospitalario y bajo supervisión contínua del personal, los que pueden salir al exterior son, lógicamente, los que tienen menos riesgos de este tipo.
La valoración de la calidad y cantidad de ayuda recibida está sesgada por la actitud sumisa y temerosa hacia el personal asistencial, que ha representado la autoridad durante años, o por la falta de interés en colaborar en este tipo de entrevista, de tal manera que suelen contestar que todo está bien.
La sección 2 (relativa a la ayuda informal) la hemos obviado ya que en la mayoría de los casos las familias han delegado toda la responsabilidad de prácticamente todas las áreas a los profesionales y a la institución. Son pocas las familias que intervienen en el cuidado y atención a nuestros usuarios y muchas las que interfieren, sobre todo en cuestiones económicas, de prestaciones sociales, de compañía...
Consideramos que en este caso la familia debería ser más un área a investigar y valorar, tanto desde el punto de vista del usuario como del profesional, para saber si la implicación en el cuidado al usuario es la adecuada o no.
El área 5 relativa al cuidado de otra persona lo hemos obviado ya que ninguno de nuestros usuarios tiene a nadie a su cargo y por lo tanto al puntuar 0 no se les ha preguntado sobre el tema.
Para este tipo de paciente la valoración de la segunda parte de la sección 3 de cada área debería simplificarse valorando únicamente si la ayuda que recibe es nula, adecuada, insuficiente o excesiva, lo cual nos permitiría saber si está ubicado en el recurso más adecuado para él.
BIBLIOGRAFÍA
1. Ybarzábal M, Mateos R, García MJ, Amboage MT, Fraguela I. Validación de la versión española del CANE (Escala de Evaluación de Necesidades para Ancianos de Camberwell). Revista de Psicogeriatría 2002; 2(1): 38-44.
2. Reynolds T, Thornicroft G. Abas M, Woods B, Leese M, Orrell M. Camberwell Assessment of Needs for the Elderly (CANE). Development, validity and reliability. British Journal of Psychiatry 2000; 176: 444-452.
3. Caudill W. El hospital psiquiátrico como comunidad terapéutica. Buenos Aires 1966.
4. Thomas JM. Geriatric problems seen in general practice in patients in nursing homes. Rev. Esp. Geriatr. Gerontol. 2002; 37(4): 210-215.
5. Geriatría desde el principio. Editor: Juan F. Macías Núñez. Coeditores: Francisco Guillén Llera, José Manuel Ribera Casado. Editorial Glosa. 2001-2002.
6. Escala del Síndrome Positivo y Negativo en la Esquizofrenia (PANSS). Manual de puntuación. Versión española. Víctor Peralta Martín, Manuel J. Cuesta Zorita. Unidad de Psiquiatría, Hospital Virgen del Camino. Pamplona.
7. Folstein MF, Folstein SE, McHugh PR: Mini-mental state: a practical method for grading the cognitive state of patients for the clinician. J. Psychiatr Res. 1975; 12: 189-198.
8. Mahoney Fl, Bathel DW. Functional evaluation: The Barthel Index. Md Med J. 1965; 14: 35-44