Informaciones Psiquiátricas - Primer trimestre 2002. Número 167
Asistencia sociosanitaria en salud mental: Evaluación de una experiencia
Manuel Sánchez Pérez
Sagrat Cor, Serveis de Salut Mental. Martorell.
Hermanas Hospitalarias del Sagrado Corazón de Jesús
Recepción: 18-02-02 / Aceptación: 25-03-02
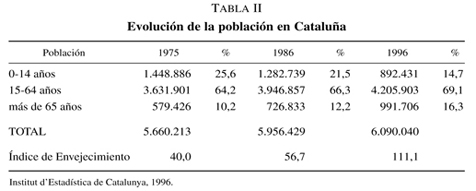
La asistencia a los ancianos con problemas de salud mental puede ser contemplada desde diversos puntos de vista y resuelta bajo diferentes criterios organizativos. El rápido crecimiento del sector de población representado por los mayores de 65 años1 y, más aún, el que corresponde a los mayores de 85 años, está suponiendo en la mayoría de países occidentales un crecimiento paralelo de las necesidades de asistencia a los problemas de dependencia asociados a las edades avanzadas. Siendo cierto que cada vez se envejece con más salud, resulta igualmente comprobable que, en números absolutos, la prevalencia de situaciones de discapacidad, de cualquier origen, entre un sector de población que cada vez vive más años, están también más presentes en el panorama de las necesidades a cubrir por parte de las administraciones sanitarias de cualquier país (tablas I y II).

Dentro de las condiciones que con mayor frecuencia pueden generar altos niveles de dependencia en los ancianos se encuentran los trastornos mentales. En sentido amplio, las enfermedades mentales de cualquier origen, desde las de etiología más orgánica, como las demencias, hasta las mal llamadas enfermedades funcionales que incluyen los amplios capítulos de la patología psiquiátrica (esquizofrenia y otras psicosis, ansiedad, depresión, trastorno bipolar, abuso de sustancias, etc.), son, en su conjunto como tales trastornos mentales, una de las mayores causas de discapacidad y de dependencia en los mayores.
La acumulación de este tipo de enfermedades corre paralela a la de las personas que forman el sector poblacional de los ancianos. Evidentemente, junto a este crecimiento poblacional, se está dando el mismo crecimiento para este tipo de trastornos y, por ende, de los requerimientos de atención sanitaria y sociosanitaria que generan. También resulta evidente que los recursos que se precisan para dar respuesta a estas necesidades crecientes no están creciendo en la misma proporción o con la velocidad necesaria para salir al paso de los problemas que plantean.
Otros factores como las diferencias entre regiones en densidad demográfica de la población anciana, la distribución de esta población (áreas urbanas o rurales, dispersión de la población), las condiciones socioeconómicas (proporción de ancianos que viven solos, grado de cobertura sanitaria, nivel económico) y otros factores como el grado de desarrollo de los servicios de atención sanitaria y social para las personas de edad avanzada, su grado de accesibilidad y capacidad para soportar situaciones de dependencia a largo plazo, etc., determinan, finalmente, el estado global de capacidad de un sistema para dar una respuesta creciente a una demanda creciente o para generar bolsas de desatención, también crecientes, en una importante proporción de la población de edad avanzada; o lo que es lo mismo, en una importante proporción de la población general.
El objetivo del presente trabajo es dar cuenta de la experiencia, en el terreno organizativo y asistencial, y de forma específica en la atención psicogeriátrica, que ha supuesto la incorporación progresiva de programas de atención sociosanitaria en una institución dedicada a la asistencia psiquiátrica.
En Cataluña, la atención sociosanitaria se ha desarrollado al amparo del denominado Programa Vida als Anys (Vida a los años) que, desde sus orígenes en 1986, ha ido estructurando e incorporando recursos asistenciales para los diferentes tipos de necesidades de carácter sociosanitario de la población2. Se trata de un programa interdepartamental (Sanidad y Bienestar Social) que dirige su atención, fundamentalmente, a las necesidades de atención sanitaria y social presentes en los pacientes con patologías crónicas que suelen conllevar diversos niveles de dependencia asociados a esa condición y que, mayoritariamente, implica atención a personas de edad avanzada. Las estructuras sobre las que se han articulado los diferentes recursos con que cuenta el Programa se aglutinan en torno a las que ofrecen recursos de internamiento (larga estancia o media estancia: convalecencia, cuida-dos paliativos, psicogeriatría) y recursos alternativos (hospitales de Día, atención domiciliaria —PADES—, unidades funcionales interdisciplinares sociosanitarias —UFISS— para evaluación, orientación y tratamiento de pacientes geriátricos, respiratorios, demencias). La incorporación de los diferentes recursos se ha realizado de forma progresiva, desde la creación del programa3, siguiendo una política de acreditación y concertación de centros asistenciales que, en la mayoría de los casos, han ido reconvirtiendo toda o parte de su actividad asistencial original hacia la atención sociosanitaria. Se trata, pues, de la integración de numerosos centros asistenciales, de adscripción diversa (mutualidades, fundaciones, patronatos, entidades privadas, o de órdenes religiosas) que, mediante un proceso de adaptación a criterios definidos de calidad asistencial en la atención sociosanitaria, han acabado por acreditarse dentro del conjunto de centros con que el Programa cuenta distribuidos por el territorio de Cataluña.
Uno de los motivos de atención sociosanitaria a los que el Programa Vida als Anys ha dedicado su atención en los últimos años ha sido la Psicogeriatría. El notable incremento de población anciana afecta de diversos grados de deterioro cognitivo y alteraciones del comportamiento asociadas ha ido generando la necesidad de adaptar o crear nuevos recursos de atención sociosanitaria para los enfermos afectos de estos trastornos y para las familias que les tienen a su cargo. Cabe destacar, en este sentido, el importante papel que ha jugado la creación en 1996 del Consejo Asesor en Psicogeriatría4 que, en su primer período de trabajo (1996-1998) centró su actividad en la definición y caracterización de los recursos asistenciales básicos, desde la atención sociosanitaria, para los trastornos cognitivos y de la conducta y que se agruparon en torno a cinco grupos de recursos: Internamiento, Hospital de Día, Atención Domiciliaria, Unidades de Diagnóstico y Evaluación de Demencias y Atención Especial (pacientes afectos de problemática neurológica crónica y gran dependencia asociada, frecuentemente con importantes trastornos de conducta y no siempre de edades avanzadas). La siguiente etapa del Consejo Asesor (1999-2001) se ha centrado en torno a tres objetivos: por un lado la difusión de recomendaciones para la identificación y evaluación precoz, diagnóstico y tratamiento de las demencias; por otra parte las recomendaciones sobre aspectos bioéticos en genética y consejo genético, intervenciones de alto riesgo y duración y finalización de los tratamientos y, en último lugar, la identificación de los recursos específicos existentes en cada región sanitaria del territorio catalán. Junto a este Consejo Asesor en Psicogeriatría, también se ha constituído el Consejo Asesor para la Enfermedad de Alzheimer que tiene como objetivo específico la regulación de la prescripción de los nuevos tratamientos farmacológicos de indicación exclusiva para esta enfermedad5.
El Hospital Sagrat Cor, (Sagrat Cor, Serveis de Salut Mental) perteneciente a la congregación de las Hermanas Hospitalarias del Sagrado Corazón de Jesús, ha funcionado como Hospital monográfico dedicado a la atención de enfermos mentales desde 1963. Desde 1994 entró a formar parte de la serie de Centros concertados con el Programa Vida als Anys, mediante la acreditación de parte de sus instalaciones y la progresiva incorporación de actividad asistencial hasta suponer, en la actualidad, un tercio, aproximadamente, de la actividad del centro. Dada la tradición en la atención a los problemas psiquiátricos de los ancianos, prácticamente desde su fundación, de la mano de su primer director médico (Dr. A. Rego), los primeros recursos sociosanitarios introducidos en la actividad del centro fueron los específicamente dedicados a los pacientes psicogeriátricos. Con el tiempo, y hasta la actualidad, se han incorporado nuevos recursos dedicados a la atención de problemas sociosanitarios diferentes de los psicogeriátricos (tabla III) con el fin de que este conglomerado de recursos hospitalarios y extrahospitalarios constituyan la referencia para la población de su zona de influencia (tabla IV).


En el momento actual, Sagrat Cor cuenta con los siguientes dispositivos para la atención de pacientes Psicogeriátricos:
-
Unidad de Diagnóstico de Deterioro Cognitivo (tabla V): Unidad ambulatoria ubicada en el recinto del propio Hospital. Funciona como consulta externa, mediante visitas programadas, en las que un equipo formado por médicos (neurólogo, psiquiatra y geriatra), psicólogas, y trabajadora social, con el correspondiente soporte administrativo, aplica un protocolo de valoración diagnóstica (médica, neuropsicológica y sociofamiliar) que culmina con la elaboración de un informe de resultados y, en algunos casos, en un seguimiento terapéutico o de precisión en el diagnóstico longitudinal. La mayor parte de las demandas de evaluación de posibles síndromes de deterioro cognitivo se realizan a instancias de los equipos de Atención Primaria (incluida la atención primaria en Salud Mental).

-
Hospital de Día: actualmente Sagrat Cor dispone de dos Hospitales de Día para pacientes geriátricos: uno ubicado en la población de Sant Feliu de Llobregat, de 30 plazas de capacidad, específicamente dedicado a pacientes Psicogeriátricos. Otro, de 35 plazas, ubicado dentro del propio Hospital Sagrat Cor, en Martorell, con un perfil mixto de usuarios: pacientes Psicogeriátricos, por un lado y pacientes con necesidad de rehabilitación funcional tras procesos traumatológicos o de accidentes vasculocerebrales.
-
Equipo de Atención Domiciliaria: equipo de soporte especializado a la Atención Primaria, que actúa a demanda de ésta, sobre pacientes Psicogeriátricos por un lado, con patologías geriátricas complejas, por otro, o con necesidad de cuidados paliativos. Actualmente, este Equipo, trabaja en el desarrollo de un programa específico de atención y seguimiento domiciliario de los pacientes psicogeriátricos, formando parte del encargo del grupo de trabajo sobre Asistencia Psicogeriátrica en España de la Sociedad Española de Gerontopsiquiatría y Psicogeriatría.
-
Unidades de Internamiento de Larga Estancia: compuestas por una dotación total de 80 camas dedicadas a la atención en régimen de internamiento de pacientes ancianos con requerimientos de atención sociosanitaria dentro de los que se comprenden los que precisan atención en razón de procesos demenciales para completar procesos de diagnóstico, proveer de descansos temporales a los familiares cuidadores, incorporar actividades de rehabilitación y educación de las familias o ajustar procedimientos terapéuticos difíciles de llevar a cabo en el domicilio. Estas Unidades también tienen a su cargo pacientes psiquiátricos de edad avanzada y dependencia elevada con requerimientos asistenciales similares a los afectos de deterioro cognitivo. Estos enfermos presentan habitualmente una clínica psiquiátrica estabilizada pero, dadas sus características, precisan una atención profesionalizada de los problemas psiquiátricos que padecen.
-
Unidad de Internamiento Psicogeriátrica de Media Estancia: para pacientes Psicogeriátricos, mayoritariamente afectos de Demencia y alteraciones psiquiátricas y/o del comportamiento que no permiten un correcto control de los síntomas en el domicilio o que suponen situaciones de riesgo para el paciente o su familia. También incluye los procesos de rehabilitación funcional en pacientes convalecientes de intervenciones traumatológicas que, por razón de su demencia, no pueden integrarse en unidades estándar dadas sus dificultades de colaboración en los programas rehabilitadores habituales. Estos ingresos para control de síntomas tienen carácter temporal y una duración media de entre uno y dos meses. Actualmente esta Unidad cuenta con una dotación de diez camas.
-
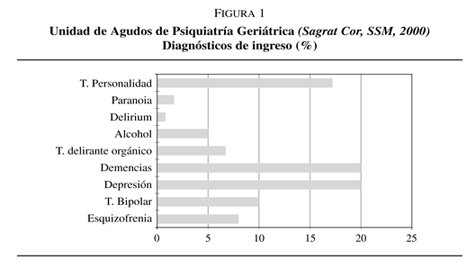
Unidad Psiquiátrica de Agudos y Subagudos (figura 1): Esta Unidad (16 camas) está ubicada físicamente dentro del mismo contexto asistencial que conforma el Área Sociosanitaria del Centro, aunque no se encuadra dentro del Programa Vida als Anys, sino dependiendo del Programa de Salud Mental. Esta Unidad forma el núcleo original de la asistencia Psicogeriátrica en el Hospital, anterior, como se dijo más arriba, a la incorporación de los recursos sociosanitarios en el Centro. Constituye, en esencia, el punto de partida histórico en la atención diferenciada a los ancianos con demencias y otros trastornos mentales, dentro de una institución dedicada a la atención psiquiátrica general. La ubicación descrita, en función de la pertenencia diferenciada a dos programas distintos (Salud Mental y Programa Sociosanitario Vida als Anys), lejos de suponer una complejidad asistencial, contribuye a mejorar la coherencia de la misma al permitir, en una misma estructura, con sus adecuaciones arquitectónicas y de preparación específica de los profesionales, atender con la máxima eficiencia los problemas de orden psiquiátrico y somático de los pacientes, a menudo atendidos de forma fragmentaria y pocas veces con la simultaneidad que precisan los complejos problemas que presentan, sobre todo en un punto especialmente crítico del proceso que suponen las situaciones de urgencia ante las cuales, esta capacidad estructural de respuesta, permite salvar la continuidad asistencial de estos pacientes por el punto en el que suele romperse con más frecuencia.
Un aspecto que, en la experiencia de estos años, ha contribuido a una mejor articulación del trabajo asistencial entre los dos programas y, sobre todo, entre los profesionales de la Institución y los equipos de Atención Primaria, lo constituye el hecho de un alto grado de coordinación entre ellos. Por un lado, esta coordinación viene facilitada por la pertenencia de los diversos recursos de salud mental y de atención sociosanitaria a una misma Institución, con una vinculación estrecha entre los profesionales que las integran y los gestores de las mismas. Por otro lado, la existencia de un sistema de coordinación entre el sector sociosanitario y los diferentes recursos de atención primaria y del Hospital General mediante las Comisiones Interdisciplinares Mixtas Sociosanitasias (CIMSS). Este instrumento de coordinación ha resultado particularmente útil para, por un lado, una mejor gestión individualizada de los casos, aunque no todos ellos pasan necesariamente por este proceso de valoración (detección de necesidades, utilización de recursos, continuidad asistencial, soporte a las familias) y, por otro lado, a nuestro entender, ha significado un inmejorable sistema para el mutuo conocimiento entre profesionales de ámbitos habitualmente alejados entre sí con un desconocimiento del campo de actuación específico de cada cual a pesar de actuar sobre el mismo tipo de pacientes o usuarios.
Otro aspecto que consideramos de capital importancia es el que guarda relación con la mejora de la atención global que recibe el paciente psicogeriátrico que tiene a su disposición una atención psiquiátrica especializada y, al mismo tiempo, una adecuada cobertura de sus necesidades a nivel somático y social6, tal como define la filosofía de la atención sociosanitaria, fundamentalmente volcada hacia la atención integral del paciente. Este extremo ha resultado especialmente agradecido tanto para el paciente y su familia como, también, para el propio profesional implicado que, con no poca frecuencia en este campo concreto, se ve con algún grado de dificultad (a veces, de auténtico desamparo) para resolver los aspectos orgánicos y psiquiátricos o de comportamiento que, de forma simultánea, presenta el paciente anciano7. En este punto conviene recordar que el anciano con un trastorno mental, crónico o no, precisa una atención de su problema psiquiátrico no menos adecuada que la que puede precisar un adulto más joven y tampoco de menor grado que la que exige el cuidado de sus padecimientos físicos o sus necesidades básicas.
La experiencia de una más estrecha conexión entre los recursos de la red de salud mental y la sociosanitaria, pone en evidencia que es posible una mejor gestión de los recursos de ambas redes al estar en condiciones de adaptar en cada momento el recurso más adaptado a la necesidad actual del paciente. Este aspecto se pone de especial relieve en las situaciones de crisis. La atención en situación de urgencia por un trastorno conductual o crisis mental grave a menudo supone, también, un momento crítico para el sistema que debe atenderle. No resulta infrecuente la itinerancia de un servicio de urgencias a otro de un anciano en situación de crisis psiquiátrica. En unos servicios se le denegará la posibilidad de un ingreso con argumentos relacionados con la capacidad de distorsión que su conducta puede generar en una planta de Hospital General.
En servicios psiquiátricos, el argumento suele consistir en la fragilidad del estado somático del paciente que no permite prestarle una atención adecuada en un servicio sin la suficiente cobertura para ese tipo de problemas. En un caso y en otro, siempre subyace el reparo a la frecuente precariedad de la situación social del paciente (pacientes que viven solos o al cuidado de otros familiares también ancianos con escasas posibilidades de prestar un cuidado adecuado en el domicilio), que puede hacer difícil el momento del alta del enfermo y generar problemas en la gestión de la rotación de pacientes y estancias de los respectivos servicios8. En cualquier caso, lo habitual en estas circunstancias, es que se produzca un deterioro de la situación, física y mental, del paciente y un agotamiento de la familia que va siguiendo el periplo hasta claudicar, en ocasiones definitivamente, generando al sistema un problema asistencial mayor del que se pretendió evitar posponiendo un ingreso del paciente en un momento menos crítico para su recuperación posterior.
En el caso de la integración de ambos tipos de recursos en una misma estructura asistencial, además, se consigue consolidar el papel de Centro de referencia para un sector de población que ve en ese conjunto coordinado de recursos un referente claro para una serie de diversos problemas que con frecuencia afectan a la salud, física y mental, de sus mayores y que, una vez atendidos a través suyo, perfilará, del modo más adecuado a cada situación, el tipo de recurso específico o la rotación a través de algunos de ellos (internamiento, Hospital de Día, Unidad de Diagnóstico, Atención Domiciliaria) según lo demande la evolución de cada caso.
La evidencia en cuanto a la mejora de la calidad de la asistencia que reciben los pacientes psicogeriátricos atendidos dentro de una estructura sociosanitaria que puede contar con recursos especializados en psiquiatría del anciano presenta, a nuestro juicio, dos áreas en las que debe mejorar. Por un lado, una mejor definición de las competencias asistenciales de cada uno de los programas implicados (Programa Vida a los Años y Programa de Salud Mental) porque, siendo el usuario final de ambos en gran número de ocasiones (no en todas, evidentemente) el mismo anciano en similares circunstancias, no debería recibir una atención diferenciada o de peor calidad en función de cual fuese el circuito asistencial por el que acaba accediendo a uno u otro tipo de asistencia.
Aunque los planteamientos básicos de cada programa son esencialmente distintos, debería existir un mayor grado de acuerdo y de sinergia en este punto para evitar que el esfuerzo quedase escorado más hacia un programa que otro, favoreciendo recelos entre ellos o, peor aún, la potenciación de una vía cómoda de derivación hacia el que cuenta una estructura asistencial más desarrollada para la atención de pacientes ancianos pero de la que, obviamente, no puede esperarse una competencia de especialistas en este tipo de trastornos. Cualquier orientación que no tenga en cuenta este planteamiento corre el riesgo de caer, de nuevo, en el error de la fragmentación y dispersión en que con tanta frecuencia cae el sistema sanitario y, en particular, en lo que toca a los pacientes ancianos con demencias u otros trastornos mentales que precisan una atención integral y eficaz de su patología.
Finalmente, la progresiva implicación de diversos profesionales en el campo de la psicogeriatría clínica, de diferentes disciplinas y entornos asistenciales variados, exige un esfuerzo en el campo de la formación específica9 en las áreas clínica, terapéutica, de gestión de recursos y preventiva que les dote de la capacidad necesaria para dar una respuesta eficiente a este sector de población cada vez más numeroso y generador de demandas que, en la mayor parte de las ocasiones, acaban suponiendo una vinculación a largo plazo con el paciente y con su entorno familiar y que no pueden ser resueltas en ausencia de un sistema que garantice el proceso de continuidad asistencial.
BIBLIOGRAFÍA
1. Pla de Salut de Catalunya 1999-2001. Generalitat de Catalunya. Departament de Sanitat i Seguretat Social. Servei Català de la Salut. 2000.
2. Fontanals MD, Martínez F, Vallés E. Evolución de la atención sociosanitaria en Catalunya. La experiencia del Programa Vida a los Años. Revista Española de Geriatría y Gerontología, (1995) 30 (3): 189-198.
3. Salvà A, Vallès E, Llevadot D, et al. Una experiencia de atención sociosanitaria: programa Vida als Anys. Realidad y expectativas de futuro. Revista de Administración Sanitaria. (1999) 3 (11): 413-428.
4. Los trastornos Cognitivos y de la Conducta en la atención sociosanitaria. Servei Català de la Salut. Pla de Salut. (1998) 10.
5. Boada M. La asistencia sociosanitaria para los pacientes con demencia en Cataluña. En: Modelos de asistencia sociosanitaria para enfermos con demencia. Editores: Serra-Mestres J, López-Pousa S, Boada M, Alberca R. Prous Science. Barcelona, (1997) 1-12.
6. Graham N. Requisitos fundamentales para servicios de atención a pacientes con demencia. Informaciones Psiquiátricas, (2000) 162: 281-283.
7. Mateos R, Martín Carrasco M, Sánchez Pérez M. Services for Dementia in continental Europe: a Spanish view. En Dementia, 2nd Edition. Editores O’Brien J, Ames D, Burns A. Arnold, London, (2000) 308-310.
8. Martín Carrasco M. Interacciones asistenciales en la Enfermedad de Alzheimer. Informaciones Psiquiátricas, (2000) 162: 309-333.
9. Mateos R. Formación específica
en Psicogeriatría: necesidades y situación actual. Informaciones
Psiquiátricas, (2000) 162: 335-340.