Informaciones Psiquiátricas - Segundo trimestre 2003. Número 172
Relaciones con la familia en psicogeriatría: Necesidades y complejidades: «Programa de abordaje familiar, un trabajo práctico»
Núria Soler Alegre
Psicóloga.
Centro Jaume Batlle (SAR), Barcelona.
Isidre Casanovas
Psicólogo.
Centro Terraferma (SAR), Alpicat (Lérida).
Recepción: 18-03-03 / Aceptación: 24-03-03
La ponencia que presentamos surge de la necesidad de crear planes específicos de actuación a raíz de un estudio previo (Octubre-01) donde los profesionales del Centro Jaume Batlle (SAR)1 expresaron las causas de malestar significativo que interferían en su rutina diaria. Específicamente se desarrolla un trabajo práctico suscitado a raíz de la problemática que expresaron con los familiares de enfermos con demencia ingresados en nuestras residencias.
DESCRIPCIÓN DEL ESTUDIO PREVIO
Estudio cuyo principal objetivo era conocer el grado y las causas de estrés más frecuentes con las que se enfrentan rutinariamente los profesionales, con el propósito de facilitar el desarrollo de planes específicos de prevención y manejo del estrés ocupacional en este ámbito; y, consecuentemente, potenciar una asistencia residencial de mejor calidad.
Si definimos el estrés como la respuesta que se pone en marcha en el individuo para hacer frente a las exigencias tanto físicas como psicológicas que percibe desde el exterior (estresores). Cuando hablamos de estrés, nos referimos a la percepción subjetiva de amenaza, daño o reto frente a un estímulo llamado estresor.
Así, la experiencia de estrés se configura mediante la percepción subjetiva del estresor; el significado que se le atribuye; y las opciones de afrontamiento (capacidad de adaptación que tiene el individuo) que dispone el sujeto. En consecuencia, el estrés laboral asistencial se define como el estrés resultante de la interacción entre el profesional y su ambiente de trabajo. Frecuentemente, la interacción del profesional con el anciano se centra en los problemas actuales de éste tales como: salud, higiene mental, relaciones familiares o personales y con muy diversos sentimientos (preocupación, miedo, rechazo, el odio, la desesperación, etc.).
Dentro del campo de los servicios residenciales, existen un gran número de posibles estresores donde los profesionales no sólo se ven personalmente afectados sino que también se ve afectada su capacidad asistencial.
Se entregó el cuestionario MBI2 a los profesionales (personal auxiliar y enfermería) del Centro, al cual contestaron voluntariamente.
Con el fin de detectar posibles estresores mencionados, preguntamos a nuestros profesionales mediante una «encuesta de opinión» sobre factores que les podían afectar o interferir en su trabajo diario.
Factores que engloban la encuesta
Problemas de manejo con residentes
- Excesivo tiempo con residentes.
- Masificación.
- Autolesiones.
- Comportamiento inadecuado de los residentes.
- Peligro de contraer enfermedades.
- Temor a reacciones violentas: agresiones, amenazas y peleas entre los residentes.
- Problemas de manejo con familiares de residentes.3
Características del puesto de trabajo
- Intercambio frecuente de tareas.
- Relaciones insatisfactorias con los compañeros.
- Escasas expectativas de promoción.
- Salario inadecuado.
- Déficit de apoyo entre compañeros.
- Nivel de autonomía y responsabilidad.
- Turno de trabajo.
Valores éticos
- Lucha por criterios éticos.
Problemas con la dirección
- Relación con los superiores.
- No participación en las decisiones de la actividad diaria.
Organización y recursos
- Mala organización.
- Falta de recursos.
- Ruido y otras molestias.
Realización personal
- Satisfacción/Insatisfacción/Adecuación del puesto de trabajo.
IDENTIFICANDO EL PROBLEMA
A raíz del estudio mencionado se les pidió a los profesionales del centro (personal auxiliar y enfermería) que especificaran, entre otras cuestiones, sobre las demandas de familiares y como se sentían ellos (consecuencias) a raíz de las mismas. Ellos definieron la problemática de la siguiente manera:
- Malestar significativo por demandas/ exigencias de
familiares de residentes con demencia.
- Consecuencias para los profesionales:
- Sentimientos de culpa injustificados.
- Sentimientos de inseguridad y duda de la propia habilidad profesional.
- Sobrecarga emocional innecesaria.
Valoración de las familias «problema»
Se pidió a los miembros del equipo interdisciplinar4 del centro que identificaran las familias «problema», para valorar la posibilidad de adherencia e integración en el programa, según la problemática detectada por los encuestados.
Se realizaron las valoraciones a los cuidadores principales, de las diez familias «problema» identificadas, mediante:
- Entrevista inicial: comprender las distintas situaciones personales. De este mismo modo, podremos conocer expectativas del cuidador principal.
- Cuestionario: podremos valorar las dudas o desconocimiento que tiene el cuidador principal de su familiar ingresado. (Anexo 1).
A raíz de la entrevista inicial y el cuestionario, realizados a los diez cuidadores principales de las familias «problema», obtenemos el siguiente perfil del cuidador principal:
Perfil del familiar cuidador principal, 1ª entrevista
- Menos de 6 meses desde ingreso del familiar enfermo.
- Familiar ingresado con deterioro cognitivo leve/moderado y con antecedentes de conductas disruptivas.
- Con desconocimiento total o parcial de los procesos que conllevan la enfermedad.
- Dificultades de comunicación e interrelación con su familiar.
- Con sentimientos de culpa por «abandono» del familiar enfermo en una residencia.
- Fatiga, agotamiento físico y psíquico, y con afectación a nivel personal, familiar, social y laboral.
- Con dificultades horarias y/o reacias a asistir a grupos de apoyo.
Consecuencias:
- Distanciamiento vs exceso de visitas al familiar ingresado.
- Continuas demandas a los profesionales del centro con la consecuente sobrecarga de los mismos (principalmente emocional).
Según los resultados obtenidos, y, teniendo en cuenta que nos encontramos con cuidadores, como grupo, todos ellos heterogéneos en edad, valores y nivel socio-cultural, incluimos en el programa a cinco de las diez familias entrevistadas, que, además del perfil descrito anteriormente, se caracterizaban por:
- Alto nivel de motivación por colaborar.
- Necesidad declarada de restablecer la comunicación y relación con el familiar «perdidas», con el aprendizaje de nuevas estrategias.
- Todos hijos del familiar ingresado (dos matrimonios y tres mujeres).
A partir de la problemática detectada nos planteamos un plan de intervención con las cinco familias (1), paralelo a la formación específica a los profesionales del centro (2) y al seguimiento individual de las familias restantes (que no participan en el programa).
(1) Intervención con familias: Programa de abordaje familiar.
(2) Formación específica para el profesional cuidador en «Demencias» (aptitudes y actitudes). Mediante cursos impartidos por los psicólogos de los Centros-SAR.
Formación específica: Implementación del «Manual y protocolos asistenciales en residencias para personas mayores» (Fundación SAR y Fundación AVEDIS DONABEDIAN). A cargo de la coordinación de enfermería.
PROGRAMA DE ABORDAJE FAMILIAR
Aproximación teórica
Arranca del trabajo clínico de Haley y Watzlawick que entendía la interacción social como un sistema abierto, que intercambia informaciones con su entorno. La familia, por ejemplo, puede entenderse como un sistema que mantiene su equilibrio interno siguiendo unas reglas específicas de relación.
En conjunto este trabajo ha aportado estas innovaciones importantes: el traspaso del pensamiento circular a la comprensión de la interacción y el rechazo a unos modelos de explicación lineal causales, así como el desplazamiento de los fenómenos patológicos de la persona a los procesos interrelacionales.
Sin olvidar la profunda transformación que nuestra sociedad está viviendo a nivel sociocultural y económico que hacen que las expectativas de cuidar a nuestros familiares ancianos en casa no se pueda o no se quiera cumplir. Esto es: el cambio a una estructura familiar estrictamente nuclear, asociado con las necesidades económicas, el acceso al trabajo de la mujer y el aumento de los ancianos que sufren enfermedades crónicas.
Objetivo
Disminuir la sobrecarga emocional del profesional, que generan las familias de residentes enfermos con demencia, a través de la intervención con su cuidador principal.
Actividades con el cuidador principal
Concertamos una 2ª entrevista (Enero-02) con los cuidadores principales de las familias «problema» susceptibles de adaptarse al programa teniendo en cuenta (según valoración entrevista inicial) su motivación y capacidad de aprendizaje.
2ª Entrevista
Objetivo:
Dotar al cuidador principal de la información básica referida a la enfermedad de su familiar:
- ¿Qué es una demencia?
- Evolución de la enfermedad.
- Cuidados que comporta.
- Tratamientos implementados hasta la fecha (farmacológicos/no farmacológicos).
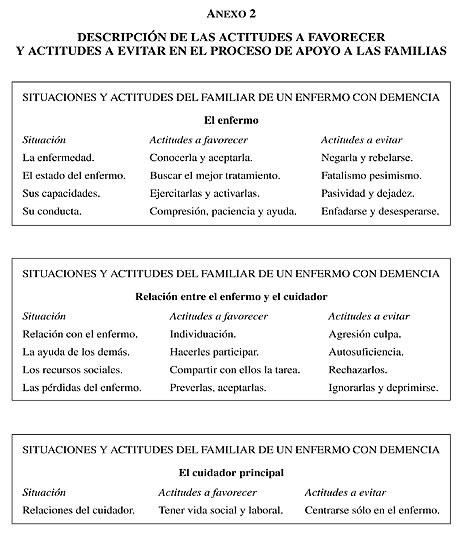
Descripción de las actitudes a favorecer en el proceso de apoyo a las familias:
Con la intención de involucrar al familiar en el proceso de cuidados y necesidades del enfermo, creando un proceso interrelacional que favorezca:
- La comunicación entre ambos.
- La afectividad entre ambos.
- La autoestima de ambos.
Estrategia planteada al cuidador principal
El cuidador principal como co-terapeuta
Como estrategia individual alternativa a los grupos de apoyo.
Se le plantea al cuidador principal la posibilidad de estimular a su familiar mediante tareas de memoria, que facilitarán una vía de comunicación fácil y distendida entre ambos.
«No hay nadie mejor que la familia que pueda saber que cosas interesan al paciente».
Propuesta
Elaborar entre los dos «El libro de la memoria»5, donde se estimulan los recuerdos personales y sociales, y, a su vez, favorecen el aumento de su autoestima.
Algunos consejos y estrategias generales antes de empezar
Establecer visitas periódicas que se adecuen tanto a las exigencias personales, familiares, sociales y laborales externas del cuidador principal, como a la necesidad del familiar enfermo ingresado en el centro, teniendo en cuenta la relación mantenida entre ambos en el pasado. (Importante que los profesionales del centro conozcan la periocidad de las mismas).
Estimular, animar, acompañar, incitar... a vuestro familiar siempre que no se genere ansiedad o rechazo, evitando las que se conoce de antemano puedan ser conflictivas.
Hay que ser claros, evitando ambigüedades y eliminando opciones múltiples.
Mantener el contacto visual, ya que ayuda en la comprensión y facilita una buena relación; utilizando la comunicación no verbal para acompañar las palabras y hacerlas más entendibles.
Evitar enfrentamientos y no forzar nunca las situaciones, no discutir cosas evidentes.
Adaptarse al ritmo del familiar, sin asumir a priori que él es incapaz de hacer alguna tarea y reforzando los éxitos por pequeños que sean (refuerzas su seguridad).
Hacer extensibles las estrategias aprendidas a todos los miembros de la familia que deseen establecer nuevas formas de relacionarse con su familiar.
Resultados parciales obtenidos hasta la fecha
Seguimiento: 3ª Entrevista:
- Las cinco familias «problema» (cuidadores principales), siguen comunicándose con su familiar a través de las estrategias aprendidas.
- Todos han facilitado las estrategias aprendidas a otras visitas del familiar (otros hijos/as, nietos/as y/o visitas varias familiares/no familiares).
- Todos nos comunican mejoría significativa en:
- Su relación con el familiar enfermo.
- Sentimientos de utilidad en el cuidado del mismo.
- Disminución de los sentimientos de culpa (por abandono).
- Mayor comprensión de la enfermedad.
- Los profesionales manifiestan notar mejoría en las demandas del cuidador principal, disminuyendo su cantidad así como mejorando las formas, convirtiéndose en «consultas informativas» (no exigencias) y comentarios «no culpabilizantes».
Próxima valoración
La valoración final del programa está prevista para Junio-02.
Se realizará una 4ª Entrevista donde se valorarán los resultados obtenidos conjuntamente entre el psicólogo y los cuidadores; y se planteará la creación de un grupo formado por los «cuidadores principales» que han participado en el programa.

BIBLIOGRAFÍA
Albarracín D, Goldestein E. Redes de apoyo social y envejecimiento humano. En J. Buendía (comp.) Envejecimiento y Psicología de la Salud. Madrid: Siglo xxi, 1994; 373-398.
Belsky JK. Psicología del envejecimiento. Barcelona: Masson. 1996; 256-261, 327-385.
Conde JL. Soporte a cuidadores familiares, en Rev Gerontol, 1993, Vol 3.
Conde JL. Integración de la Familia en el proceso terapéutico, en Alberca R y López S. Enfermedad de Alzheimer y otras demencias. 1998.
Conde JL. Famílies cuidadores de gent gran: Processos de dol, en Butlletí de l’Associació Alzheimer Catalunya, n.o 10, 1998.
George L, Gwyther L. Caregiver well-being: A multidimensional examination of family caregivers of demented adults. Gerontologist, 26, 1986.
Haley WE, Levine EG, Brown SL. Experimental evaluation of the effectiveness of group intervention for dementia caregivers. Gerontologist, 27, 1987.
Izal M, Montorio I, Díaz P. Cuando las personas mayores necesitan ayuda. Guía para cuidadores y familiares. Madrid: Imserso. 1987.
1 Residencia asistida.
2 El MBI (Inventario de Burnout de Maslach), se basa en el modelo operativo de estrés ocupacional conocido, desarrollado por C. Maslach y S.E. Jackson, 1981.
3 Problema al que dedicamos esta ponencia (el 60% de los encuestados manifestaba tener problemas de manejo con familiares de residentes).
4 Participan en él: Médico, T. Social, Enfermera, Fisioterapeuta, psicóloga, Auxiliar y Monitora.
5 Peña-Casanova, J. «Activem la ment». Barcelona: Fundació «La Caixa», 1999.