Informaciones Psiquiátricas - Segundo trimestre 2004. Número 176
Pronóstico asistencial y comorbilidad psíquica en pacientes geriátricos hospitalizados
F. Javier Olivera Pueyo
Psiquiatra y Médico de Familia.
Unidad de Larga Estancia y Gerontopsiquiatría.
Centro de Rehabilitación Psicosocial «Santo Cristo de los
Milagros». Huesca.
Recepción: 11-03-04 / Aceptación: 17-03-04
INTRODUCCIÓN
Se considera que el grupo de población que incluye a las personas mayores de 65 años supone casi el 45% del gasto sanitario total en España1. De este consumo de recursos el peso específico más importante se centra en el ámbito de la atención hospitalaria: los pacientes geriátricos ocupan el 47% de las camas de hospitalización de agudos y presentan una estancia media un 32% superior a la estancia media de la población general1.
Por otra parte la hospitalización de los pacientes ancianos representa propiamente una fuente de fragilidad y deterioro psicofísico2. Entre el 30 y 50% de los pacientes geriátricos que ingresan en un servicio médico sufren deterioro funcional durante el ingreso3. A este respecto se ha definido el síndrome de disfunción hospitalaria4 asociado a las consecuencias de la hospitalización de los ancianos y su relación con una mayor dependencia funcional, polifarmacia, desarrollo de delirium y malnutrición.
Pero a pesar de todas estas controversias y asumiendo los riesgos asociados a la hospitalización de los ancianos, si su indicación es correcta, el ingreso hospitalario de los pacientes geriátricos comporta sobre todo beneficios5. Por ello las estrategias asistenciales actuales van encaminadas a la optimización de la hospitalización; a través de la reducción de los riesgos y la mejora de la eficiencia de la atención hospitalaria. En este sentido una de las líneas fundamentales de investigación es la determinación de factores pronósticos, factores predictivos asistenciales, que determinen aquellos pacientes geriátricos de riesgo que puedan desarrollar una determinada complejidad asistencial, estancias más prolongadas, etc.; y sobre los cuales poder realizar actividades preventivas dirigidas a reducir los riesgos, la complejidad asistencial y la estancia media hospitalaria. Existen diferentes estudios sobre este tema en los cuales se ha destacado la importancia de factores como la edad, la dependencia funcional, el deterioro cognoscitivo, la depresión, el diagnóstico clínico principal o la situación general de salud y su influencia sobre la duración de la estancia hospitalaria, la mortalidad, el deterioro funcional o la institucionalización tras el alta6, 7, 8, 9. Queremos destacar la controversia suscitada en la última década respecto a la influencia de la comorbilidad psíquica en la duración de la estancia hospitalaria considerando, quizá cómo matizan otros autores, que en los pacientes geriátricos el efecto de la comorbilidad psíquica se asocia a otros factores (de confusión) como la dependencia funcional o la propia gravedad física7, 10, 11.
OBJETIVOS
Determinar la influencia de factores pronósticos de tipo físico, psíquico, social y funcional que puedan dar lugar a estancias más prolongadas y mayor complejidad asistencial en los pacientes geriátricos hospitalizados. Pretendemos también valorar el efecto de la comorbilidad psíquica como factor independiente de complejidad hospitalaria en los pacientes geriátricos.
PACIENTES Y MÉTODOS
Se plantea un estudio transversal y prospectivo que incluye:
Una muestra de 100 pacientes mayores de 65 años de edad que han requerido ingreso, por cualquier causa médica, en la Unidad Geriátrica de Media Estancia y Convalecencia del Hospital Provincial de Huesca. Los pacientes han sido reclutados para estudio consecutivamente, según orden de ingreso, entre enero y diciembre de 1999.
En las primeras 24-48 h tras el ingreso se ha realizado una valoración geriátrica integral exhaustiva que ha incluido: la Entrevista Semiestructurada de Valoración Social12, el Índice Acumulativo de Enfermedad, versión en castellano del Cumulative Illness Rating Scale13, 14 para valorar la gravedad física, el Índice de Katz para la valoración funcional en las actividades básicas de la vida diaria15, 16, los Grupos por Utilización de Recursos (Resource Utilization Groups) en su tercera versión o RUG-III17, 18, 19, la Escala de Filadelfia de Calidad de Vida20, 21, la valoración psíquica a través de Geriatric Mental State en su versión reducida y adaptada a nuestro medio (GMS-A)22, 23 que incluye el Mini-Examen Cognoscitivo24, 25 y la Escala de Valoración Clínico-Geriátrica de Sandoz o SCAG26, 27, 28. Todos estos datos han sido recogidos a través de la entrevista a los pacientes, la entrevista a sus cuidadores y/o familiares y las exploraciones realizadas por médicos geriatras, un médico interno residente de psiquiatría y el equipo de enfermería.
No se han realizado intervenciones controladas durante el ingreso; permitiendo así el desarrollo de la hospitalización según las normas habituales del centro.
En el momento del alta se ha evaluado: la duración de la estancia hospitalaria, considerado nuestro parámetro fundamental de resultados; así como una serie de indicadores de complejidad asistencial que han incluido: la mortalidad hospitalaria, las complicaciones surgidas durante el ingreso y anotadas en la historia clínica, la comorbilidad psíquica desarrollada durante el ingreso, y un nuevo marcador para determinar la importancia específica de los avisos urgentes durante la hospitalización y que hemos definido como Índice de Avisos Urgentes equivalente al cociente entre número total de avisos urgentes anotados en la historia durante el ingreso y el número total de días de ingreso (opcionalmente se puede multiplicar el resultado por 100 para obtener números con menos cifras decimales). Finalmente hemos determinado también el retraso en la fecha prevista por el equipo médico para el alta, según la traducción, y retraducción por personas nativas, de un instrumento específico para determinar estos retrasos, el Augmented Delay Tools29.
Se ha realizado un análisis descriptivo de los datos, un análisis bivariante que ha incluido el coeficiente de correlación de Pearson, la prueba de Chi-Cuadrado y la prueba de hipótesis t para la comparación de medias; así como un conjunto de regresiones para un análisis multivariante de los datos.
RESULTADOS
La muestra está compuesta por 100 pacientes (mayores de 65 años), 58 mujeres y 42 hombres, con una edad media de 82,41 años (+8,32 D.E.) y el 40% mayores de 85 años («ancianos muy mayores»). La estancia media hospitalaria ha sido 51,16 días (+52,32 D.E.). El rango de estancias ha sido de 2 a 246 días. Un 21% de los pacientes fallecieron durante el ingreso.
Un 10% de los pacientes viven solos, un 73% con su pareja y/u otros familiares y el 17% restante vive en una residencia de ancianos. El 80% de los pacientes son dependientes en tres o más actividades básicas de la vida diaria (AVBD) según el índice de Katz y el 75% de los mismos se encuentran incluidos en los tres grupos de mayor utilización de recursos sanitarios (Rehabilitación, Atención Compleja y Cuidados Especiales). El motivo de ingreso más frecuente han sido las fracturas de cadera (28%), seguido de los accidentes cerebrovasculares (17%) y síndromes de inmovilidad con úlceras por presión (17%), broncopatías crónicas reagudizadas (13%), insuficiencia cardíaca (9%), y el 15% restante incluye neoplasias, enfermedades infecciosas o deterioro del estado general para estudio.
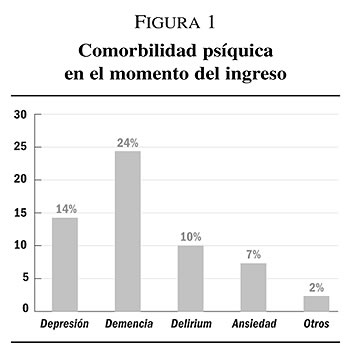
En cuanto a la comorbilidad psíquica el 57% presentaban un diagnóstico psiquiátrico en el momento del ingreso: el diagnóstico más frecuente fue el de demencia, seguido de depresión, delirium y ansiedad (figura 1).
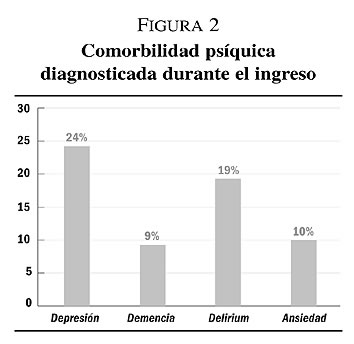
Durante el ingreso se diagnosticó: en el 24% de los pacientes cuadros depresivos, en un 9% de casos alteraciones conductuales asociadas a cuadros de demencia, en el 19% de los casos delirium y en el 10% de ellos ansiedad (figura 2).
Análisis bivariante
No se ha encontrado relación estadísticamente significativa entre los factores sociodemográficos y la duración de la estancia hospitalaria o el resto de complejidad asistencial.
Hemos encontrado una relación estadísticamente significativa entre la situación funcional y la duración de la estancia hospitalaria (p = 0,0001), con un coeficiente de correlación de 0,46 (D.E. 5,11).
Hemos encontrado también una relación significativa entre la Calidad de Vida y: las complicaciones surgidas durante el mismo (p < 0,001) y el retraso en la fecha prevista para el alta (p < 0,001).
Se ha encontrado una relación significativa entre los grupos por el consumo de recursos (GUR o RUG) y la duración de la estancia hospitalaria (p < 0,05). Los pacientes que se encuentran en los grupos I (Rehabilitatición) y II (atención Compleja) son los que permanecen más días ingresados.
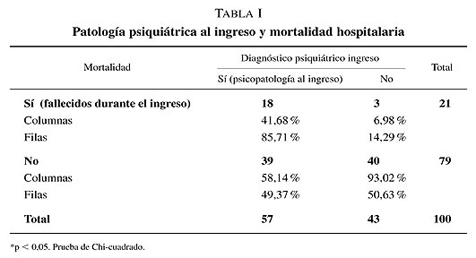
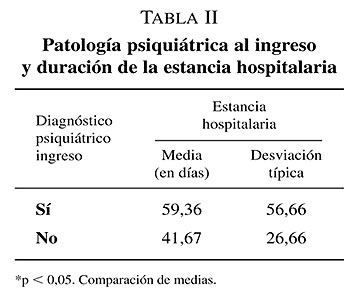
Respecto a la comorbilidad psíquica determinada al ingreso existe una relación estadísticamente significativa con: las complicaciones surgidas durante el ingreso (p < 0,001), la mortalidad hospitalaria (p<, 0,05) (tabla I), los avisos de urgentes durante el ingreso (p < 0,05) y la duración de la estancia hospitalaria (p = 0,038) (tabla II).
Análisis multivariante
En cuanto a la duración de la estancia hospitalaria las dos variables que presentan relación significativa de forma independiente son la situación funcional y el deterioro cognoscitivo (tabla III).
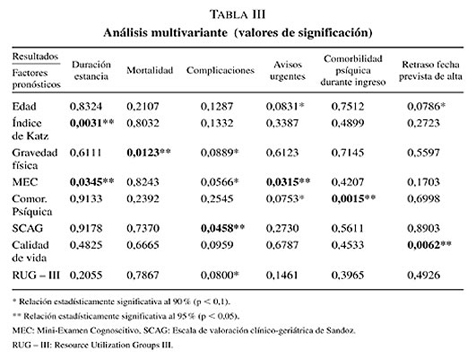
Respecto a las complicaciones surgidas durante el ingreso únicamente los síntomas psíquicos registrados con la escala SCAG han demostrado una relación significativa superior al 95%. La calidad de vida, los GUR, la gravedad física y el deterioro cognoscitivo presentan una relación significativa al 90% (p < 0,1) (tabla III).
La gravedad física determinada al ingreso es el factor pronóstico más potente al ingreso respecto a la mortalidad sufrida durante el mismo (tabla III).
El deterioro cognoscitivo es un factor relacionado de forma estadísticamente significativa con los avisos urgentes realizados durante el ingreso. La comorbilidad psíquica y la edad determinan una influencia menor (tabla III).
En el retraso en la fecha prevista para el alta, la calidad de vida determinada al ingreso ha demostrado ser la variable más influyente y, en menor medida, la edad del paciente (tabla III).
DISCUSIÓN
Del análisis descriptivo simple de los datos destacamos la elevada prevalencia de comorbilidad psíquica en pacientes geriátricos hospitalizados y la disociación entre los diagnósticos al ingreso (figura 1) y los diagnósticos realizados durante la hospitalización (figura 2). Posiblemente las complicaciones secundarias al síndrome demencial favorezcan el ingreso hospitalario y, a su vez, la propia hospitalización favorezca el desarrollo de cuadros depresivos de adaptación y de delirium (figura 2).
A través del análisis bivariante se observa que existen una serie de factores físicos, psíquicos, funcionales y de salud general que guardan relación con la duración de la estancia hospitalaria y la complejidad asistencial de los pacientes geriátricos que requieren ingreso. Estos factores pronósticos incluyen la edad, la situación funcional, la calidad de vida, la comorbilidad psíquica, la gravedad física o los Grupos por Utilización de Recursos (GUR). En este sentido coincidimos con otros estudios sobre el tema en los que también se demuestra la influencia de estos factores sobre la duración de la estancia y los resultados propios de la hospitalización de los ancianos8, 9.
Pero si centramos nuestro interés en los resultados del análisis multivariante (dado que nos permite establecer las influencias independientes de cada factor valorado al ingreso sobre la estancia y la complejidad hospitalarias, con relaciones más próximas a la causalidad), comprobamos cómo el efecto de algunas variables se encuentra «minimizado» o diluido por la influencia de otras (posibles variables de confusión).
Concretamente en cuanto a la duración de la estancia hospitalaria: mientras en el análisis bivariante encontramos una relación significativa entre la comorbilidad psíquica y la duración de la estancia hospitalaria (hecho ya observado por otros autores30, 31); esta influencia desaparece en el análisis multivariante en función de las dos variables más potentes respecto a la duración de la estancia como son la situación funcional o el deterioro cognoscitivo.
Coincidimos en nuestros resultados con la exhaustiva revisión de Saravay en la que concluye que la influencia de la comorbilidad psíquica en los pacientes geriátricos debe acompañarse de una valoración funcional y física completas; y que, teniendo en cuenta estos factores, la comorbilidad psíquica resulta menos influyente por sí misma en la duración de la estancia hospitalaria10, 11. Además también coincidimos con los estudios que demuestran que la situación funcional es el factor predictivo más influyente en la duración de la estancia hospitalaria de los pacientes geriátricos hospitalizados6, 31.
Respecto a la comorbilidad psíquica queremos hacer mención especial al deterioro cognoscitivo. Si consideramos este tipo de comorbilidad psíquica específicamente, tanto en nuestro estudio como en otras numerosas revisiones sobre el tema, el deterioro cognoscitivo es per se un factor influyente y pronóstico sobre la duración de la estancia hospitalaria, a diferencia de otras patologías psíquicas como los trastornos afectivos y de ansiedad6, 31, 32.
De una forma similar encontramos que la relación de otras variables respecto a la mortalidad hospitalaria se ve atenuada en el análisis multivariante debido a la influencia de la gravedad física de los pacientes geriátricos hospitalizados. La gravedad física es el factor más «fuertemente» relacionado con la mortalidad hospitalaria y es la única variable que ha demostrado presentar una relación independiente con dicha mortalidad. Otros autores ya habían comentado que el efecto de la comorbilidad psíquica sobre la mortalidad se minimiza en función de la gravedad física, cuando tenemos en cuenta este último parámetro34, 35.
Finalmente queremos comentar la influencia de dos variables relativamente recientes en la valoración geriátrica, como son la Calidad de Vida y los Grupos por la Utilización de Recursos (GUR) o Resource Utilization Groups (RUG). Debemos destacar la influencia en nuestro estudio de estos factores sobre la complejidad desarrollada por los pacientes geriátricos durante su hospitalización. Esta relación también se demuestra en estudios recientes sobre este mismo tema8, 35, 36, 37.
CONCLUSIONES
Existen factores pronósticos de la duración de la estancia y la complejidad hospitalaria en los pacientes geriátricos que requieren ingreso. Estos factores son multicausales y, además, están íntimamente relacionados entre sí e influenciados los unos por los otros. Es necesaria una valoración integral de los pacientes geriátricos, con el fin de detectar de forma temprana los pacientes con riesgo de complejidad asistencial y estancias hospitalarias más prolongadas; esta valoración de los pacientes geriátricos en el momento del ingreso hospitalario deberá incluir cuando menos: la situación funcional, el deterioro cognoscitivo, la gravedad física, la comorbilidad psíquica y, probablemente, otros parámetros como los Grupos según la Utilización de Recursos y la Calidad de Vida.
La valoración de la comorbilidad psíquica deberá acompañarse siempre de una correcta evaluación del estado físico, funcional y social; dado que la sintomatología psíquica de los pacientes geriátricos se encuentra en relación directa con estos otros factores biológicos, funcionales y sociales38.
La detección al ingreso de pacientes geriátricos con riesgo de complejidad nos permitiría actuaciones tempranas sobre estos pacientes, encaminadas a una atención biopsicosocial de cada caso y que, además, podría acompañarse de una reducción del consumo de recursos sanitarios hospitalarios.
BIBLIOGRAFÍA
1. INSALUD. Dirección General de Organización y Planificaciones Sanitarias. Nivel de salud y utilización de recursos. En: Programa de atención a las personas mayores. Madrid. INSALUD. 1999; 35-50.
2. Solano Jaurrieta JJ, Gutiérrez Rodríguez J, Galeano Arboleya R. La hospitalización como fuente de fragilidad en el anciano. Rev Esp Geriatr Gerontol 1997; 33 (1): 45-52.
3. Landefeld CS, Palmer RM, Kressevir DM, Fortinsky RH, Kowald J. A randomized trial of care in a hospital medical unit specially designed to improve the functional outcomes of acutely ill older patients. N Engl J Med 1995; 332: 1338-1344.
4. Hoenig HM, Rubenstein LZ. Hospital-Associated Deconditioning and Dysfunction. J Am Geriatr Soc 1991; 39: 220-222.
5. Ruipérez Cantera I. Calidad en la asistencia a las personas mayores. Rev Esp Geriatr Gerontol 1998; 33 (2): 63-66.
6. Narain P, Rubenstein LZ, Wieland GD, Rosbrook B, Strome LS, Pietruska F, Morley JE. Predictors of inmediate and 6-month outcomes in hospitalized elderly patients. The importance of functional status. J Am Geriatr Soc 1988; 36 (9): 775-783.
7. Incalzi AR, Gemma A, Caparella O. Predicting mortality and length of stay of geriatric patients in an acute care general hospital. J Gerontol 1992; 47: 35-39.
8. Teno JM, Harrell FE Jr, Knaus W, Phillips RS, Wu AW, Connors A Jr, Wenger NS et al. Prediction of survival for older hospitalized patients: the HELP survival model. Hospitalized Elderly Longitudinal Project. J Am Geriatr Soc 2000; 48 (5 suppl): S16-S24.
9. Miralles Basseda R. Selección de pacientes en una unidad geriátrica de media estancia o convalecencia: factores pronósticos. Rev Esp Geriatr Gerontol 2000; 35 (S6): 38-46.
10. Saravay SM, Lavin M. Psychiatric Comorbidity and Lenght of Stay in the General Hospital. A Critical Review of Outcome Studies. Psychosomatics 1994; 35: 233-252.
11. Fulop G, Strain JJ, Fahs MC, Schemeidler J, Snyder S. A prospective study of the impact of psychiatric comorbidity on lenght of hospital stays of elderly medical-surgical inapatients. Psychosomatics 1998; 39 (3): 273-280.
12. Sánchez Ferrín P, González Ortega F, Gómez Enric N, Carbó I, Viñas J. Valoración social en ancianos hospitalizados. Rev Gerontol 1996; 6: 240-244.
13. Bulbena A, Jauregui JV, Zabala MJ. Índice Acumulativo de Enfermedad. Adaptación castellana del Cumulative Illness Rating Scale en población psicogeriátrica. Rev Gerontol 1996; 6: 313-318.
14. Linn BS, Linn MW, Gurel L. Cumulative Illness Rating Scale. J Am Geriatr Soc 1968; 16 (5): 622-626.
15. Katz S, Ford AB, Moskowitz RW, Jackson BA, Jaffe MW. Studies of illness in the aged. The index of ADL: A standarized meassure of biological and psychological function. JAMA. 1963; 185: 914-919.
16. Cruz Jentoft AJ. El índice de Katz. Rev Esp Geriatr Gerontol 1991; 26 (5): 338-348.
17. Carrillo E, García Altés A, Peiró S, Portella E, Mediano C, Fries BE, Martínez F et al. Sistema de clasificación de pacientes en centros de media y larga estancia: los Resource Utilization Groups versión III. Validación en España. Rev Gerontol 1996; 6: 276-284.
18. Fries BE, Cooney LM. Resource Utilization Groups. A Patient Classification System for Long-term Care. Med Care 1985; 23 (2): 110-122.
19. Fries BE, Schneider D, Foley W, Gavazzi M, Burke R, Cornelius E. Refining a case-mix measure for nursing homes: Resource Utilization Groups (RUG-III). Med Care 1994; 32 (7): 668-685.
20. González Montalvo JI, Salgado Alba A. La evolución de la «calidad de vida»: una nueva dimensión de la valoración geriátrica integral. Rev Esp Geriatr Gerontol 1995; 30 (1): 9-15.
21. Lawton MP. The Philadelphia Geriatric Center Morale Scale: A revision. J Gerontol 1975; 30: 85-89.
22. Copeland JRM, Kelleher MJ, Kellet JM. A semi-structured cilinical interview for assessment of diagnosis and mental state in the elderly: The Geriatric Mental State Schedule. Psychol Med. 1976; 6: 439-449.
23. Lobo A, Marcos G, Saz P, De la Cámara C, Día JL, Ventura T, González Torrecillas JL et al. Entrevista ZARADEMP II. Zaragoza. Los Fueros. 1997.
24. Lobo A, Ezquerra J, Gómez Burgada F, Sala JM, Seva A. El «Mini-Examen Cognoscitivo»: un test sencillo, práctico, para detectar alteraciones intelectivas en pacientes médicos. Actas Luso-Españolas de Neurología y Psiquiatría. 1979; 3: 189-202.
25. Lobo A, Saz P, Marcos G, Día JL, De la Cámara C, Ventura T, Morales F, Pascual LF et al. Revalidación y normalización del Mini-Examen Cognoscitivo (primera versión en castellano del Mini-Mental Status Examination) en la población general geriátrica. Med Clin (Barc) 1999; 112: 767-774.
26. Shader RI, Harmatz JS, Salzman C. A New Scale for Clinical Assessment in Geriatric Populations: Sandoz Clinical Assessment-Geriatric (SCAG). J Am Geriatr Soc 1974; 22 (3): 107-113.
27. Venn RD. The Sandoz Clinical Assessment-Geriatric (SCAG) Scale. A General-Purpose Psychogeriatric Rating Scale. Gerontology 1983; 29: 185-198.
28. Sánchez Ferrín P, Viñas Amat J, Quintana Riera S, Gómez Enrich N, Gon-zález Ortega F, Carbó Magaña I. Valoración funcional cognitiva de pacientes geriátricos con la escala de valoración geriátrica Sandoz. Concordancia con el Mini-Examen cognoscitivo. Rev Mult Geronto 1999; 6: 240-244.
29. Selker HP, Beshansky JR, Pauker SG, Kassirer JP. The epidemiology of delays in a teaching hospital. The development and use of a tool that detects unnecessary hospital days. Med Care 1989; 27 (2): 112-129.
30. Levenson JL, Hamer RM, Rossiter LF. Relation of Psychopathology in General Medical Inpatients to Use and Cost of Services. Am J Psychiatry 1990; 147 (11): 1498-1503.
31. Maguire PA, Taylor IC, Stout RW. Elderly patients in acute medical wards: factors predicting lenght of stay in hospital. Br Med J (Clin Res Ed). 1986; 10 (292): 1251-1253.
32. Steiner JF, Kramer AM, Eilertsen TB, Kowalsky JC. Development and Validation of a Clinical Prediction Rule for Prolonged Nursing Home After Hip Fracture. J Am Geriatr Soc 1997; 45: 1510-1514.
33. Koenig HG, George LK, Peterson BL, Piepper CF. Depression in medically ill hospitalized older adults: prevalence, characteristics, and course of symptoms accoding to six diagnostic schemes. Am J Psychiatry 1997; 154: 1376-1383.
34. Wulsin LR, Vaillant GE, Wells VE. A systematic review of the mortality of depression. Psychosom Med 1999; 61: 6-17.
35. Fries BE, Mehr DR, Schneider D, Foley WJ, Burke R. Mental Dysfunction and Resource Use in Nursing Homes. Med Care 1993; 31 (10): 898-920.
36. Pérez Corral F, Abraira V. Autoperception and satisfaction with health: two medical care markers in elderly hospitalized patients. Quality of life as an outcome estimate of clinical practice. J Clin Epidemiol 1995; 48 (8): 1031-1040.
37. Wu AW, Yasui Y, Alzola C, Galanos AN, Tsevat J, Phillips RS, Connors AF et al. Predicting Functional Status Outcomes in Hospitalized Patients Aged 80 Years and Older. J Am Geriatr Soc 2000; 48 (S5): S6-S15.
38. Olivera Pueyo FJ. Comorbilidad Somática en Psiquiatría Geriátrica. Aula Médica Psiquiatría 2003; 2: 39-68.