Informaciones Psiquiátricas - Primer y segundo trimestres 2005. Número 179-180
Utilización de instrumentos estandarizados de detección de depresión en pacientes ancianos atendidos en un área básica de salud
Dr. Jaime Ferrando Nolla
Área Básica de Salud de la Vall de Camprodón. Girona
Premio ex aequo Máster Psicogeriatría promoción 2002-2004
Recepción: 04-04-05 / Aceptación: 12-04-05
INTRODUCCIÓN
Este trabajo se realiza en una unidad asistencial del Área Básica de Salud (ABS) de la Vall de Camprodón, en el ámbito de la asistencia primaria, y en un medio rural de montaña.
En el ámbito de la asistencia primaria, los estudios epidemiológicos1 señalan la existencia de un importante déficit de detección de los trastornos depresivos geriátricos. Se aducen razones inherentes a los condicionantes mútuos2 de la relación médico-paciente geriátrico, a características estructurales y a limitaciones metodológicas del modelo biomédico.
Las consecuencias que se entreven de este hecho derivan de la omisión en la instauración de tratamientos que se consideran efectivos, y que podrían mejorar no sólo las alteraciones depresivas, si no también aspectos relacionados con la comorbilidad, y la calidad de vida.
En las consultas de asistencia primaria la aproximación a la morbilidad psiquiátrica en pacientes geriátricos suele realizarse mediante entrevistas libres, no estructuradas. El uso de instrumentos de detección estandarizados no es habitual. Esta cuestión centra este trabajo y circunscribe el interés inicial en realizarlo: si el déficit de detección de trastornos depresivos geriátricos, de acuerdo con los estudios epidemiológicos, es generalizado, también en la unidad asistencial en que se trabaja debe producirse una situación semejante.
Una de las estrategias que se proponen para intentar reducir el déficit existente es la introducción sistemática en las consultas médicas, de instrumentos de detección estandarizados. Refuerzan estos argumentos estudios que cuantifican la detección de la morbilidad psiquiátrica por el médico de asistencia primaria en la mitad de la que puede ser identificada mediante las pruebas estandarizadas3.
OBJETIVO
Valoración del uso de instrumentos estandarizados de detección de trastornos depresivos en aquellos pacientes geriátricos de la unidad asistencial en los que previamente, mediante entrevistas libres, no estructuradas no habían sido identificados trastornos depresivos.
HIPÓTESIS
El uso sistemático de instrumentos estandarizados en la detección de trastornos depresivos geriátricos en las consultas de asistencia primaria contribuiría a disminuir el déficit existente.
La unidad asistencial —médico, enfermera— objeto de estudio tiene asignados pacientes de tres pueblos de la Vall de Camprodon: el propio pueblo de Camprodon, Vilallonga de Ter y Setcases.
El número de pacientes geriátricos asignados es de 282, el día 8 de enero 2004, fecha de inicio de esta investigación.
Marco de referencia
Estudio Girona sobre «Depresión en una muestra geriátrica Comunitaria» realizado en el año 1998, por la Unidad de Valoración de Memoria y Demencias del Hospital Santa Caterina, Girona4.
Según datos recogidos de este trabajo:
- Se trata de un estudio epidemiológico, de campo, puerta a puerta, con sujetos de 70 o más años, censados en 8 municipios rurales de la provincia de Girona.
- En una primera fase se administró el MEC.
- En una segunda fase se utiliza el CAM- DEX, instrumento estandarizado de evaluación de demencias, pero que también permite diagnósticos, entre otras alteraciones psicopatológicas, de trastornos depresivos.
La prevalencia de depresiones sobre el total de la población estudiada (n 1460) incluyendo pacientes con y sin demencia fue de 9,11% (edad a partir de 70 a).
Material y métodos
La población inicial del estudio es la totalidad de pacientes geriátricos asignada a la unidad asistencial: 282. El estudio se realiza en tres fases:
1ª FASE. En una primera fase se revisan todas las historias clínicas de los pacientes de 65 o más años, adscritos a la unidad asistencial. Se pretende cuantificar la prevalencia de detección existente y al mismo tiempo, localizar aquellos pacientes susceptibles de entrar inicialmente en la segunda fase del estudio: pacientes sin trastorno depresivo identificado.
CRITERIOS DE REVISIÓN
No se establece ninguna limitación temporal. Las historias clínicas se han ido elaborando, paulatinamente, a partir del mes de agosto del año 1993, fecha de constitución del ABS.
La historia clínica está organizada en los siguientes apartados:
M Motivo de consulta, subjetivo, refleja la queja del paciente.
E Exploración, objetivo.
A Orientación diagnóstica que hace el médico.
P Plan de actuación.
Se considera trastorno depresivo detectado aquellos casos en que el motivo de consulta (M) ha sido orientado y registrado en (A) como trastorno depresivo, independientemente de que se haya iniciado o no, tratamiento farmacológico.
2ª FASE. Los pacientes sin trastorno depresivo identificado entran en la segunda fase del estudio. La finalidad de esta fase es aplicar en los pacientes seleccionados una breve prueba de screening de trastornos depresivos y si es el caso, posteriormente administrar una entrevista estructurada. En este momento se establecen limitaciones en la selección de pacientes. Se excluyen aquellos pacientes que son vistos periódicamente sin que medie una queja concreta como motivo de la relación terapéutica:
- Pacientes vistos en domicilio en seguimiento de patologías crónicas o discapacidad funcional.
- Pacientes ingresados en el geriátrico de Camprodon.
También se excluyen:
- Pacientes en fase terminal.
- Pacientes en período de duelo familiar de menos de 6 meses de duración, en cuyo caso la sospecha de depresión se considera que está siempre presente en la relación médico-paciente.
En esta segunda fase, se entrega inicialmente un breve Test de screening a aquellos de los pacientes seleccionados que establecen contacto con la unidad asistencial por cualquier motivo, durante un período de tiempo preestablecido, de 30 días comprendidos entre los meses de marzo-abril, 2004.
Los pacientes se auto administran los cuestionarios.
- El cuestionario que se entrega a los pacientes seleccionados es el test de YESAVAGE de 4 ítems:
| puntuación | |
| ¿Está Ud satisfecho/a con su vida? | SÍ NO 0 1 |
| ¿Siente que su vida está vacía? | SÍ NO 0 1 |
| ¿Tiene miedo de que le vaya a pasar alguna cosa mala? | SÍ NO 0 1 |
| ¿Se siente Ud. feliz la mayor parte del tiempo? | SÍ NO 0 1 |
Una sola respuesta que puntúe positivamente se considera suficiente para proseguir con la entrevista estructurada (3ª fase).
La entrevista que se entrega a los pacientes está constituida por:
- 14 ítems de depresión de la entrevista CAMDEX (nota 1).
Incluyéndose, además:
- Ítems de ansiedad.
- Ítems de alteración de la memoria.
Con la inclusión de estos ítems de ansiedad y alteración de memoria se pretende incidir en dos aspectos que también pueden pasar desapercibidos en las consultas de atención primaria:
- La asociación de trastornos depresivos con problemas de ansiedad.
- Las interrelaciones entre trastornos depresivos y trastornos cognoscitivos en el paciente geriátrico.
Resultados
En la revisión de historias clínicas según los criterios previamente expuestos:
- Pacientes con trastorno depresivo detectado: 25
Este dato corresponde a un 8,86% del total de los pacientes geriátricos asignados.
En la segunda fase, inicialmente, el grupo de pacientes es: 282 - 25 = 257.
Una vez aplicados los criterios de exclusión:
- Pacientes domiciliarios en seguimiento de patologías crónicas o discapacidad funcional: 10.
- Pacientes ingresados en residencia geriátrica de Camprodon: 8.
- Pacientes con enfermedad terminal: 2.
- Pacientes en situación familiar de duelo, menos de 6 meses: 2 (los pacientes de estos grupos con trastorno depresivo detectado ya han sido contabilizados, globalmente en la revisión de las historias clínicas).
Total de pacientes excluidos: 22.
Pacientes, una vez realizadas las exclusiones: 257 - 22 = 235.
En este grupo de pacientes, durante el período de 30 días preestablecido se entregaron 107 tests de Yesavage. Este dato corresponde al 45% del total posible.
3 pacientes se negaron a contestar las preguntas.
De los 107 cuestionarios entregados se retornaron: 81.
VALORACIÓN
- 37 tests puntuaron 0.
- 41 tests puntuaron positivamente.
- 3 tests no pudieron puntuarse por responder con comentarios difíciles de valorar.
- Los 41 tests positivos corresponden al 50,6% del total de tests que fueron devueltos.
- Entrevistas cumplimentadas: 32.
- Nueve entrevistas no fueron retornadas.
CAMDEX
A la totalidad de pacientes que puntuaron positivamente se les remite por correo las preguntas de la entrevista CAMDEX.
El punto de corte validado para la versión en castellano es de 7-8 para 20 ítems4. La disminución del punto de corte aumentaría la sensibilidad y disminuiría la especificidad. En este trabajo, realizado con 14 ítems no puede establecerse punto de corte por no haber referencias validadas.
PUNTUACIONES DE LAS ENTREVISTAS CAMDEX
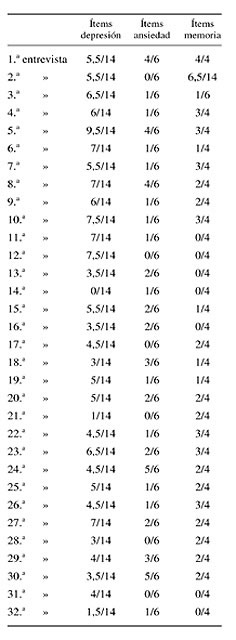
Puntuaciones medias:
- En depresión 4,85.
- En ansiedad 1.65.
- En memoria 1,62.
Con 14 ítems de depresión aplicados, 6 pacientes puntúan 7 o más.
Entre 5-6 puntúan 11 pacientes.
1 paciente puntúa 6,5.
19 pacientes se sitúan por encima de la media, en depresión.
En ansiedad, se sitúan por encima de la media 13 pacientes.
En memoria se sitúan por encima de la media 19 pacientes.
Individualización de aspectos relacionales entre las tres entrevistas.
Tomando como referencia las puntuaciones medias:
- Entrevista 1ª - con puntuación depresiva 5,5 la puntuación en memoria es 4/4.
- Entrevista 5ª - alta puntuación en las tres entrevistas.
- Entrevista 10ª y 23ª - alta puntuación en depresión y en memoria.
- Entrevista 22ª y 26ª - puntúan bajo en depresión y alto en memoria.
- Entrevista 24ª y 30ª - puntúan bajo en depresión y alto en ansiedad.
- Entrevista 8ª - Puntúa alto en depresión y alto en ansiedad.
Otras pormenorizaciones:
- Entrevista 25ª - el paciente de esta entrevista es el único que ante la pregunta nº 11 de depresión: ¿se siente triste, deprimido, desgraciado? responde: la mayoría de las veces. En cambio su puntuación global en depresión no es alta 5/ 14.
- Entrevistas 1ª, 6ª, 25ª responden SÍ al ítem de ansiedad: ha tenido crisis de miedo o ataques de pánico...
NOTA 1
La entrevista original de depresión CAMDEX consta de 20 ítems. En ella, 6 preguntas sólo deben contestarse si el paciente considera que está deprimido. Estas preguntas han sido omitidas por considerarse preguntas de confirmación de diagnóstico y severidad y porque al ser la entrevista autoadministrada, se consideró que este planteamiento generaria problemas en los pacientes que dificultarían su interpretación.
En las preguntas que permiten una gradación en las respuestas se ha modificado la puntuación original. Se ha puntuado: 0 1/ 2 1.
Discusión
El enfoque de este trabajo se ha dirigido a intentar poner de relieve, mediante instrumentos estandarizados, características de los trastornos psicopatológicos geriátricos que permaneciesen ignoradas en las entrevistas libres, no estructuradas. Todas las historias clínicas que se han revisado en la fase inicial han sido elaboradas, durante estos años por el mismo médico que realiza este trabajo, el cual permanece en la misma unidad asistencial, desde la constitución del ABS. Los pacientes sin trastorno depresivo detectado han sido vistos en la consulta, durante estos años, la mayoría en innumerables ocasiones y por diversas quejas.
En asistencia primaria suelen superponerse, conceptualmente detección y diagnóstico. No se elaboran diagnósticos atendiendo a criterios de referencia, CIE o DSM. En general, se intentan detectar síntomas significativos de una patología y a partir de ello se establece el plan de actuación.
Este criterio se mantiene en la valoración de los resultados, pues se pretende reflejar una situación real. No se trata de establecer comparaciones con otros estudios ni de insinuar extrapolaciones.
El test de Yesavage ha detectado que en un 50,6% de los pacientes en que se ha aplicado, un posible trastorno depresivo había sido ignorado.
No se ha establecido punto de corte, diagnóstico en las entrevistas CAMDEX. Tomando como referencia las puntuaciones medias, debería valorarse en qué pacientes cabe la posibilidad de iniciar tratamiento:
- 19 pacientes que puntúan alto en depresión.
- 13 pacientes que puntúan alto en ansiedad.
Según los datos obtenidos la relación entre trastorno afectivo y alteración de la memoria se produce en más ocasiones que la relación depresión ansiedad. Este aspecto no había sido valorado.
La entrevista estructurada detecta 3 pacientes que manifiestan haber padecido ataques de pánico. No se conocía este hecho.
Conclusión
El uso de instrumentos de detección estandarizados, en la unidad asistencial objeto de estudio, ha contribuido a detectar trastornos depresivos ignorados y a aumentar la riqueza de información obtenida.