Informaciones Psiquiátricas - Primer y segundo trimestres 2009. Número 195-196
Estimulación multisensorial (Snoezelen) integrada en la asistencia de la demencia a largo plazo
Julia C. M. van Weert
Amsterdam School of Communications Research (ASCoR), University of Amsterdam, Holanda.
Jozien M. Bensing
NIVEL (Netherlands
Institute for Health Services Research), Utrecht, Holanda.
Department of Health Psychology, Utrecht University, Utrecht, Holanda.
Recepción: 17-03-09 / Aceptación: 27-03-09
Palabras clave
Demencia, efectos, snoezelen, estimulación multisensorial.
RESUMEN
Antecedentes
La estimulación multisensorial o snoezelen es un método que estimula los sentidos mediante la luz, el sonido, el olfato y el tacto. El objetivo de la estimulación multisensorial es ejercer una influencia positiva sobre el bienestar de las personas mayores con demencia, aunque también se emplea para reducir el estrés de los cuidadores. Este estudio se centró en la investigación de la eficacia de la estimulación multi-sensorial en la asistencia de la demencia a largo plazo sobre la conducta de los pacientes dementes de residencias de ancianos y sobre los resultados relacionados con la función de los cuidadores.
Diseño del estudio
Se elaboró un diseño cuasiexperimental de prueba preliminar y posterior en el que se compararon seis plantas psicogeriátricas que implementaron la estimulación multisensorial en la asistencia de 24 horas para la demencia y se incluyeron seis plantas de control que siguieron recibiendo la asistencia habitual. Los análisis se realizaron en el nivel basal y después de 18 meses.
Intervención
Después de la prueba preliminar, el grupo experimental (n 5 65) recibió formación en estimulación multisensorial e inició la implementación de este método en su práctica de asistencia diaria. La formación interna incluyó cuatro sesiones semanales de cuatro horas impartidas por un formador profesional. Tras la formación, los sujetos experimentales (pacientes en residencias de ancianos con demencia de moderada a grave) siguieron un programa individual de estimulación multisensorial de 24 horas basado en los antecedentes familiares y la selección por preferencia de estímulos. Además, se realizaron reajustes organizativos para satisfacer las condiciones de asistencia mediante estimulación multisensorial enfocada a los residentes.
Mediciones
Se analizaron un total de 250 grabaciones de vídeo de cuidados matinales para identificar la presencia de problemas de conducta de los residentes. Además, la observación en las plantas se realizó utilizando escalas de evaluación de la conducta válidas y fiables, especiales para psicogeriatría. Los auxiliares de enfermería respondieron cuestionarios (n 5 238) sobre los resultados relacionados con el trabajo.
Resultados
Los residentes que recibieron asistencia con estimulación multisensorial experimentaron un efecto significativamente positivo del tratamiento sobre la conducta apática, la depresión, la pérdida del decoro, la conducta rebelde y la agresividad. Durante los cuidados matinales, mostraron cambios significativos y positivos en el bienestar y la conducta adaptativa.
Respecto a los resultados relacionados con el trabajo, se observó un efecto significativo para el grupo experimental en relación a la presión temporal, la satisfacción con el trabajo, los problemas percibidos, las reacciones al estrés y el desgaste emocional de los auxiliares de enfermería.
Conclusiones
Los resultados indicaron que la implementación de la estimulación multisensorial ha supuesto una mejora en la asistencia psicogeriátrica tanto para los residentes como para los cuidadores.
INTRODUCCIÓN
La demencia es una enfermedad muy frecuente. A nivel mundial, 24,3 millones de personas sufren demencia y se estima que cada año hay 4,6 millones de casos nuevos (Ferri et al., 2005). Las características básicas de la demencia son déficits cognitivos múltiples que incluyen el deterioro de la memoria y como mínimo uno de los trastornos siguientes: afasia, apraxia, agnosia o trastorno de las funciones ejecutivas (la capacidad de pensar de forma abstracta y planificar, iniciar, secuenciar, controlar y detener la conducta compleja). A menudo la demencia presenta trastornos de conducta y psicológicos, es decir «signos y síntomas de alteración de la percepción, pensamiento, concentración, humor o conducta que experimentan con frecuencia los pacientes con demencia» (American Psychiatric Association, 1997). Estos trastornos pueden ser muy problemáticos para los pacientes y los cuidadores. Zuidema et al. (2007) investigaron recientemente la prevalencia de 12 síntomas neuropsiquiátricos en 1.322 pacientes con demencia de residencias de ancianos holandesas: delirios, alucinaciones, agitación, depresión, ansiedad, euforia/exaltación, apatía/indiferencia, desinhibición, irritabilidad, conducta motora anormal, alteraciones nocturnas y cambios de apetito/alimentación. Descubrieron que más del 80 % de estos pacientes sufrían como mínimo un síntoma clínicamente significativo. La agitación/agresividad, apatía e irritabilidad fueron las conductas más frecuentes observadas, con prevalencias del 30 %-35 %. (Zuidema et al., 2007).
La pérdida funcional y mental, en comparación con los trastornos psicológicos y de conducta, obliga a muchas personas mayores con demencia a ingresar en residencias de ancianos. Una residencia de ancianos es una entidad que proporciona asistencia de enfermería 24 horas al día, ayuda en las actividades de la vida diaria y asistencia personal, psicosocial, movilidad y asistencia paramédica, como fisioterapia y terapia ocupacional, además de proporcionar alojamiento y comida. Normalmente las residencias de ancianos proporcionan unos cuidados que pueden definirse como «el nivel más intenso de asistencia» (Ribbe et al., 1997). La calidad de vida de los residentes con demencia de las residencias de ancianos depende mayoritariamente de la medida en que la asistencia de los enfermeros cubre las necesidades de los residentes. Kitwood desarrolló un marco para la asistencia de enfermería psicogeriátrica: el marco dialéctico (Kitwood, 1996). La tesis central de este marco es que el proceso de la demencia surge de una interacción entre el deterioro neurológico y los procesos psicosociales (p. ej., la interacción entre los cuidadores y las personas mayores dementes). Según el marco dialéctico, los cuidadores que prestan asistencia psicogeriátrica pueden ejercer una gran influencia positiva sobre el humor y la conducta de los pacientes de la residencia de ancianos. Las necesidades individuales de la persona con demencia pueden satisfacerse mediante la aplicación de asistencia personalizada. Después de proporcionar asistencia personalizada, mejora la calidad de los cuidados de personas con demencia, cosa que incrementa la calidad de vida de los residentes (Kitwood, 1996).
Estimulación multisensorial o snoezelen
En las últimas décadas se han desarrollado varios tratamientos psicosociales para la asistencia de la demencia (American Psychiatric Association, 1997). Uno de los métodos que está ganando popularidad como posible intervención en plantas psicogeriátricas es la estimulación multisensorial (EMS) o snoezelen, que según parece se ajusta al marco dialéctico. Se desarrolló en Holanda, aunque se extendió rápidamente por toda Europa, sobre todo por el Reino Unido, en los años 80 y 90 (Chitsey et al., 2002). La estimulación multisensorial puede definirse co-mo un método que estimula de forma activa los sentidos del oído, tacto, vista y olfato en un entorno agradable y orientado al residente (Kok et al., 2000). Está pensado para proporcionar estimulación sensorial individualizada y agradable sin necesidad de recurrir a mayores procesos cognitivos, como la memoria o el aprendizaje, para lograr o mantener un estado de bienestar. Tradicionalmente, la estimulación multisensorial se realizaba en una sala especial con una serie de equipos que ofrecían diferentes estimulaciones para todos los canales sensoriales (p. ej., camas vibradoras, muebles cómodos y mullidos, vapor aromatizado, focos, espejos y música), con el objetivo de estimular y relajar (Noorden, 1999; Lancioni et al., 2002). En este estudio, la estimulación multisensorial se amplió a la asistencia diaria de 24 horas. Los cuidadores aprendieron a incorporar las circunstancias personales de los residentes como el estilo de vida, las preferencias, los deseos y la diversidad cultural en el programa de asistencia de 24 horas (Noorden, 1999).
De acuerdo con la metodología de la estimulación multisensorial, en la asistencia diaria de 24 horas los cuidadores averiguan el estímulo que gusta más al residente conversando con los miembros de su familia («anamnesis») y a través de observaciones sistemáticas (selección por preferencia de estímulos). A continuación, la información se incluye en el plan de asistencia de los residentes (Plan de asistencia de estimulación multisensorial). Además, los cuidadores también aprenden a adaptar sus actitudes y habilidades prácticas para integrar los estímulos multisensoriales en su práctica diaria. El objetivo principal de la estimulación multisensorial integrada en la asistencia diaria de 24 horas es, de acuerdo con el concepto de orientación hacia el paciente, la asimilación de las necesidades, preferencias y deseos reales de los residentes por parte de los cuidadores (Bensing, 2000). La estimulación multisensorial pretende reducir las conductas inadaptadas, incrementar las conductas positivas y mejorar el humor de los residentes. Los investigadores describen los beneficios terapéuticos de la es-timulación multisensorial en términos de relajación, cambio de conducta o mejora de la calidad de vida (Chitsey et al., 2002; Lancioni et al., 2002).
Por otro lado, la estimulación multisensorial se emplea en la asistencia de la demencia para fomentar una relación a través de los cuidados y reducir el estrés del cuidador, hechos que ejercería un efecto positivo en la calidad de vida en el trabajo de los cuidadores (McKenzie, 1995; Savage, 1996; Chung, 2002). Los aspectos como el volumen de trabajo, el estrés, la satisfacción y el desgaste están relacionados con el concepto calidad de vida en el trabajo, que ha adquirido cada vez más importancia en la investigación de servicios sanitarios (Beukema, 1987; Jansen et al., 1996; Bourbonnais, 1998; Kruijver et al., 2001; Arts et al., 1999; 2001). Beukema (1987) define la calidad de vida en el trabajo como «el grado en el que los empleados pueden configurar sus tareas de forma activa, de acuerdo con sus opciones, intereses y necesidades». Se presupone que la calidad de vida en el trabajo está influida por factores psicológicos como la satisfacción, las reacciones ante el estrés y el desgaste en el trabajo. En este estudio se presta atención a la relación entre la intervención (estimulación multisensorial) y los resultados psicológicos del trabajo.
Hasta ahora se han obtenido pocos indicios de la eficacia de la estimulación multisensorial. En la última década se han llevado a cabo varios estudios para evaluar el efecto de las sesiones de estimulación multisensorial, en una sala especial, sobre la conducta del residente y su actuación y capacidad adaptativa durante y después de las sesiones de estimulación multisensorial. Aunque en la mayoría de estos estudios se notificaron efectos positivos durante las sesiones, en casi ninguno se siguió una metodología convincente; por ejemplo, no se incluyeron comparaciones entre los grupos de tratamiento y el grupo control, esenciales para demostrar que la estimulación multisensorial previene el deterioro (Lancioni, 2002). En estudios anteriores controlados se obtuvieron resultados positivos inmediatos que revelaron una reducción de las conductas inadaptadas y la estimulación de conductas positivas, como la disminución de problemas conductuales (p. ej., apatía, agitación nerviosa) durante las sesiones de estimulación multisensorial, en comparación con las sesiones de control (Kragt et al, 1997; Holtkamp et al., 1997; Verkaik et al., 2005) y conductas más sensibles al entorno inmediatamente después de las sesiones (Baker et al., 1997). En los estudios no controlados también se notificaron pocos efectos a largo plazo, también inconsistentes, de la estimulación multisensorial (Lancioni et al., 2002). No obstante, las diferencias en los análisis de los resultados son demasiadas como para poder determinar indicios científicos sólidos de la estimulación multisensorial sobre otros resultados. Además, no se conocen de forma inequívoca los efectos posteriores y a largo plazo de esta técnica.
Hasta el momento no existen casi indicios de los beneficios que se espera que produzca la estimulación multisensorial en el personal. La mayoría de los estudios disponibles sólo investigaron sus efectos sobre el humor y la conducta de los pacientes con demencia, por lo que no se dispone de ECA que estudien la eficacia de la estimulación multisensorial sobre la calidad de vida en el trabajo. Hence, Lancioni et al. (2002) recomiendan determinar la influencia de los programas multisensoriales (snoezelen) sobre la calidad de vida en el trabajo del personal implicado en tales métodos.
Objetivos del estudio
Aunque una revisión bibliográfica concluye que hay indicios científicos de que la estimulación multisensorial llevada a cabo en una sala especial reduce la apatía en las personas con demencia en últimas fases (Verkaik et al., 2005), no pudieron establecerse efectos generales de la estimulación multisensorial sobre la conducta y el humor de las personas mayores con demencia. La falta de efectos posteriores y a largo plazo indica que debería implementarse un programa actual y continuo (Chung, 2002). Además, la asistencia de pacientes dementes en residencias de ancianos requiere intervenciones que puedan implementar fácilmente cuidadores menos expertos que estén en contacto con ellos diariamente (Sambandham, 1995). Así, se llevó a cabo un estudio de intervención que se centró en la implementación de un método de estimulación multisensorial integrado en la asistencia diaria de 24 horas, realizado por auxiliares de enfermería certificados.
En Holanda no se suele tratar o no se trata la estimulación multisensorial durante la formación profesional básica de los auxiliares de enfermería. El centro de formación del Osiragroep de Ámsterdam, especializado en estimulación multisensorial, ha creado un curso de cuatro días sobre estimulación multisensorial para cuidadores, al que pueden asistir los trabajadores como complemento a su título de formación básica. Para implementar la estimulación multisensorial en la asistencia psicogeriátrica con buenos resultados es importante centrarse en el individuo, por lo que la formación de estimulación multisensorial para cuidadores da mucha importancia a la asistencia personalizada u orientada al residente además de la aplicación de la estimulación multisensorial.
El primer objetivo del estudio de intervención fue investigar si la estimulación multisensorial, llevada a cabo por auxiliares de enfermería certificados e integrada en la asistencia diaria de 24 horas, inducía a un cambio positivo del humor y de la conducta de los pacientes de residencias de ancianos con demencia, en comparación con los residentes que recibían la asistencia habitual, es decir, sin estimulación multisensorial. En concreto se lanzó la hipótesis de que la intervención podría dar lugar a cambios positivos y medibles en:
-
Bienestar: más felicidad/satisfacción, más disfrute, mejor humor.
-
Conducta de adaptación: más atento y sensible al entorno, con más iniciativas y mejor relación con el cuidador.
-
Conducta inadaptada: menos conductas antisociales, conducta apática, pérdida del decoro, pérdida de la conciencia, conducta rebelde, conducta agitada, conducta desorientada, ansiedad, agresividad, nerviosismo y depresión.
El segundo objetivo fue descubrir si la implementación de la estimulación multisensorial ejercía un efecto positivo sobre la calidad de vida en el trabajo de los auxiliares de enfermería certificados que aplicaban dicho método en comparación con los auxiliares de enfermería certificados que realizaban la práctica asistencial habitual. En concreto se lanzó la hipótesis de que la intervención podría dar lugar a cambios positivos y medibles en:
-
Resultados psicológicos de los auxiliares de enfermería certificados: reacciones ante el estrés, satisfacción con el trabajo y desgaste.
MÉTODOS
Diseño del estudio
Se aplicó un diseño cuasiexperimental de prueba preliminar y posterior. El estudio se llevó a cabo en doce plantas psicogeriátricas de seis residencias de ancianos de Holanda. Las seis plantas experimentales recibieron formación en estimulación multisensorial para que los cuidadores la implementasen en la asistencia de 24 horas. En las seis plantas control se siguió aplicando la asistencia habitual. La aleatorización se realizó a nivel de planta con una persona independiente que extrajo los nombres de los pacientes de forma aleatoria de un recipiente sellado. Las unidades de enfermería se aleatorizaron dentro de cada residencia de ancianos (cada residencia contaba con una planta experimental y una de control) en lugar de aleatorizarse juntas para todas las residencias. La planta que recibía la asignación para el grupo control tenía que interrumpir la formación en estimulación multisensorial o la implementación de sus elementos en el modelo de asistencia durante el periodo del estudio.
La selección de residentes que cumplían los criterios de inclusión (demencia de moderada a grave según los criterios DSM-III-R [American Psychiatric Association, 1994]; dependencia de la asistencia sanitaria de moderada a grave; ausencia de diagnóstico psiquiátrico adicional; oído y vista totalmente o parcialmente sanos; y no encamado) se realizó con la ayuda del enfermero jefe y seguido de un procedimiento de consentimiento informado, en el que el tutor legal dio su consentimiento informado por escrito. Para adecuarse a los abandonos que ocurriesen durante el periodo de estudio, principalmente por causa de muerte, se incluyó una segunda cohorte de sujetos para sustituir los abandonos de la primera cohorte de residentes. Las plantas experimentales se formaron para aplicar la estimulación multisensorial con todos los (nuevos) residentes que cumpliesen los criterios de inclusión. De ese modo, los abandonos podían sustituirse durante el periodo del estudio. Tres meses antes de la prueba posterior se llevó a cabo un nuevo procedimiento de consentimiento informado para obtener el consentimiento de los tutores legales de los nuevos residentes aptos.
Las bajas de auxiliares de enfermería certificados (p. ej., por cambio de trabajo) también se gestionaron sustituyéndolos por nuevos auxiliares. Los nuevos auxiliares de enfermería certificados recibieron formación sobre el trabajo por parte del enfermero jefe o el coordinador de la estimulación sensorial y asistieron a las reuniones de seguimiento para poder aplicar el método de estimulación multisensorial. Además, también recibieron formación sobre cómo adaptar la asistencia a las normas de los planes (de asistencia) de estimulación multisensorial de los residentes.
La prueba posterior se planificó para 18 meses después de la prueba preliminar. Esta vez era necesario cambiar de la asistencia orientada al trabajo a la asistencia orientada al residente y realizar cambios a nivel de la organización. Para los cuidadores, la implementación de la estimulación multisensorial en la asistencia de 24 horas requirió varias intervenciones para mejorar el conocimiento, la capacidad y los hábitos. Las intervenciones a nivel de organización fueron necesarias para garantizar cambios constantes en la asistencia e incluyeron, por ejemplo, la adaptación de procedimientos y actividades (p. ej., desayunos con comida que tuviese buen olor), inversión en material para la estimulación multisensorial o cambios en el programa diario (p. ej., dejar de despertar a los residentes que prefiriesen dormir hasta tarde, no obligarles a acabar la asistencia matinal antes de la pausa para el café) (Van Weert et al., 2004).
Curso de estimulación multisensorial para cuidadores
La intervención ofrecida a las seis plantas experimentales consistió en los elementos siguientes: formación, grupo de estudio, periodo de observación, tres reuniones de seguimiento y dos reuniones generales. El objetivo de las reuniones de supervisión era apoyar la implementación de la estimulación multisensorial en la asistencia diaria (reuniones de seguimiento) y a nivel de organización (reuniones de supervisión).
En total 80 cuidadores (incluidos 59 auxiliares de enfermería certificados y 6 enfermeros jefe) recibieron formación en estimulación multisensorial por parte de un formador profesional certificado y experimentado del centro de formación especializado del OsiraGroup. La formación interna consistió en cuatro sesiones semanales de cuatro horas y tareas. Las sesiones de formación en estimulación multisensorial para cuidadores se evaluaron mediante un cuestionario. Los alumnos encontraron la formación informativa, aplicable, práctica e interesante. En su opinión, la formación se ajustó a su experiencia y situación laboral. La mayoría de ellos se sintieron lo bastante dotados para implementar el nuevo modelo de asistencia a la práctica y planeaban aplicar lo que habían aprendido. Como término medio, la evaluación global de la formación, puntuada de 0 a 10, fue 8,4 (Van Weert et al., 2004).
Mediciones
Medición de la conducta de los residentes
La eficacia de la estimulación multisensorial sobre la conducta y el humor de los pacientes de las residencias de ancianos se estudió de dos formas. En primer lugar, a través de observaciones en las plantas utilizando escalas de observación existentes, válidas y fiables e investigando varios patrones de conducta de personas mayores con demencia, como agitación, agresividad, depresión, apatía y ansiedad. En segundo lugar, analizando grabaciones de vídeo a través de escalas de observación sobre la conducta y el humor de los residentes con demencia.
conducta de los residentes con demencia en el entorno de la planta
Para analizar la conducta de los residentes en la planta, se utilizaron los análisis siguientes:
-
Escala holandesa de observación de la conducta de pacientes psicogeriátricos ingresados.
-
Inventario de agitación de Cohen-Mansfield.
-
Escala de Cornell para la depresión en la demencia.
Los análisis se llevaron a cabo en la planta por parte del auxiliar de enfermería certificado correspondiente durante las dos semanas previas a la administración de las escalas.
Escala holandesa de observación de la conducta de pacientes psicogeriátricos ingresados
Para analizar la conducta de los residentes se utilizaron partes de la escala holandesa de observación de la conducta de pacientes psicogeriátricos ingresados (BIP). La BIP es una amplia escala de observación de la conducta psicogeriátrica para personas psicogeriátricas internadas. Contiene 82 elementos de cuatro puntos divididos en 14 subescalas independientes (Verstraten y Van Eekelen, 1987; Verstraten, 1988), ocho de las cuales se seleccionaron como medida de los resultados de: conducta antisocial, conducta apática, conciencia distorsionada, pérdida del decoro, conducta ansiosa, conducta rebelde, conducta agitada y conducta desorientada. La validez y fiabilidad de la BIP van de adecuada a buena. Verstraten (1988) notificó valores alfa de Cronbach situados entre 0,61 y 0,90 para las 14 subescalas y una fiabilidad media entre calificadores de 0,74 (intervalo de 0,53 a 0,90). Para medir la fiabilidad del instrumento, se calcularon los valores alfa de Cronbach de nuestros datos. La coherencia interna de las subescalas en nuestros datos fue de suficiente a buena para la conducta antisocial (a = 0,85; 8 elementos), conducta apática (a = 0,73; 6 elementos), conciencia distorsionada (a = 0,88; 7 elementos), pérdida del decoro (a = 0,70; 5 elementos), conducta ansiosa (a = 0,81; 6 elementos), conducta rebelde (a = 0,60; 5 elementos) y conducta agitada (a = 0,62; 5 elementos), aunque demasiado baja para la conducta desorientada (a = 0,47; 5 elementos). Por lo tanto, la conducta desorientada se excluyó del análisis.
Inventario de agitación de Cohen-Mansfield
Los auxiliares de enfermería certificados aplicaron el inventario de agitación de Cohen-Mansfield (versión holandesa) (CMAI-D) para analizar la agitación (Cohen-Mansfield et al., 1989; Cohen-Mansfield, 1991; De Jonghe and Kat, 1996; Miller et al., 1995; Schrijnemaekers et al., 2002). El CMAI es un cuestionario de evaluación para los cuidadores que consiste en 29 conductas de agitación, cada una de ellas evaluada sobre una escala de frecuencia de siete puntos, que va desde «nunca» hasta «varias veces en una hora». La escala incluye tres síndromes de agitación: conducta agresiva (CA), conducta físicamente no agresiva (CFNA) y conducta verbal agitada (CVA) (Cohen-Mansfield et al., 1989). Nuestros datos mostraron un valor alfa de Cronbach global de 0,81: a = 0,82 en la subescala de CA (10 elementos), a = 0,77 en CFNA (6 elementos) y a = 0,71 en CVA (5 elementos).
Escala de Cornell para la depresión en la demencia
Los síntomas depresivos se midieron con la escala de Cornell para la depresión en demencia (versión holandesa) (CSDD-D), especialmente diseñada para evaluar la depresión en pacientes con demencia (Alexopoulos et al., 1988; Droës, 1996). Cada uno de los 15 elementos se calificó sobre una escala como «ausente», «leve», «grave» o «imposible de evaluar». La escala tiene una alta fiabilidad entre calificadores (kappa ponderado = 0,67) y coherencia interna (valor V de Cronbach = 0,84) (Alexopoulos et al., 1988). El valor alfa de Cronbach de nuestros datos fue 0,75.
evaluación por vídeo de la conducta durante la asistencia matinal
Dos observadores independientes evaluaron los vídeos de los residentes grabados durante la asistencia matinal. Se siguieron las directrices originales para reducir la reactividad e inclinación del observador (Baker and Dowling, 1995). La asistencia matinal grabada en vídeo duraba de media 20,3 minutos.
INTERACT
Las grabaciones de vídeo se observaron utilizando el dispositivo de análisis INTERACT, especialmente diseñado pa-ra evaluar los efectos de la estimulación multisensorial sobre las personas mayores con demencia (Baker et al., 1997; 2001; Baker and Dowling, 1995; Van Diepen et al., 2002). La escala incluye 22 elementos sobre el humor (cuatro elementos), el habla (cinco), relacionados con otras personas (cuatro), relacionados con el entorno (cuatro), necesidad de incitación (uno) y nivel de estimulación (cuatro), utilizando una escala de Likert de cinco puntos, con un rango desde «en absoluto» hasta «casi siempre», para reflejar la conducta durante la asistencia matinal. Se identificaron las conductas positivas y negativas de las personas mayores con demencia. INTERACT se amplió a ocho elementos específicos del estudio basándose en el formulario de observación del centro de formación del Osiragroep y en la bibliografía (Kok et al., 2000; Lawton, 1997; Lawton et al., 2000); se añadieron dos elementos relacionados con el ámbito de la persona y seis en el ámbito del nivel de estimulación. Se excluyeron seis elementos de INTERACT del análisis por poca fiabilidad entre los observadores (r de Pearson ,0,60).
Fiabilidad de las observaciones de vídeo
Se calculó la fiabilidad entre calificadores sobre los análisis de observación en 25 de 250 grabaciones de vídeo (10 %). La fiabilidad entre calificadores (r de Pearson media) de los 24 elementos de INTERACT seleccionados fue 0,83 (intervalo: 0,68-0,99).
Calidad de vida en el trabajo de los auxiliares de enfermería certificados
Se estudió la eficacia de la estimulación multisensorial sobre la calidad de vida en el trabajo de los auxiliares de enfermería certificados utilizando las escalas de análisis existentes siguientes:
-
Cuestionario de salud general.
-
Escala de Maastricht de satisfacción con el trabajo en el ámbito sanitario.
-
Inventario de desgaste laboral de Maslach.
Cuestionario de salud general
Se utilizó la versión corta del cuestionario de salud general (GHQ-12) para ana-lizar el estrés percibido en los auxiliares de enfermería certificados en un intervalo de 0 a 12 (Koeter and Ormel, 1987; Ormel et al. 1989a; Ormel et al., 1989b). Las evaluaciones correspondían a las semanas previas a la administración de la escala. Cada uno de los doce elementos se calificó dentro de una de las cuatro categorías de respuesta: «ausente» (0 puntos), «como siempre» (0 puntos), «más de lo habitual» (1 punto) o «mucho más de lo habitual» (1 punto). El valor alfa de Cronbach de nuestros datos fue 0,81.
Escala de Maastricht de satisfacción con el trabajo en el ámbito sanitario
La satisfacción con el trabajo de los auxiliares de enfermería certificados se analizó con la escala de Maastricht de satisfacción con el trabajo en el ámbito sanitario (MAS-GZ) (Landeweerd et al., 1996a; 1996b). La MAS-GZ está formada por siete subescalas de tres elementos, cada una de las cuales debe evaluarse sobre una escala de cinco puntos. Para este estudio se seleccionaron cuatro subescalas: satisfacción con la calidad de la asistencia (a = 0,76), satisfacción con las oportunidades de autorrealización y crecimiento (a = 0,66), satisfacción con el contacto con otros trabajadores (a = 0,78) y satisfacción con el contacto con los residentes (a = 0,77).
Inventario de desgaste laboral de Maslach
Para evaluar el desgaste laboral se utilizó la versión holandesa del inventario de desgaste laboral de Maslach (MBI-NL) (Schaufeli et al., 1993; Schaufeli and Van Dierendonck, 1994; 1995; 2000), especialmente desarrollado para analizar este aspecto en el sector de los servicios sociales. El MBI-NL está formado por tres subescalas con un total de 20 elementos: desgaste emocional (a 5 0,86; ocho elementos), despersonalización (a 5 0,54; cinco elementos) y realización personal (a 5 0,84; siete elementos). Debido al bajo valor a de Cronbach de la subescala de despersonalización, que sostiene los hallazgos anteriores sobre la coherencia interna de esta subescala, se excluyó la subescala del análisis (Schaufeli et al., 1993; 1994; Jansen et al., 1996; Arts et al., 2001).
Análisis
Cuando se sustituyó a los que abandonaron por nuevos residentes o auxiliares de enfermería certificados, para analizar los datos se utilizó el análisis de varios niveles a través del programa informático MLwiN. Se optó por un modelo mixto de análisis de varios niveles para los análisis repetidos, que incluye todos los datos disponibles de una forma adecuada: las muestras emparejadas de los participantes (prueba preliminar y posterior) y los datos independientes de la prueba preliminar o posterior de los que no completaron el estudio (incluidos en la prueba preliminar o posterior). Se controlaron las mediciones correlacionadas de los que completaron el estudio elaborando la covarianza entre las mediciones preliminar y posterior a nivel de residente o de auxiliar de enfermería certificado. Para comparar la tasa de cambio en ambos grupos, se evaluaron las diferencias medias entre la prueba preliminar y la posterior del grupo experimental frente a las del grupo control. Se seleccionaron covariables relevantes para un análisis ajustado para corregir diferencias en las características de los antecedentes y las condiciones de los residentes o auxiliares de enfermería certificados.
RESULTADOS
Efectos de la estimulación multisensorial sobre el humor y la conducta de los pacientes con demencia de residencias de ancianos
La población en investigación de residentes con demencia de residencias de ancianos que participaron en el estudio fue de 125 en la prueba preliminar (62 en el grupo experimental y 63 en el grupo control) y de 128 en la prueba posterior (66 en el grupo experimental y 62 en el grupo control). Debido a la negativa de algunos residentes, sólo pudieron grabarse 124 vídeos (de 125) en la prueba preliminar y 126 (de 128) en la prueba posterior. Un total de 66 residentes no se sometieron al seguimiento y 69 se incluyeron más adelante. El grupo experimental y el grupo control eran comparables en gran medida en el nivel basal. La mayoría de residentes incluidos fueron mujeres (79,0 % en el grupo experimental y 82,5 % en el grupo control) con una media de edad de 84,0 años en el grupo experimental y 82,6 en el grupo control. El promedio de años de demencia fue de 5,6 (grupo experimental) frente a 6,1 (grupo control) años, principalmente por enfermedad de Alzheimer (56,5 % frente a 54,0 %).
Los resultados mostraron un efecto significativo del tratamiento para el grupo experimental en relación a la conducta apática (p < 0,05), pérdida del decoro (p < 0,05), desgaste emocional de conducta rebelde (p < 0,05), conducta agresiva (p < 0,05) y conducta depresiva (p < 0,05), según la evaluación de la planta (consulte la figura 1). Estas observaciones permitieron ahondar en la conducta global (generalizada) de los residentes durante las últimas dos semanas. No hubo efectos significativos del tratamiento sobre la conducta antisocial, la conciencia distorsionada, la conducta ansiosa, la conducta agitada, la conducta físicamente no agresiva y la conducta verbal agitada.
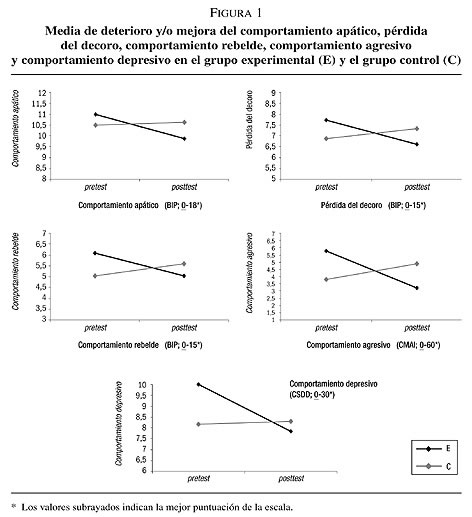
De acuerdo con la evaluación de observadores independientes de la asistencia matinal grabada en vídeo, los residentes que recibieron estimulación multisensorial mostraron cambios significativos entre la prueba preliminar y la prueba posterior en el bienestar y la conducta de adaptación. En comparación con el grupo control, que recibió la asistencia habitual, se detectó un efecto del tratamiento para el grupo experimental relativo al humor (p < 0,01), felicidad y satisfacción (p < 0,001), disfrute (p < 0,01), buena relación con los auxiliares de enfermería certificados (p < 0,05), reacción al habla (p < 0,001) y habla con frases de longitud normal (p < 0,05). Los residentes del grupo experimental también mostraron un nivel menor de tristeza y lloros (p < 0,001), conducta inactiva y aburrimiento (p < 0,01), negatividad (p < 0,01) y desgana (p < 0,05).
Los resultados se describen más detalladamente en Van Weert et al. (2005a).
Efectos de la estimulación multisensorial sobre la calidad de vida en el trabajo de los auxiliares de enfermería certificados
La población de cuidadores del estudio fue de 117 auxiliares de enfermería certificados en la prueba preliminar (57 en el grupo experimental y 60 en el grupo control) y de 121 en la prueba posterior (60 en el grupo experimental y 61 en el grupo control). Se grabó en vídeo dos veces a doce auxiliares de enfermería certificados (siete en la prueba preliminar y cinco en la posterior), ya que había más residentes que auxiliares. Un total de 37 auxiliares no se sometieron al seguimiento y 41 se incluyeron más adelante. El grupo experimental y el grupo control eran comparables en gran medida en relación a las características de los antecedentes. En el nivel basal, la mayoría eran mujeres (92,2 % en el grupo experimental y 92,3 % en el grupo control) con una media de edad de 36,6 años en el grupo experimental y 33,2 en el grupo control. El promedio de años de trabajo en la planta fue de 3,6 (grupo experimental) frente a 3,4 (grupo control) y la media de la experiencia psicogeriátrica fue de 7,8 años (grupo experimental) frente a 7,4 (grupo control).
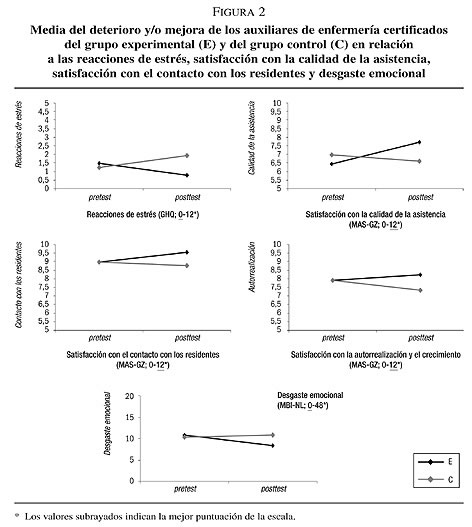
Los resultados mostraron un efecto del tratamiento significativo para el grupo experimental en relación a las reacciones ante el estrés (p < 0,01), satisfacción con la calidad de la asistencia (p < 0,001), satisfacción con el contacto con los residentes (p < 0,01), satisfacción con el crecimiento en el trabajo (autorrealización) (p < 0,01) y desgaste emocional (p < 0,05). Estas (sub)escalas mostraron cambios significativos entre la prueba preliminar y la posterior en el grupo experimental en comparación con el grupo control (consulte la figura 2). No hubo ningún efecto significativo del tratamiento sobre la satisfacción con el contacto con el resto de trabajadores y la realización personal. Encontrará más detalles de los resultados en Van Weert et al. (2005b).
CONCLUSIÓN
Los resultados del estudio respaldan la eficacia de la estimulación multisensorial sobre el comportamiento y el humor de los pacientes con demencia de residencias de ancianos, así como en la calidad de vida en el trabajo de los auxiliares de enfermería certificados encargados de la asistencia en demencia. Para investigar los efectos de la estimulación multisensorial sobre los resultados de los pacientes, se evaluaron la conducta y el humor a través de (a) observaciones de las plantas y (b) grabaciones de vídeo de la asistencia matinal. Tras la implementación de la estimulación multisensorial en la asistencia diaria de 24 horas de las plantas experimentales, los residentes con demencia que recibieron estimulación multisensorial experimentaron un efecto significativo del tratamiento sobre la conducta apática, depresión, pérdida del decoro, conducta rebelde y agresividad. Durante los cuidados matinales, mostraron cambios significativos y positivos en el bienestar y la conducta adaptativa. La conclusión puede ser que la estimulación multisensorial parece influir positivamente en el deterioro de la conducta perturbadora y de introversión y en la mejora del humor y la felicidad. Además, el análisis del cuestionario sobre los resultados relacionados con el trabajo demostró que los auxiliares de enfermería certificados perciben la influencia positiva de la estimulación multisensorial sobre estas conductas y encuentran menos problemas para manejarlas en la prueba posterior. Los auxiliares del grupo experimental mostraron niveles más altos de satisfacción en relación con la calidad de la asistencia, el contacto con los residentes y satisfacción con el desarrollo personal. También se detectaron niveles más bajos de desgaste emocional y reacciones de estrés.
Aunque se requieren más investigaciones para basarse en hallazgos, los resultados actuales son importantes, ya que ofrecen nuevos conocimientos sobre cómo manejar trastornos psicológicos y conductuales en el cuidado de pacientes con demencia. Los problemas conductuales que aparecen a menudo con la demencia tienen un efecto (extremadamente fuerte) sobre la calidad de vida de los pacientes en residencias de ancianos y sus cuidadores. Incluso las mejoras más modestas de los trastornos conductuales pueden mejorar notablemente su calidad de vida (Schrijnemaekers, 2002). Tradicionalmente, la asistencia en residencias de ancianos se centraba principalmente en la higiene y la buena alimentación (De Lange, 2004).
En la última década del siglo xx surgió la crítica al método convencional para tratar la demencia, centrado en las tareas. Como no hay soluciones farmacológicas para la demencia, en los últimos años se han desarrollado rápidamente intervenciones psicológicas y no farmacológicas. Se han elaborado nuevas ideas sobre cómo los cuidadores deben tratar a los pacientes con demencia para ofrecerles más bienestar. Estas ideas se basan en su mayoría en los principios de asistencia «centrada en la persona» (Kitwood, 1996; 1997; 1998). La filosofía subyacente de la estimulación multisensorial está en la línea con estos desarrollos. Muchos cuidadores expresan su entusiasmo por los métodos psicosociales recientemente desarrollados (Schrijnemaekers, 2002). Sin embargo, no existen apenas indicios científicos sobre estos métodos: validación, recuerdo, cuidado amable o la estimulación multisensorial. Es posible que esto haga que los directores de residencias de ancianos no inviertan en la implementación de nuevos modelos de asistencia. Una manera de dar su apoyo a organizaciones y enfermeros que se enfrentan a menudo con conductas difíciles es a través del desarrollo de directrices basadas en la evidencia. Este estudio contribuye al desarrollo de dichas directrices para la asistencia diaria en demencia y por lo tanto puede considerarse muy relevante para la asistencia psicogeriátrica.
Publicaciones sobre los efectos de la estimulación multisensorial en la asistencia diaria de 24 horas
Weert JCM van, Janssen, BM, Dulmen AM van, Spreeuwenberg PMM, Bensing JM, Ribbe MW. Nursing assistants behaviour during morning care: effects of the implementation of snoezelen, integrated in 24-hour dementia care. Journal of Advanced Nursing 2006; 53(6): 656-668.
Weert JCM van, Dulmen AM van, Spreeuwenberg P, Ribbe MW, Bensing JM. Behavioral and Mood Effects of Snoezelen integrated in 24-h Dementia Care. Journal of the American Geriatrics Society 2005a; 53(1): 24-33.
Weert JCM van, Dulmen AM van, Spreeuwenberg PMM, Bensing JM, Ribbe MW. The effects of the implementation of snoezelen on the quality of working life in psychogeriatric care. International Psychogeriatrics 2005b; 17(3): 407-427.
Weert JCM van, Dulmen AM van, Spreeuwenberg PMM, Ribbe MW, Bensing JM. Effects of snoezelen, integrated in 24-h dementia care, on nurse-patient communication during morning care. Patient Education and Counseling 2005c; 58(3): 312-362.
Weert JCM van, Kerkstra A, Dulmen AM van, Bensing JM, Peter JG, Ribbe MW. The implementation of snoezelen in psychogeriatric care: an evaluation through the eyes of caregivers. International Journal of Nursing Studies 2004; 41(4): 397-409.
BIBLIOGRAFÍA
Alexopoulos GS, Abrams RC, Young RC, Shamoian CA. Cornell Scale for Depression in Dementia. Biological Psychiatry 1988; 23:271-284.
American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, 4th Ed. Washington: American Psy-chiatric Association, 1994.
American Psychiatric Association: Practice guideline for the treatment of patients with Alzheimers Disease and other dementias of late life. American Journal of Psychiatry 1997; 154 (5 Suppl): 1-39.
Arts SEJ, Kerkstra A, Zee J van der, Huijer Abu-Saad H. Workload, capacity for coping and psychological and physical outcomes amongst home helps in the Netherlands. Health and Social Care in the Community 1999; 7(2): 79-90.
Arts SEJ, Kerkstra A, Zee J van der, Huijer Abu-Saad H. Quality of working life and workload in home help services. A review of the literature and a proposal for a research model. Scandinavian Journal of Caring Scien-ces 2001; 15: 12-24.
Baker R, Dowling Z. INTERACT. Dorset: Poole hospital, research and development support unit, 1995.
Baker R, Dowling Z, Wareing LA, Dawson J, Assey J. Snoezelen: Its long-term and short-term effects on older people with dementia. British Journal of Occupational Therapy 1997; 60: 213-218.
Baker R, Bell S, Baker E, Gibson S, Holloway J, Pearce R, Dowling Z, Thomas P, Assey J, Wareing L. A randomized controlled trial of the effects of multi-sensory stimulation (MSS) for people with dementia. British Journal of Clinical Psychology 2001; 40: 81-96.
Bensing J. Bridging the gap. The separate worlds of evidence-based medicine and patient-centered medicine. Patient Education and Counseling 2000; 39 (1): 17-25.
Beukema L. Kwaliteit van de arbeidstijdverkorting. [Quality of reduction of working hours.] Groningen: Karstapel, 1987.
Bourbonnais R, Comeau M, Vezina M, Dion G. Job strain, psychological distress, and burnout in nurses. American Journal of Industrial Medicine 1998; 34(1): 20-28.
Chitsey AM, Haight BK, Jones MM. Snoezelen: A Multisensory Environmental Intervention. Journal of Gerontological Nursing 2002; 28: 41-49.
Chung JCC, Lai CKY, Chung PMB, French HP. Snoezelen for dementia (Cochrane Review). In: The Cochrane Library. Oxford: Update Software, 2002 (issue 4).
Cohen-Mansfield J, Marx MS, Rosenthal AS. A description of agitation in a nursing home. Journal of Gerontology: Medical Sciences 1989; 44: M77-M84.
Cohen-Mansfield. Instruction Manual for the Cohen-Mansfield Agitation Inventory (CMAI). Rockville, Maryland: The Research Institute of the Hebrew Home of Greater Washington, 1991.
Diepen E van, Baillon SF, Redman J, Rooke N, Spencer DA, Prettyman R. A pilot study of the psychological and behavioural effects of snoezelen in dementia. British Journal of Occupational Therapy 2002; 65: 61-66.
Droës RM. De Nederlandse versie van de Cornell Scale voor Depressie bij Dementie (The Dutch version of the Cornell Scale for Depression in Dementia). In: Droës RM, ed. Amsterdam Meeting Centers, a New Way to Support Demented People and their Carers [Amsterdamse Ontmoetingscentra, een Nieuwe Vorm van Ondersteuning voor Dementerende Mensen en hun Verzorgers]. Amsterdam: Thesis Publishers, 1996.
Ferri C, Prince M, Brayne C, Brodaty H, Fratiglioni L, Ganguli M, Hall K, Hasegawa K, Hendrie H, Huang Y. Global prevalence of dementia: a Delphi consensus study. The Lancet 2005; 366: 2112-2117C.
Finnema EJ. Emotion-oriented care in dementia: A psychosocial approach. Academisch proefschrift [Dissertation]. Groningen: De Regenboog, 2000.
Holtkamp CCM, Kragt K, Dongen MCJM van, Rossum E van, Salentijn C. Effecten van snoezelen op het gedrag van demente ouderen. [Effects of snoezelen on the behaviour of demented elderly]. Tijdschrift voor Gerontologie en Geriatrie 1997; 28: 124-128.
Jansen PGM, Kerkstra A, Huijer Abu-Saad H, Zee J van der. The effect of job characteristics and individual characteristics on job satisfaction and burnout in community nursing. International Journal of Nursing Studies 1996; 33: 407-421.
Jonghe JFM, Kat MG, Reus R de. De validiteit van de Gedragsobservatieschaal voor de Intramurale Psychogeriatrie (GIP): Een vergelijking mat de BOP en NOSIE-30 in een psychiatrische observatiekliniek voor ou-deren [Valididy of the Dutch Behaviour Observation Scale for Psycho-geriatric In-patients (BIP): A comparison with the ASEP (Dutch Assessment Scale for Elderly Patients) and NOSIE-30 in a psychiatric observation clinic for elderly]. Tijdschrift voor Gerontologie en Geriatrie 1994; 25: 110-116.
Jonghe JF de, Kat MG. Factor structure and validity of the Dutch version of the Cohen-Mansfield Agitation Inventory (CMAI- D) [letter]. Journal of the American Geriatrics Society 1996; 44: 888-889.
Kitwood T. A dialectical framework for dementia. In: RT Woods (ed). Handbook of the clinical psychology of ageing. Chichester: John Wiley and Sons Ltd, 1996: 267-282.
Kitwood T. Dementia reconsidered: The person comes first. Buckingham: Open University Press, 1997.
Kitwood T. Towards a theory of dementia care: ethics and interactions. The Journal of Clinical Ethics 1998: 9; 23-34.
Koeter MWJ, Ormel J. General Health Questionnaire. Nederlandse bewerking. Handleiding [General Health Questionnaire. Dutch version. Manual]. Lisse: Swets, 1987.
Kok W, Pater J, Choufour J. Snoezelen. Amsterdam: Bernardus Expertisecentrum/Fontis, 2000.
Kragt K, Holtkamp CCM, Dongen MCJM van, Rossum E van, Salentijn C. Hat effect van snoezelen in de snoezelruimte op hat welbevinden van demente ouderen. Een cross-over trial bij bewoners van R.K. Zorgcentrum Bernardus te Amsterdam [The effect of snoezelen in the sensory stimulation room on the well-being of demented elderly. A cross-over trial in residents of the R.C. Care center Bernardus in Amsterdam]. Verpleegkunde 1997; 12: 227-236.
Kruijver IPM. Communication between nurses and admitted cancer patients: the evaluation of a communication training program. Utrecht: NIVEL, 2001.
Lancioni GE, Cuvo AJ, OReilly MF. Snoezelen: an overview of research with people with developmental disabilities and dementia. Disability and Rehabilitation 2002; 24: 175-184.
Landeweerd JA, Boumans NPG, Nissen JMF. Arbeidsvoldoening bij verplegenden en verzorgenden. De Maastrichtse arbeidssatisfactieschaal voor de gezondheidszorg [Job satisfaction of nurses and nursing assistants. The Maastricht Work Satisfaction Scale for Healthcare]. In: CC van Beek, TC van Dorsten and GJ Stam, (Eds.) Handboek Verpleegkundige innovatie Houten: Bohn Stafleu, 1996a.
Landeweerd JA, Boumans NPG, Nissen JMF. Bedrijfsgezondheidszorg Studies nr. 11. De Maastrichtse arbeidssatisfactieschaal voor de gezondheidszorg (MAS-GZ) [the Maastricht Work Satisfaction Scale for Healthcare]. Maastricht: Universiteit Maastricht, 1996b.
Lange J de. Omgaan met dementie. Het effect van geïntegreerde belevingsgerichte zorg op adaptatie en coping van mensen met dementie in verpleeghuizen; een kwalitatief onderzoek binnen een gerandomiseerd experiment [Dealing with dementia. Effects of integrated emotion-oriented care on adaptation and coping of people with dementia in nursing homes; a qualitative study as part of a randomized clinical trial]. Utrecht: Jacomine de Lange/Trimbos Instituut, 2004.
Lawton MP. Assessing quality of life in Alzheimer disease research. Alzheimer Disease and Associated Disorders 1997; 11: 91-99.
Lawton MP, Weisman GD, Sloane P, Norris-Baker C, Calkins M, Zimmerman SI. Professional environmental assessment procedure for special care units for elders with dementing illness and its relationship to the therapeutic environment screening schedule. Alzheimer Disease and Associated Disorders 2000; 14: 28-38.
McKenzie C. Brightening the lives of elderly residents through Snoezelen. Elderly Care 1995; 7: 11-13.
Miller RJ, Snowdon J, Vaughan R. The use of the Cohen-Mansfield Inventory in the assessment of behavioural disorders in nursing homes. Journal of the American Geriatrics Society 1995; 43: 546-549.
Noorden A. Complementaire zorg, het magische element in de zorg [Complementary care, the magical element in the care]. Magie en Verpleging, NU91, 1999: 23-26.
Ormel J, Koeter MW, van den Brink W, Giel R. Concurrent validity of GHQ-28 and PSE as measure of change. Psychological Medicine 1989a; 19: 1007-1013.
Ormel J, Koeter MW, Brink W van den. Measuring change with the General Health Questionnaire (GHQ). The problem of retest effects. Social Psychiatry and Psychiatric Epidemiology 1989b; 24: 227-232.
Ribbe MW, Ljunggren G, Steel K, Topinkova E, Hawes C, Ikegam N, Henrard JC, Jonnson PV. Nursing homes in 10 nations: a comparison batween countries and sattings. Age and Ageing 1997; 26-S2: 3-12.
Sambandham M, Schirm V. Music as a nursing intervention for residents with Al-zheimers disease in long-term care. Geriatric Nursing 1995; 16: 79-83.
Savage P. Snoezelen for confused people. Some concerns. Elderly care 1996; 8: 20-21.
Schaufeli WB, Maslach T, Marek T (Eds). Professional burnout: Recent developments in theory and research. Washington D.C.: Taylor and Francis, 1993.
Schaufeli W, Dierendonck D van. Burnout, een begrip gemeten. De Nederlandse versie van de Maslach Burnout Inventory (MBI-NL). [Burnout, the measurement of a concept: The Dutch version of the Maslach Burnout Inventory (MBI-NL)]. Gedrag en Gezondheid: Tijdschrift voor Psychologie en Gezondheid 1994; 22: 153-172.
Schaufeli WB, Dierendonck D van. A cautionary note about the cross-national and clinical validity of cut-off points for the Maslach Burnout Inventory. Psychological Reports 1995; 76: 1083-1090.
Schaufeli W, Dierendonck D van. UBOS. Utrechtse Burnout Schaal. Handleiding [MBI-NL. Dutch version of the Maslach Burnout Inventory. Manual]. Lisse: Swets, 2000.
Schrijnemaekers V, Rossum E van, Candel M, Frederiks CMA, Derix MMA, Sielhorst H, Brandt PA van den. Effects of emotion-oriented care on elderly people with cognitive impairment and behavioural problems. International Journal of Geriatric Psy-chiatry 2002; 17: 926-937.
Verkaik R, Weert JCM van, Francke AL. The effects of psychosocial methods on depressed, aggressive and apathetic behaviors of people with dementia: a systematic review. International Journal of Geriatric Psychiatry 2005; 20(4): 301-314.
Verstraten PFJ, van Eekelen CWJM. Handleiding voor de GIP: Gedragsobservatieschaal voor de Intramurale Psychogeriatrie [Manual for the BIP: Dutch Behaviour Observation Scale for Psychogeriatric In-patients]. Deventer: Van Loghum Slaterus, 1987.
Verstraten PF. The BIP. Fourteen observation scales for psychogeriatric behaviour problems [De GIP. Veertien observatieschalen voor psychogeriatrische gedragsproblemen]. Tijdschrift voor Gerontologie en Geriatrie 1988; 19, 147-151.
Weert JCM van, Kerkstra A, Dulmen AM van, Bensing JM, Peter JG, Ribbe MW. The implementation of snoezelen in psychogeriatric care: An evaluation through the eyes of caregivers. International Journal of Nursing Studies 2004; 41: 397-409.
Weert JCM van, Dulmen AM van, Spreeuwenberg PM, Ribbe MW, Bensing JM. Behavioral and Mood Effects of Snoezelen Integrated in 24-h Dementia Care. Journal of the American Geriatrics Society.
Weert JCM van, Dulmen AM van, Spreeu-wenberg PMM, Bensing JM, Ribbe MW. The effects of the implementation of snoe-zelen on the quality of working life of nurses in psychogeriatric care. International Psychogeriatrics.
Zuidema SU, Derksen E, Verhey FRJ, Koopmans TCM. Prevalence of neuropsychiatric symptoms in a large sample of Dutch nursing home patients with dementia. In-ternational Journal of Geriatric Psychiatry, 2007; 22: 632-638.