Informaciones Psiquiátricas - Segundo trimestre 2010. Número 200
Psicogeriatría y atención primaria
Montse Vázquez Archilla
DUE ABS Pallejà. SAP Baix Llobregat Nord.
Recepción: 23-02-10 / Aceptación: 23-03-10
INTRODUCCIÓN
La declaración de Alma-Ata define la Atención Primaria como «la asistencia sanitaria esencial (...) puesta al alcance de todos los individuos y familias de la comunidad, en la cual todos tengan plena participación y con un coste tal que pueda ser asumido por la comunidad (...)». Es por tanto el primer nivel de contacto de los individuos, de la familia y de la comunidad con el sistema de salud.
Los ámbitos de atención son el domicilio, la consulta del CAP y la comunidad.
La atención a los pacientes psicogeriátricos en primaria debe caracterizarse por ser:
-
Integral: dar respuesta a las necesidades de las personas y sus familias el centro de atención debe ser la unidad familiar, respetando y promocionando, en la medida de lo posible, su autonomía potenciando la permanencia en el domicilio.
-
Continuada, presta atención a lo largo de la vida de las personas.
-
Activa, debe realizar búsqueda sin esperar la demanda de atención.
-
Coordinada, integrada y multidisciplinar.
-
Accesible, pero también flexible y equitativa, teniendo en cuenta las diferentes realidades territoriales y organizativas. Esto implica que aunque existen unas premisas comunes para toda la AP, cada territorio tiene unas características propias y por tanto asistenciales diferentes. Es por ello que mi comunicación se centrará en el territorio del Baix Llobregat Nord, donde está localizada el ABS Pallejà.
El deterioro cognitivo es uno de los principales problemas de salud en los países desarrollados. Entre las personas mayores de 65 años se estima que el 50 %1 tienen problemas de memoria de los cuales el 10 % está afectada de demencia. La expectativa media de vida de estos pacientes es de 4-10 años.
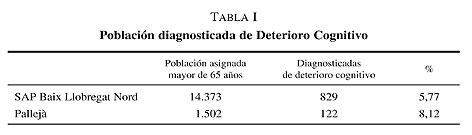
Diferentes estudios1, 2 señalan el infradiagnóstico del síndrome de demencia. Las causas están probablemente en la dificultad de diagnóstico como abordaré más adelante, pero también a un infrarregistro en el listado de condicionantes y problemas. En la tabla I se exponen los datos de población diagnosticada de deterioro cognitivo en nuestro territorio.
El 97 % de la población mayor de 65 años vive en su domicilio y por tanto el principal pilar del cuidado informal es la familia y en concreto el cuidador. Algunos estudios sugieren que deberíamos abordar al cuidador como paciente3. El 20 % de las personas adultas presta atención a un mayor conviviente, de éstos el 25 % de estos cuidadores es mayor de 65 años.
Los cuidadores presentan:
-
Trastornos psíquicos (se estima que en un 50 %): los más frecuentes son la ansiedad, depresión, somatizaciones e insomnio.
-
Las alteraciones físicas más frecuentes son: dolor crónico, cefalea, astenia, alteraciones del sueño, incremento del riesgo de infección y de riesgo cardiovascular.
El perfil del cuidador habitual es el de una mujer de mediana edad, casada, con tareas domésticas y estudios primarios, familiar directo en primer grado y que convive con la persona que cuida.
Pero los cambios sociales implican cambios en este modelo. En las visitas domiciliarias nos encontramos que cada vez son más las llamadas «cuidadoras invisibles»4 las que realizan los cuidados básicos. Se calcula que un 80 % de mujeres inmigrantes se emplean realizando el cuidado de los ancianos en domicilio.
ACTIVIDADES PREVENTIVAS
Las actividades de prevención primaria deberían ser fundamentales. Podemos distinguir:
Prevención Primaria
Fomento del ejercicio físico, actividad mental, el adecuado control de los factores de riesgo cardiovascular, evitar la presencia de traumatismos craneoencefálicos, adecuados tratamientos de las enfermedades y la prescripción razonada de fármacos, procurando evitar los de mayor toxicidad cognitiva.
Prevención Secundaria
Se localizaría en:
-
Diagnóstico temprano de la enfermedad.
-
Tratamiento de los síntomas conductuales y psicológicos asociados a la demencia (SPCD).
-
Antiagregantes en demencia vascular.
-
Atención al cuidador y a la familia.
-
Evaluación de las necesidades sociales y /o socio sanitarias.
Prevención Terciaria
-
Abordaje de las enfermedades concomitantes.
-
Asesoramiento de los cuidadores.
-
Adaptación del entorno.
DIAGNÓSTICO TEMPRANO5, 6
No hay evidencias para recomendar el cribado sistemático.
El diagnóstico temprano del deterioro cognitivo es fundamental. La mayoría de estos trastornos acontecen en su ini-cio de manera sutil, lo que puede dificultar su detección en etapas iniciales.
El diagnóstico de la demencia supone un período amplio de la vida de los enfermos y sus familias. Exige la presencia de un continuum cognitivo-funcional que abarca desde la estricta normalidad hasta la demencia, pasando por las situaciones intermedias de enfermedad de Alzheimer preclínica y de deterioro cognitivo ligero.
El diagnóstico es clínico y una condición necesaria para realizarlo es que el deterioro cognitivo sea de intensidad suficiente como para interferir en las actividades familiares sociales u ocupacionales del individuo, las cuales hasta entonces realizaba de forma más o menos cotidiana y competente.
Los profesionales de Atención Primaria deben mantener una actitud activa y de alerta, iniciando un reconocimiento ante cualquier signo de alarma de deterioro cognitivo.
Los signos de sospecha de deterioro cognitivo pueden ser referidos por el propio paciente o personas de su entorno, sobre cambios en:
Área cognitiva: memoria, lenguaje, orientación.
Área funcional: cocinar, administrar los medicamentos, conducir, manejar dinero...
Área comportamental: agitación, apatía, desinterés, depresión, ansiedad...
La presencia de un informador fiable, generalmente un familiar muy cercano, se hace del todo insustituible.
El diagnóstico temprano es fundamental para:
-
Descartar las causas de demencia secundaria.
-
Es precisamente en las fases leves-moderadas de la demencia tipo Alzheimer donde los tratamientos anticolinesterásicos han demostrado su eficacia.
Las dificultades para la detección pueden ser debidas a:
-
Problemas de introspección o mecanismos de negación de la persona afectada e incluso de sus familiares.
-
Dificultades sociales: nuevos roles familiares, personas mayores que conviven solas con un cónyuge-cuidador de la misma edad.
-
Dificultades asistenciales: relacionadas con falta de tiempo, acceso a recursos, déficit formativos...
El diagnóstico temprano implica mantener un elevado nivel de alerta y una actitud activa, iniciando un reconocimiento ante cualquier signo de alarma de deterioro cognitivo.
A ello hay que añadir que según un estudio a nivel estatal7 (Argimon et al. 2007) que valoró el tiempo transcurrido entre la aparición de los síntomas y el diagnóstico de demencia, la mediana de tiempo entre la aparición de los síntomas y el diagnóstico inicial por parte del médico de atención primaria era de 12 meses. En ese estudio, el 54,9 % se derivó al especialista. La mediana de tiempo desde la consulta al médico de atención primaria hasta el diagnóstico del especialista fue de 17 meses. Por tanto, transcurre casi un año y medio desde que se inician los síntomas hasta que se diagnostican por el especialista.
DIAGNÓSTICO
Establecida la sospecha clínica de deterioro cognitivo se debe profundizar en el diagnóstico del mismo, que es fundamentalmente clínico, debiendo estar basado en los criterios diagnósticos que encontramos en el DSM-IV o CIE-10, para ello se debe realizar una entrevista clínica de orientación diagnóstica que incluya una:
-
Anamnesis.
-
Tests psicométricos.
-
Exploración física general y neurológica.
Entrevista clínica
Es necesario realizarla con un «informador» fiable que confirme los datos, Es de especial interés mantener un clima de escucha activa, cuidar el entorno y disponer de tiempo. Si se detecta negación de síntomas, hostilidad o suspicacia por parte del paciente será necesario el abordaje del informador a solas. Implica hacer la entrevista con preguntas formuladas de forma abierta, flexible, manteniendo un alto nivel de observación.
Anamnesis
Debe recoger datos relacionados con los:
1. Antecedentes
-
Familiares relacionados con deterioro cognitivo y/o demencia.
-
Personales relacionados con traumatismos, infecciones, depresiones, patología vascular y/o neurológica.
-
Fármacos relacionados con toxicidad cognitiva: anticolinérgicos, antidepresivos, benzodiacepinas, litio, neurolépticos, aintinflamatorios no esteroideos (AINES), metildopa, bloqueadores beta, clonidina, reserpina, metoclopramida, cimetadina, antihistamínicos, antiparkinsonianos, corticoides y bismuto.
-
Hábitos tóxicos.
2. Enfermedad actual
-
Fecha aproximada de inicio de los síntomas, investigando en las esferas cognitiva, afectiva-conductual y funcional. Preguntas abiertas como ¿tiene dificultades para recordar el nombre de las cosas? ¿Le cuesta recordar con frecuencia el nombre de algunas personas.
-
Forma de instauración y progresión.
-
Síntomas asociados.
3. Pruebas psicométricas
Evaluación clínica-neurológica:
-
MEC: la prueba psicométrica de elección en Atención Primaria es el Miniexamen Cognoscitivo de Lobo.
-
Test de Pfeiffer (Short Portable Mental Status Questionnaire) se realiza en 3-5 minutos y es por ello muy útil para cribado de deterioro cognitivo si se dispone de poco tiempo.
-
Escala de Yesevage reducida: útil para evaluar la posible existencia de un trastorno depresivo que en ocasiones puede simular un trastorno cognitivo.
-
Test del informador abreviado.
Evaluación funcional:
Debe realizarse con respecto al nivel que la persona tenía previamente, desde las actividades avanzadas de la vida diaria hasta las más básicas, dependiendo del momento evolutivo de la enfermedad. Las escalas más utilizadas son:
-
Barthel: actividades básicas de la vida diaria.
-
Lawton: instrumentales.
4. Exploración física-neurológica
-
Exploración general: Tensión Arterial, auscultación cardiaca, carotídea, pulsos periféricos, palpación tiroidea.
-
Exploración neurológica: nivel de conciencia, pares craneales, signos de localidad periférica (motora o sensitiva), signos extrapiramidales.
5. Estudio analítico de rutina
Que incluya: hemograma, VSG (velocidad de sedimentación globular), glucemia, función renal, perfil lipídico y hepático, ionograma, función tiroidea, vitamina B12 y ácido fólico.
6. Diagnóstico diferencial con otras patologías
-
Deterioro cognitivo ligero.
-
Trastornos del estado de ánimo (depresión establecida o cuadros subsindrómicos).
-
Delirium.
-
Iatrogenia por fármacos (frecuente en personas mayores dada su pluripatología y polifarmacia).
Una vez confirmadas las sospechas se hace una derivación, en nuestro territorio, a la EAIA-TC (Equipo de Evaluación Integral Ambulatoria de Trastornos Cognitivos), para confirmar diagnóstico y seguimiento si procede.
VALORACIÓN Y PLAN DE ACTUACIÓN
Aunque el paciente sea derivado a un equipo especialista él y su familia siguen precisando la atención del Equipo de Atención Primaria. Debería realizarse una valoración integral y un plan de actuación por los diferentes profesionales de Atención Primaria: médico, enfermera y trabajador social.
Trabajador Social
Desde el primer momento habría que realizar la derivación hacia un trabajador social para iniciar su intervención de información y orientación con la familia para darle mecanismos y habilidades para la gestión de la enfermedad. Ello facilitaría la estructuración y reestructuración de la dinámica de estas familias durante el proceso de la demencia. La figura del trabajador social debería acompañar a las familias durante todo el proceso de la enfermedad para:
-
Informar sobre la enfermedad para prevenir/evitar el estrés que sufrirá.
-
Conocer y tener al alcance los apoyos con los que contará.
-
Conocer y activar los recursos que puedan ser necesarios.
La figura del trabajador social debería acompañar a las familias durante todo el proceso de la enfermedad.
Plan de actuación
La participación e implicación de los cuidadores es imprescindible para la atención de estos pacientes en domicilio. Son el principal recurso de atención. Por ello todos los profesionales de primaria deberían implicarse en el «cuidado del cuidador», dado que cuidar de un familiar puede ser una experiencia gratificante, pero también ardua y agotadora.
El plan de actuación debe ser:
-
Individualizado al paciente, el cuidador, la familia y el entorno ambiental que les rodea. Procurar la comodidad, seguridad y la dignidad del paciente y sus familias.
-
Basado en el estadío clínico y por tanto en su estado funcional.
-
Aceptado por el cuidador y las familias.
Las medidas no farmacológicas de atención al enfermo y al cuidador principal son el pilar básico del tratamiento en los trastornos psicogeriátricos. Estas medidas son abordadas en Atención Primaria fundamentalmente por los profesionales de Enfermería.
PLAN DE CUIDADOS DE ENFERMERÍA
La valoración de enfermería identifica las manifestaciones de dependencia del paciente y cuidador en la realización de las necesidades básicas de salud.
El plan de cuidados estará orientado a que el enfermo, en la medida que sea posible, alcance el mayor grado de autonomía para la satisfacción de estas necesidades.
Es fundamental transmitir al cuidador que debe favorecer la autonomía del paciente, estimulando en las capacidades que mantenga, realizando la supervisión y suplencia parcial o total según las manifestaciones de dependencia del paciente.
Las intervenciones están dirigidas al binomio enfermo-cuidador principal. Son de tipo:
-
Asistenciales.
-
Educativas: Son las fundamentales en Atención Primaria. Para ello es necesario valorar los conocimientos, habilidades y actitud del cuidador.
-
Refuerzo.
Las personas con procesos psicogeriátricos presentan manifestaciones de dependencia en prácticamente todas las necesidades. En las fases iniciales es muy importante favorecer las actividades sociales, que permitan interacciones sociales y de aprendizaje.
No es el objeto de esta presentación abordar todas las esferas alteradas y las intervenciones que realizamos, sólo me referiré a algunas que suelen presentarse siempre y tienen especial importancia desde la Atención Primaria.
Algunos de los diagnósticos de enfermería habituales según la clasificación NANDA y las intervenciones principales son:
Comunicación Ineficaz
-
Dirigirse al paciente de frente, mirándole a los ojos.
-
Adaptarse al ritmo de expresión y comprensión del enfermo.
-
Evitar la sobreestimulación.
-
Clima de confianza.
-
Incrementar lenguaje no verbal.
-
Importancia contacto corporal.
Riesgo de lesión
Se debe intentar adaptar el domicilio para prevenir accidentes domésticos:
-
Gas, estufas, electrodomésticos, puertas y ventanas.
-
Iluminación adecuada, evitar alfombras.
-
Mantener alejados productos tóxicos y especial cuidado con los fármacos.
Los grandes cambios suelen ser inviables y además pueden favorecer su confusión. Las modificaciones deben hacerse gradualmente, en función del empeoramiento del paciente.
Déficit de autocuidado
En relación al:
-
Baño/higiene.
-
Alimentación.
-
Vestido.
-
Uso del WC.
Las intervenciones principales serán:
-
Establecer rutinas.
-
Ambiente tranquilo.
-
Optimizar las capacidades mantenidas.
-
Útiles sencillos y necesarios.
-
Uso de Ayudas Técnicas.
Incontinencia Urinaria y Fecal
-
Técnicas de vaciado vesical.
-
Uso adecuado de absorbentes.
-
Higiene adecuada zona perianal.
-
Estreñimiento:
Dieta rica en fibra.
Masaje abdominal.
Detectar falsas diarreas, impactación fecal.
Alteración del patrón de sueño
-
Rituales.
-
Actividades relajantes.
-
Colocar piloto nocturno.
-
Horario fijo.
Deterioro de la movilidad física
-
Fomentar la práctica actividad física adecuada.
-
Ejercicios activos y pasivos.
-
Ayudas técnicas adecuadas.
-
Cuidador: Técnicas de mecánica corporal correcta para evitar lesiones del cuidador.
Deterioro de la deglución
-
Adecuar las texturas.
-
Asegurar hidratación.
-
Postura adecuada.
Riesgo de deterioro de la integridad cutánea
-
Medidas prevención úlceras por decúbito.
Cambios posturales.
Higiene e hidratación.
Ingesta adecuada proteínas.
Ayudas técnicas para disminuir presión.
SÍNTOMAS PSICOLÓGICOS Y CONDUCTUALES
Se estima que el 80 % de los ancianos con demencia presentan síntomas psicológicos y conductuales (SPCD) durante el curso de la enfermedad9.
Identificar y controlar estos síntomas supone un paso importante e imprescindible en algunas situaciones para me-jorar la calidad de vida del paciente, ya que estos síntomas son riesgo para la salud física (pueden producir caídas, accidentes, autolesiones) y para la capacidad funcional y emocional.
Este síndrome es causa de una sobrecarga muy importante sobre los cuidadores. Puede implicar la claudicación del cuidador y en ocasiones desborda a los profesionales de AP dada la dificultad de control.
Las situaciones más complicadas las encontramos cuando estos síntomas se generan en casos de riesgo social. Entonces problemas que se podrían controlar en un entorno cuidador generan una alarma que en principio es social pero se convierten en urgencias sanitarias. Por ello la actuación preventiva de los Trabajadores Sociales es fundamental para poder evitar estas situaciones.
Clasificación de los síntomas psicopatológicos asociados a la demencia
-
Identificación errónea y falsas interpretaciones.
-
Alucinaciones.
-
Ansiedad.
-
Delirios.
-
Depresión.
-
Trastornos del sueño.
Clasificación de los síntomas conductuales
-
Agitación.
-
Trastornos de la actividad motora.
-
Alteraciones de la esfera sexual.
-
Alteraciones de la conducta alimentaria.
Factores desencadenantes
Estos síntomas, especialmente los conductuales y en concreto la agresividad y la agitación, pueden verse desencadenados por diversos factores:
-
Entorno ambiental: cambios de hábitos, hiperestimulación, ambientes ruidosos.
-
Cuidador: presencia de cuidadores desconocidos, relaciones previas entre el paciente y el cuidador, mala comunicación entre ambos...
-
Dolor.
-
Patología concomitante: estreñimiento, fiebre.
-
Delirium.
-
Yatrogenia: presencia de efectos secundarios de algunos fármacos.
Objetivos del tratamiento
Paciente: se trata de evitar la aparición o disminuir la frecuencia e intensidad de los SPCD que causan mayor sufrimiento, pongan en peligro su integridad física y le quiten autonomía.
Cuidador: el objetivo es formarle en el cuidado del paciente en esas situaciones y en el suyo propio, asesorarle y apoyarle para aliviar el sobreesfuerzo en el rol del cuidador.
CIRCUITOS ASISTENCIALES Y CRITERIOS DE DERIVACIÓN
Me referiré al circuito asistencial consensuado en nuestro territorio. Cada zona, en función de sus recursos puede realizar diferentes derivaciones. Básicamente nuestra diferencia está en que las demencias se tratan en una unidad especializada, separada del servio de Neurología del Hospital de Agudos, que es también la situación habitual en la Región Sanitaria de Barcelona.
EAIA-TC
La primera derivación que realizamos es a la unidad de demencias que tenemos en nuestro territorio, la EAIA-TC para:
-
Confirmación del diagnóstico sindrómico de sospecha.
-
Diagnóstico etiológico.
-
Diagnóstico diferencial.
Una vez confirmado el diagnóstico la EAIA continua el seguimiento y tratamiento de estos pacientes y sus familias, pero esto no es excluyente de la atención que se presta desde Atención Primaria. Son los responsables de la prescripción farmacológica de los tratamientos que precisan indicación de un médico especialista asociado a un centro hospitalario que han de estar autorizados en nuestra comunidad por el «Consell Assessor» del Departament de Salut.
En las siguientes fases serán criterios de derivación las situaciones en las que se observen cambios en la evolución de la enfermedad: trastornos de personalidad o conductuales, SPCD rebeldes a los tratamientos, cambios bruscos en la capacidad del paciente.
Centros de Día
Especialmente en los casos de Demencia inicial-leve (GDS 3-4).
Hospital de Día
Demencia leve-moderada (GDS 4-5).
Equipo PADES
Se realiza la derivación en la fase de Demencia moderadamente grave (GDS 6) o en la Demencia grave con dependencia (GDS 7). El paciente suele encontrarse ya en estas fases en domicilio (...%) y los traslados a centros o especialistas suelen ser complicados.
Situaciones que precisan ingreso
Esto plantea, en las fases avanzadas, dilemas desde un punto de vista práctico como ético. Hay pocas referencias consensuadas al respecto10. Las complicaciones agudas requerirán visita o ingreso en Urgencias/Hospital de Agudos. Sin embargo cuando las complicaciones están relacionadas con la demencia los centros sociosanitarios son el recurso apropiado.
Dependiendo de la causa será en:
-
Media Estancia: en casos de SPCD no manejables en la comunidad o que precisan un estudio intensivo y rápido.
-
Larga Estancia: incluye los descansos familiares y las situaciones de claudicación familiar.
-
Convalecencia: rehabilitación y tratamiento.
COMPLEJIDAD DE LA ATENCIÓN
Los pacientes Psicogeriátricos son especialmente complejos en su atención que requiere la intervención de diversos profesionales para abordar las diferentes facetas de este síndrome.
Precisan atención de los diferentes niveles asistenciales y en cada uno de ellos suelen ser atendidos por diferentes profesionales, dados los problemas de salud que precisan asociados a la demencia, pero también los propios de la comorbilidad de la edad geriátrica. El objetivo siempre es común para los diferentes niveles y profesionales: contribuir a la mejora de la calidad de vida y la atención de los enfermos y familiares.
Es necesaria la continuidad asistencial y la atención coordinada entre los diferentes niveles asistenciales para evitar una atención fraccionada. Para ello consensuar los criterios de derivación de un profesional y circuitos asistenciales con los criterios de derivación entre niveles es imprescindible10.
La implantación de figuras como las enfermeras de enlace y las gestoras de casos sin duda puede ayudar a mejorar la calidad de la atención a estos pacientes.
CONCLUSIONES
n Los profesionales de Atención Primaria ocupan un lugar privilegiado para el manejo del problema de la demencia.
n La
continuidad y coordinación entre niveles asistenciales es imprescindible
para evitar una atención fraccionada
y para la utilización eficaz y eficiente de los recursos.
BIBLIOGRAFÍA
1. Riu S, Rodríguez JL. ¿Qué hay de nuevo sobre la demencia? Atención Primaria. 2006; 37 (1): 3-4.
2. Zunzunegui MV, Del Ser T, Rodríguez A, García MJ, Domingo J, Otero A. Demencia no detectada y utilización de los servicios sanitarios: implicaciones para la Atención Primaria. Atención Primaria. 2003; 31: 581-6.
3. Saiz JM, Bordillo JR, García JN. El cuidador como paciente. FMC. 2008; 15 (7): 418-26.
4. Galiana-Gómez MJ, Cuesta-Benjumea C, Donet-Montagut T. Cuidadoras inmigrantes: características del cuidado que prestan a la dependencia. Enfermería Clínica. 2008; 18 (5): 269-272.
5. González M, Arrieta E, Riu S. Recomendaciones de manejo del deterioro cognitivo y la demencia en Atención Primaria. SEMERGEN, 2008; 34 (2): 87-90.
6. SemFYC. Las demencias desde atención primaria. 1ª ed. Barcelona: SemFYC ediciones; 2005.
7. Argimon JM, Riu S, Badia X. Tiempo entre la aparición de los síntomas y el diagnóstico del médico de atención primaria y el especialista en los pacientes con quejas de memoria y/o deterioro cognitivo. Revista Española de Geriatría y Gerontología. V. 42, 2007, pp. 75-82.
8. Montesinos S, Fernández E. Relación entre deterioro cognitivo y depresión en población mayor de 65 años. Atención Primaria. 2008; 40 (4): 209-16.
9. Garrido M. Síntomas psicológicos-conductuales de las demencias y su tratamiento. SEMERGEN. 2008; 34 (9): 444-9.
10. Morera J. Criterios de derivación de la medicina primaria a la especializada del paciente demente. Criterios de ingreso hospitalario del paciente demente. Medicine. 2007; 9 (77): 4974-4976.
11. EUI Santa Madrona. Fundació La Caixa. LAlzheimer, un repte per a la infermeria. Barcelona, 2005.
12. NANDA-I. Diagnósticos Enfermeros: Definiciones y Clasificación. 2007-2008. Ed. Elsevier España. Madrid, 2008.