Informaciones Psiquiátricas - Segundo trimestre 2010. Número 200
Psicopatología del accidente cerebrovascular según hemisferio cerebral en la fase subaguda en una unidad geriátrica integral de ictus
Hernán Aguilar Palomino
Servicio de Geriatría. Hospital Central de la Cruz Roja San José y Santa Adela. Madrid.
Recepción: 23-02-10 / Aceptación: 23-03-10
RESUMEN
El objetivo de este trabajo es analizar y determinar los trastornos psicopatológicos y neuropsiquiátricos en la fase subaguda del Accidente Cerebrovascular (ACV) según la localización hemisférica de la lesión en una muestra de pacien-tes mayores o iguales de 65 años ingresados en una Unidad Geriátrica Integral de Ictus. También se pretende determinar la influencia del deterioro funcional en la incidencia de las manifestaciones psiquiátricas y psicopatológicas durante la fase subaguda tras un ACV. Existen diferentes manifestaciones psicopatológicas y trastornos neuropsiquiátricos durante la fase subaguda del ACV los cuales no son identificados habitualmente en la práctica clínica y que afectan prácticamente a más de la mitad de las personas que los han sufrido1. Los pacientes con ACV a nivel del hemisferio izquierdo presentan una mayor repercusión cognitiva al ingreso y al alta, mayor alteración del lenguaje y construcción, menor fluidez verbal, mayor falta de cooperación, mayor embotamiento afectivo, mayor tristeza manifiesta, mayor disminución del apetito y mayores dificultades de concentración al ingreso y mayores barreras emocionales al alta.
Los pacientes con ACV a nivel del hemisferio derecho presentan al alta una mayor ansiedad psíquica, mayor autoestima exagerada, mayor hostilidad y trastornos del pensamiento.
Se ha encontrado sólo asociación entre Trastorno Depresivo Menor post-ACV y ACV a nivel del hemisferio izquierdo. El deterioro funcional no influye en las variables psicopatológicas significativas de cada hemisferio cerebral al ingreso y al alta hospitalaria excepto en la «falta de cooperación».
INTRODUCCIÓN
El Accidente Cerebrovascular (ACV) es la segunda causa principal de mortalidad a nivel mundial y la principal causa de discapacidad funcional en los países occidentales según las estadísticas de la Organización Mundial de la Salud. En España es una de las primeras causas de muerte (la primera en mujeres y la segunda en varones según los datos del Instituto Nacional de Estadística en 1997), la primera causa de minusvalía y la segunda de demencia. Por cada 100.000 personas mayores de 65 años, 8.500 han sufrido un ACV, quedando el 40 % de ellas con secuelas que las hacen dependientes en mayor o menor medida2.
Los pacientes que sobreviven al ACV suelen demostrar una amplia gama de síntomas. Entre los síntomas más destacados son el déficit motor, alteraciones sensoriales, afasia o hemianopsia3. Estos síntomas son claramente invalidantes para el paciente y han recibido mucha atención en la literatura y en la práctica clínica.
Menos estudios se han centrado en el comportamiento, manifestaciones cognitivas y emocionales después de un ACV y estos trastornos a menudo se pasa por alto en la práctica clínica4. Con frecuencia se producen síntomas como cambios de personalidad5 y trastornos neuropsiquiátricos, como depresión, ansiedad o la apatía posterior al ACV3. Además trastornos neuropsicológicos como la amnesia, disfunción ejecutiva o la negligencia unilateral son manifestaciones clínicas comunes y puede ser la única característica dominante a presentar6. Nuestros conocimientos sobre los principios de las manifestaciones psicopatológicas, el curso de su recuperación, la correlación con la neuro-imagen y el tratamiento de estos trastornos está sólo comenzando a surgir.
Los síntomas neuropsiquiátricos aparecen en más del 50 % de las personas que han sufrido un ACV7, 8.
La prevalencia del déficit cognitivo en el primer mes después del ACV va desde un 10-82 %9, dependiendo de los Criterios utilizados para definir el deterioro cognitivo y en la población de pacientes seleccionados. En la primera fase de un ACV, los trastornos cognitivos suelen ser directamente relacionados con los efec-tos locales de la lesión. Si bien estudios anteriores han demostrado que el deterioro cognitivo global dentro de los tres primeros meses posterior al ACV es un buen predictor de resultados adversos a nivel funcional10 y demencia posterior al ACV11. Estudios previos han informado además diferencias de la recuperación cognitiva en relación a lesiones de hemisferio izquierdo y derecho12, 13. En cuanto al volumen de la lesión los estudios han demostrado graves deficiencias cognitivas en pacientes con sólo una pequeña pero estratégicamente lesión situada14.
En las primeras semanas después de un ACV, la prevalencia de la depresión varía de 9 % a 37 %15. Según diferentes estudios las cifras de depresión mayor alcanzan hasta el 26 % de los pacientes y las de depresión menor hasta el 30 % de los mismos16. Una de las cuestiones más debatidas se refiere al papel de la ubicación de la lesión. La depresión se ha asociado con lesiones anteriores izquierdas o lesiones en los ganglios basales17, pero estudios más recientes no fueron capaces de replicar estos resultados18, 19. Algunos autores justifican esta disociación debido a que los estudios de Robinson se realizan generalmente en la fase aguda del ACV, a diferencia del resto e hipotetizan que quizá las lesiones del hemisferio izquierdo anterior se relacionan con el desarrollo de depresión en esta fase aguda del ACV, mientras que las lesiones del hemisferio derecho favorecerían el desarrollo de cuadros depresivos a largo plazo, en lo que se ha llamado Trastorno orgánico afectivo del hemisferio derecho (cambios en la expresión o comprensión emocional en individuos con lesiones del hemisferio derecho y que remedan una depresión)20. Recientemente se ha sugerido que el tiempo transcurrido desde la aparición del ACV es muy importante para distinguir entre formas directamente relacionados (biológicas) y formas reactivas (psicológicas) de la Depresión post-ACV17.
En las series prospectivas de Gustafson et al. evaluando pacientes consecutivos con ACV en los 7 primeros días de ingreso, encontraba que el 48 % de una primera serie de 145 pacientes desarrollaban delirium, siendo más frecuente en las hemorragias (88 %,) que en los infartos (50 %) o en las isquemias transitorias (29 %). En su segundo estudio, lo encontraban en el 42 % de 83 pacientes21.
Los síntomas hipertímicos son mucho menos frecuentes que los síntomas depresivos en pacientes que han sufrido un ACV. Se ha calculado una incidencia aproximada del 1 % de manía post- ACV8. Parece ser que estos cuadros de manía estarían en relación con antecedentes familiares de trastornos afectivos y con lesiones vasculares localizadas en el hemisferio derecho22. Algunos autores sugieren que las lesiones subcorticales del hemisferio derecho jugarían un papel en el desarrollo de síndromes bipolares post-ACV (manía y depresión); mientras que las lesiones derechas pero de predominio cortical estarían más en relación a los cuadros de manía unipolar23.
Entre un 25 y un 50 % de los pacientes que sufren un ACV presentan síntomas de ansiedad en la fase aguda, probablemente en relación a los mecanismos psíquicos de adaptación a la gravedad física y a la deficiencia funcional, y en muchos casos asociados a trastornos depresivos mayores y menores24. Utilizando escalas específicas de apatía se demuestran prevalencias (independientes de depresión) del 11 % y otro 11 % como síntoma acompañante de un cuadro de depresión post-ACV25.
La pérdida de la motivación y la indiferencia afectiva pueden ser otros de los síntomas post-ACV que remedan una depresión.
El emocionalismo o labilidad emocional es un síntoma altamente prevalente en pacientes que han sufrido un ACV. Este síndrome ocurre hasta en el 40 % de pacientes en la fase aguda, aunque la prevalencia también va disminuyendo (como con otros síntomas afectivos) con el paso del tiempo; y a los 6 meses aparece entre el 15 y el 21 % de los pacientes26.
En una cohorte prospectiva de 326 pacientes que había sufrido un ACV, 12 de ellos presentaron reacciones catastróficas durante la fase aguda del ACV. En estos pacientes la lesión siempre se localizaba en el hemisferio derecho y la zona más implicada en este tipo de síntomas pareció ser la amígdala.
A pesar de la existencia de síntomas psicóticos en la fase aguda de un ACV, se desconoce su prevalencia real. La aparición tardía de síntomas psicóticos, en edades geriátricas, sin historia previa de enfermedad mental siempre obligará a descartar la posible existencia de una lesión vascular cerebral aguda. En general los fenómenos psicóticos se desarrollan en pacientes que presentan el ACV en el hemisferio derecho, especialmente en las regiones de unión temporo-parieto-occipital o en el tálamo27.
En este trabajo, nos centraremos en estas cuestiones sobre las manifestaciones psicopatológicas y neuropsiquiátricas en los pacientes que presentan un ACV. Por tanto el objetivo del presente estudio es examinar los trastornos psicopatológicos en las primeras semanas después del ACV, y así comparar la naturaleza y los trastornos específicos entre los pacientes con lesiones corticales-subcorticales tanto en el hemisferio derecho e izquierdo.
OBJETIVOS
Estudiar la psicopatología del ACV: el principal objetivo de este estudio es presentar un informe sobre los trastornos psicopatológicos en la fase subaguda de un ACV en una población de pacientes mayores o iguales de 65 años ingresados en una Unidad Geriátrica Integral de Ictus.
Analizar los trastornos psicopatológicos y trastornos neuropsiquiátricos en las primeras semanas después del ACV en una muestra poblacional según la localización hemisférica de la lesión.
Estimar el valor predictivo del deterioro funcional secundario al ACV en la incidencia de los síntomas psiquiátricos o psicopatológicos durante la fase subaguda según la localización hemisférica de la lesión.
Estudiar el dominio específico psicopatológico dentro de las primeras semanas después del ACV.
Estudiar la relación que existe entre los diferentes trastornos psicopatológicos después de un ACV con las lesiones neurorradiológicas asociadas según la localización hemisférica de la lesión.
MATERIAL Y MÉTODOS
Diseño del estudio
Estudio prospectivo.
Pacientes
La población estudiada consiste en 50 pacientes recogidos mediante un muestreo consecutivo que presentan un episodio sintomático de ACV ingresados en una Unidad Geriátrica de Media Estancia (Unidad Geriátrica Integral de Ictus) en el Hospital Central de La Cruz Roja San José y Santa Adela-Madrid entre Agosto del 2008 y Mayo del 2009. Esta unidad está a cargo de 2 médicos geriatras, 2 enfermeras, 2 auxiliares de enfermería y 2 terapeutas ocupacionales en estrecha colaboración con médicos rehabilitadores y fisioterapeutas.
Criterios de inclusión
Pacientes mayores o iguales de 65 años que han sufrido un ACV Isquémico o Hemorrágico con un potencial rehabilitador ingresados en una UGME para recuperación funcional tras su estabilización aguda (Fase Sub-Aguda).
Criterios de exclusión
Pacientes que durante su ingreso en la UGME presentan patología aguda asociada y precisan ser trasladados de urgencia a otro hospital de referencia.
Enfermedad sistémica grave reagudizada en el momento del ingreso.
No dar el consentimiento previo para el estudio.
Recogida de datos
A su ingreso en la Unidad todos los pacientes son valorados por el médico geriatra y el rehabilitador, así como por la enfermera asignada. Posteriormente se realizó una primera recogida de datos al ingreso por parte de un médico geriatra con formación en psicogeriatría; el cual realizó un seguimiento diario durante el período de ingreso hasta una segunda recogida de datos antes del alta hospitalaria. La recogida de datos basales sociodemográficos, funcionales, médicos, tipos de ACV, evolución, complicaciones médicas, tratamiento rehabilitador y ubicación al alta se realizó por los médicos geriatras y las terapeutas ocupacionales de Geriatría de la unidad. Se realizó seguimiento durante el ingreso en la unidad con especial atención a la situación funcional, cognitiva, psicopatológica y neuropsiquiátrica.
Medidas
Se analizaron variables sociodemográficas (Edad, Sexo, Estado Civil, convivencia, ámbito, ayuda social), variables de estructura (Número de días de Hospitalización, Fecha de Ingreso, Fecha de Alta), variables de Valoración Funcional, Índice de Barthel, Índice de Lawton, Escala Cruz Roja Funcional (CRF), Functional Ambulation Classification (FAC); variables de Valoración Cognitiva (Miniexamen cognoscitivo de Lobo (MEC-L), Fluidez verbal, Escala de Cruz Roja Mental (CRM), Test del informador), variables Clínicas Generales, Factores de Riesgo Vascular: Previamente diagnosticados como Diabetes mellitus, hipertensión, hipercolesterolemia, ataques isquémicos transitorios (TIA), cardiopatía, Tabaco (consumo de tabaco durante los últimos cinco años), y Alcohol (consumo de alcohol de más de 2 vasos por día), Antecedentes Psiquiátricos, variables Clínicas del ACV (Escala Canadiense, The National Institutes of Health Stroke Scale (NIHSS), Características Neuroanatómicas del ACV). Un médico especialista experimentado en ACV realizó la evaluación neurológica respectiva al momento del ingreso y al alta hospitalaria. Además se realizó la localización de la lesión por lo cual se clasificaron los ACV en función de la Clasificación Oxford Comunity Stroke Project (OCSP)28, que es un sistema clínico simple de subdivisión de los ACV. Los pacientes pudieron ser clasificados usando sólo criterios clínicos, aunque tuvimos TAC o RMN disponibles en todos los pacientes para diferenciar los tipos de ACV isquémicos y hemorrágicos. Los subtipos de la OCSP son Infartos lacunares o hemorrágicos (LACI/LACH), Infarto parcial de la circulación anterior o parcial hemorrágico (PACI/PACH), Infarto total de la circulación anterior o total hemorrágico (TACI/TACH) e Infarto de la circulación posterior o hemorragia posterior (POCI/POCH); variables de comorbilidad (Índice de Charlson) y por último las variables psicopatológicas (The Brief Psychiatric Rating Scale (BPRS) con sistema de puntuación 1-7, «Síntomas de Robinson» (Criterios Diagnósticos de los síndromes neuropsiquiátricos de los pacientes con Accidente Cerebrovascular (ACV) referidos por este autor en su libro «The Clinical Neuropsychiatry of Stroke: Cognitive, Behavioral and Emotional Disorders following Vascular Brain Injury. Second Edition. Robert G. Robinson. Cambridge University Press. 2006»), Montgomery Asberg Depression Rating Scale (MADRS) y Confusion Assessment Method (CAM).
Análisis estadístico
Los datos se recogieron en una carpeta de datos y posteriormente se introdujeron y procesaron con el paquete estadístico SPSS (Statistical Package for the Social Sciences) version 15.0. Se realizó un estudio descriptivo de las variables mencionadas.
Posteriormente se comparó el grupo de pacientes que presentaron un ACV a nivel del hemisferio derecho con el grupo de pacientes que presentaron un ACV a nivel del hemisferio izquierdo a través de un análisis bifactorial con las pruebas adecuadas en función del tipo de variable comparada, con el objeto de extraer diferencias en los aspectos psicopatológicos para ambos grupos de pacientes. Las variables continuas se compararon con test paramétricos o no paramétricos, según corresponda y las variables categóricas con el test de Chi-cuadrado. Además se realizó un análisis multivariante con regresión logística para analizar la relación entre la psicopatología del ACV y el deterioro funcional. Una p , 0,05 fue considerada estadísticamente significativa.
RESULTADOS
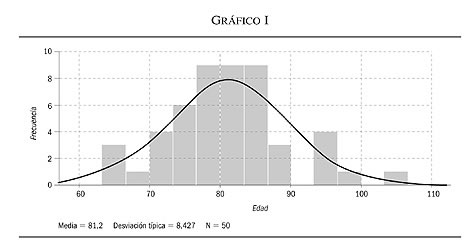
Se incluyeron y analizaron un total de 50 pacientes para el estudio con diagnóstico de ACV que ingresaron en la Unidad Geriátrica de Media Estancia. La media de edad de los pacientes ingresados es próxima a los 80 años (media de 81,2 años, DE: 8,427) (Intervalo entre 65-106 años) (gráfico I).
La mayoría tenían una media de 10 años de escolarización. La distribución por sexos fue la siguiente: 29 mujeres (58 %) y 21 hombres (42 %) con una distribución según el hemisferio cerebral de 15 y 14 pacientes mujeres con ACV a nivel del hemisferio derecho e izquierdo respectivamente y 12 y 9 pacientes hombres con ACV a nivel del hemisferio derecho e izquierdo respectivamente.
La media de días desde el ACV hasta el ingreso en la UGME fue de 18,16 días (DE: 13,759).
La mayoría de los pacientes eran casados y vivían con su cónyuge (54 %) y viudos (32 %); la mayoría eran de ámbito urbano (68 %) y no tenían ayuda social previa (68 %). Según el hemisferio cerebral, los pacientes con ACV a nivel del hemisferio derecho convivían la mayoría con el cónyuge (59,3 %), con sus hijos (14,8 %) y en residencia (14,8 %) y los pacientes con ACV a nivel del hemisferio izquierdo convivían la mayoría con el cónyuge (43,5 %), solos (21, 7 %) y con cuidadoras privadas (21,7 %) no existiendo diferencias significativas en ambos grupos. Los pacientes presentaron HTA (78 %), diabetes mellitus (40 %), fibrilación auricular (38 %), dislipidemia (36 %); ACV previo (34 %), otras cardiopatías (28 %), valvulopatías (22 %); cardiopatía isquémica (12 %); fumadores (10 %); ingerían alcohol (10 %) e ICC (10 %).
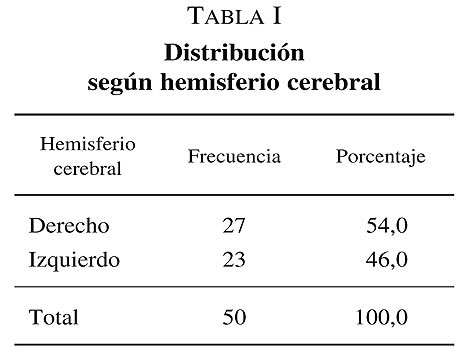
Según el tipo de ACV se obtuvo 40 pacientes con ACV isquémico que representan el 80 % y 10 pacientes con ACV hemorrágico que representan un 20 % del total; según el hemisferio cerebral; 27 pacientes (54 %) presentaban un ACV a nivel del hemisferio derecho y 23 pacientes a nivel del hemisferio izquierdo (46 %) (tabla I).
Según la severidad del ACV; 19 pacientes (38 %) presentaron infartos lacunares o hemorrágicos (LACI / LACH), 15 pacientes (30 %) presentaron un infarto total de la circulación anterior o total hemorrágico (TACI/TACH), 8 pacientes (16 %) presentaron un infarto parcial de la circulación anterior o parcial hemorrágico (PACI/PACH) y 8 pacientes (16 %) presentaron un infarto de la circulación posterior o hemorragia posterior (POCI/POCH) y según el tipo hemorrágico del ACV de un total de 10 pacientes con ACV hemorrágico; 7 pacientes (70 %) presentaron una hemorragia intraparenquimatosa, 2 pacientes (20 %) presentaron una hemorragia subdural y 1 paciente (10 %) presentó una hemorragia subaracnoidea.
Comparación de características no psicopatológicas según hemisferio cerebral
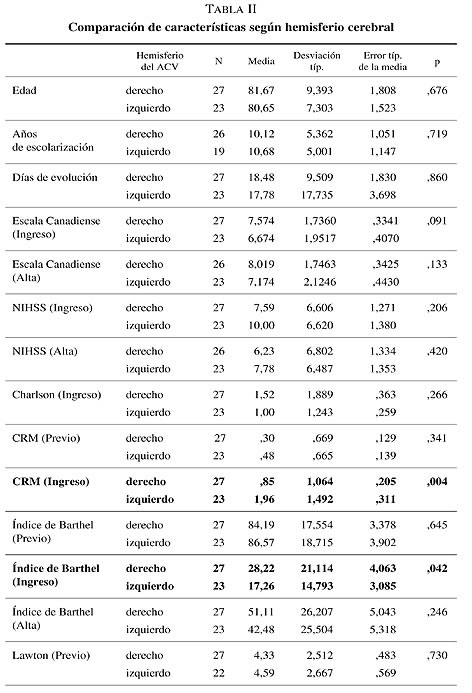
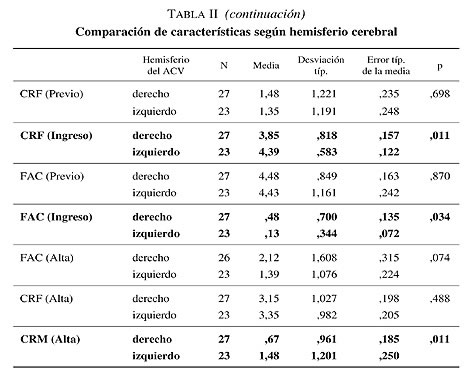
Antes de determinar la psicopatología del ACV, se compararon las características basales de ambos grupos (tabla II). Aquellos pacientes con ACV a nivel del hemisferio izquierdo presentan una mayor repercusión funcional al ingreso por un peor Índice de Barthel (17,26 frente a 28,22; p = 0,042), peor CRF (4,39 frente a 3,85; p = 0,011) y peor FAC (0,13 frente a 0,48; p = 0,034) y una mayor repercusión cognitiva al ingreso por un peor CRM (1,96 frente a 0,85;p = 0,004). Al alta persiste una mayor repercusión cognitiva por un peor CRM (1,48 frente a 0,67; p = 0,011). Es interesante indicar que no existe diferencias significativas entre la localización del ACV (hemisferio derecho e izquierdo) en relación a la repercusión funcional al alta hospitalaria medido con el índice de Barthel, CRF y FAC.
Al realizar la comparación mediante el análisis estadístico de Chi-cuadrado de Pearson o Estadístico exacto de Fisher del hemisferio del ACV con otras variables cualitativas según sexo, antecedentes de HTA, DM, Tabaco, Alcohol, ACV previo, cardiopatía isquémica previa, fibrilación auricular, ICC, valvulopatía y otras cardiopatías; no encontramos diferencias estadísticamente significativas entre estas variables por lo que podemos determinar que dado que la muestra es posiblemente uniforme la psicopatología del ACV no estará influenciada por estas variables.
Se compararon además las variables del Miniexamen cognoscitivo de lobo (MEC-L) de ambos grupos (hemisferio derecho e izquierdo) realizados al ingreso y al alta de la UGME. Aquellos pacientes con ACV a nivel del hemisferio izquierdo presentan una mayor alteración del lenguaje y construcción (6,00 frente a 7,11; p = 0,031) al ingreso en la UGME en comparación a los pacientes con lesiones a nivel del hemisferio derecho pero esta diferencia no existió al alta hospitalaria (tabla III).
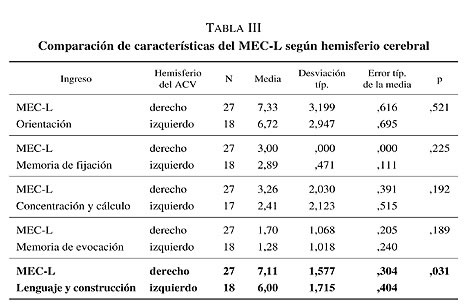
Comparación de características psicopatológicas según hemisferio cerebral al ingreso
Al realizar la comparación según el hemisferio del ACV con las variables cuantitativas psicopatológicas al ingreso (MEC-L Total; Fluidez verbal, BPRS Total y MADRS Total) se determina que hay diferencias estadísticamente significativas entre la localización de la lesión del ACV (hemisferio derecho e izquierdo) en relación a la fluidez verbal (p = 0,047) en un total de 50 pacientes; los pacientes con lesiones a nivel del hemisferio izquierdo presentan menor fluidez verbal al ingreso que los pacientes con lesiones a nivel del hemisferio derecho. No hay diferencias estadísticamente significativas entre la localización hemisférica de la lesión del ACV en relación al MEC-L Total al ingreso (p = 0,134), BPRS Total al ingreso (p 5 0,476) y MADRS total al ingreso (p = 0,189) (tabla IV).
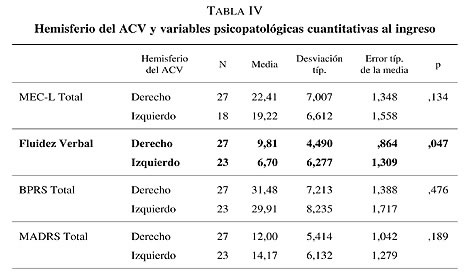
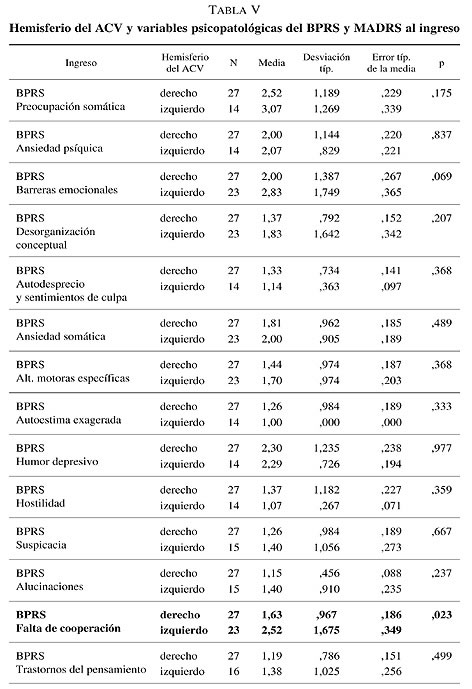
Se compararon las variables psicopatológicas del BPRS y de la MADRS de ambos grupos (hemisferio derecho e izquierdo) realizados al ingreso en la UGME. Según el BPRS, aquellos pacientes con ACV a nivel del hemisferio izquierdo presentan mayor falta de cooperación (2,52 frente a 1,63; p = 0,023) y mayor embotamiento afectivo (3,87 frente a 2,70; p = 0,003) al ingreso en comparación a los pacientes con lesiones a nivel del hemisferio derecho.
Además al realizar el análisis estadístico para muestras independientes de los 10 ítems de la MADRS al ingreso se muestra una diferencia estadísticamente significativa (p < 0,05) de las variables: Tristeza manifiesta, disminución del apetito y dificultades de concentración. Es decir los pacientes con ACV a nivel del hemisferio izquierdo presentan mayor tristeza manifiesta (3,52 frente a 2,26; p = 0,002), mayor disminución del apetito (2,85 frente a 1,85; p = 0,037) y mayor dificultades de concentración al ingreso (1,53 frente a 0,70; p = 0,028) (tabla V).
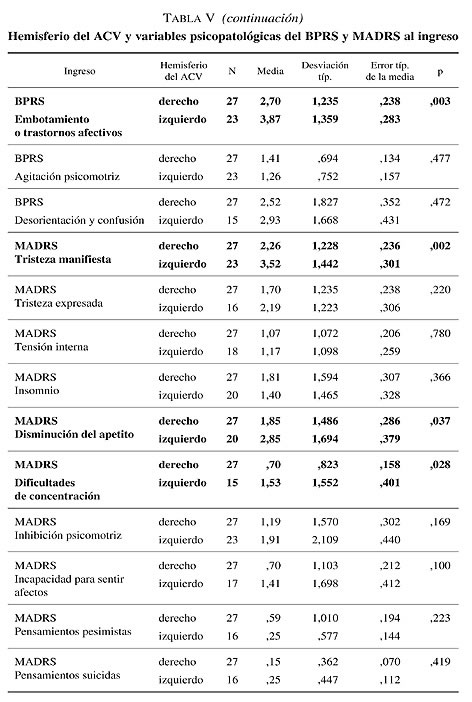
Según la localización hemisférica del ACV; los pacientes que presentaron un ACV a nivel del hemisferio derecho (27 pacientes) presentaron los siguientes trastornos neuropsiquiátricos al ingreso y referidas en el gráfico II; trastorno depresivo mayor en 2 pacientes (7,4 %), trastorno depresivo menor en 9 pacientes (33,3 %), trastorno del ánimo debido a enfermedad médica (depresión leve) en 1 paciente (3,7 %), trastorno de ansiedad generalizada en 3 pacientes (11,1 %), psicosis esquizofreniforme en 1 paciente (3,7 %), anosognosia y pérdida de insight en 8 pacientes (29,6 %), reacción catastrófica en 1 paciente (3,7 %), apatía en 1 paciente (3,7 %), disprosodia afectiva en 1 paciente (3,7 %), irritabilidad y violencia en 3 pacientes (11,1 %), labilidad y llanto patológico, manía en ningún paciente de esta muestra.
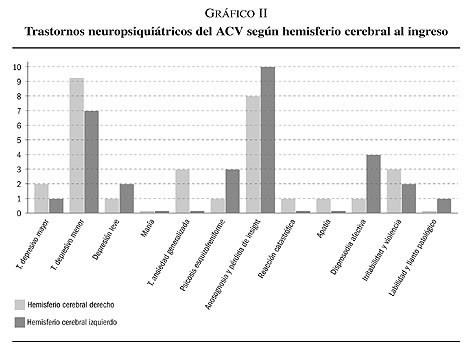
Según la localización hemisférica del ACV; los pacientes con un ACV a nivel del hemisferio izquierdo (23 pacientes) presentaron los siguientes trastornos neuropsiquiátricos al ingreso y referidas en el gráfico II; trastorno depresivo mayor en 1 paciente (4,3 %), trastorno depresivo menor en 7 pacientes (30,4 %), trastorno del ánimo debido a enfermedad médica (depresión leve) en 2 pacientes (8,7 %), psicosis esquizofreniforme en 3 pacientes (13 %), anosognosia y pérdida del insight en 10 pacientes (43,5 %), disprosodia afectiva en 4 pacientes (17,4 %), irritabilidad y violencia en 2 pacientes (8,7 %), labilidad y llanto patológico en 1 paciente (4,3 %), trastorno de ansiedad generalizada, reacción catastrófica, apatía y manía en ningún paciente de esta muestra.
Pero al realizar la comparación mediante el análisis estadístico Chi-cuadrado de Pearson o Estadístico exacto de Fisher entre estas variables cualitativas («Síntomas de Robinson») con el hemisferio del ACV (derecho o izquierdo) no existe una significación estadística (p , 0,05) en ninguna de las variables medidas para determinar que algún trastorno neuropsiquiátrico es significativo de algún hemisferio cerebral al ingreso.
Comparación de características psicopatológicas según hemisferio cerebral al alta
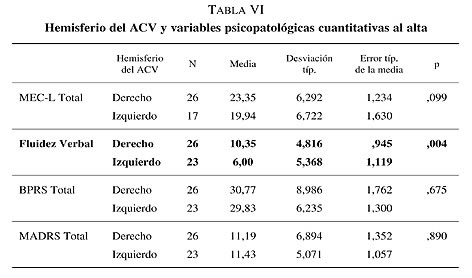
Al realizar la comparación según el hemisferio del ACV con las variables cuantitativas psicopatológicas al alta (MEC-L Total; Fluidez verbal, BPRS Total y MADRS Total) se continúa determinando que hay diferencias estadísticamente significativas entre la localización de la lesión del ACV (hemisferio derecho e izquierdo) en relación a la fluidez verbal (p = 0,004) en un total de 49 pacientes; los pacientes con lesiones a nivel del hemisferio izquierdo presentan menor fluidez verbal al alta que los pacientes con lesiones a nivel del hemisferio derecho. No hay diferencias estadísticamente significativas entre la localización hemisférica de la lesión del ACV en relación al MEC-L Total al alta (p = 0,099), BPRS Total al alta (p = 0,675) y MADRS Total al alta (p = 0,890) (tabla VI).
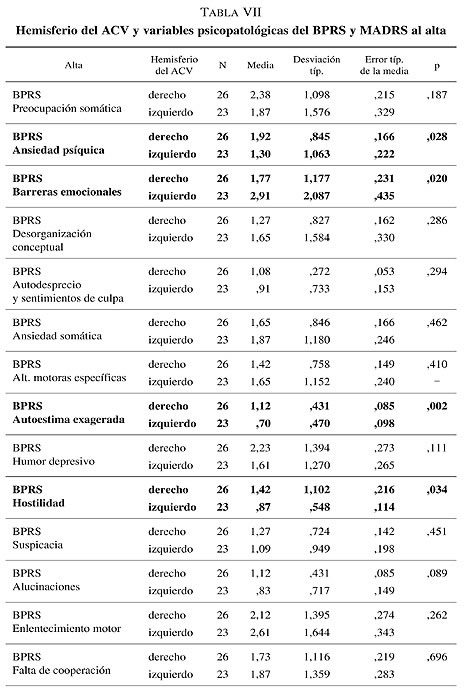
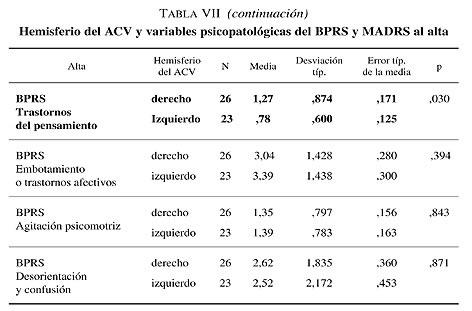
Se compararon las variables psicopatológicas del BPRS y MADRS de ambos grupos (hemisferio derecho e izquierdo) realizados al alta de la UGME. Según el BPRS, aquellos pacientes con ACV a nivel del hemisferio derecho presentan una mayor ansiedad psíquica (1,92 frente a 1,30; p = 0,028), mayor autoestima exagerada (1,12 frente a 0,70; p = 0,002), mayor hostilidad (1,42 frente a 0,87; p = 0,034) y mayores trastornos del pensamiento (1,27 frente a 0,78; p = 0,030) en comparación a los pacientes con lesiones a nivel del hemisferio izquierdo. Además los pacientes con ACV a nivel del hemisferio izquierdo presentan mayores barreras emocionales (2,91 frente a 1,77; p = 0,002).
Al realizar el análisis estadístico de las variables psicopatológicas de la escala MADRS al alta en relación a la localización de la lesión del ACV (hemisferio derecho e izquierdo) no se muestra una diferencia estadísticamente significativa (p < 0,05) (tabla VII).
Según la localización hemisférica del ACV; los pacientes que presentaron un ACV a nivel del hemisferio derecho (27 pacientes) presentaron los siguientes trastornos neuropsiquiátricos y referidas en el gráfico III; trastorno depresivo mayor en 3 pacientes (11,1 %), trastorno depresivo menor en 2 pacientes (7,4 %), trastorno del ánimo debido a enferme-dad médica (depresión leve) en 5 pacientes (18,5 %), trastorno de ansiedad generalizada en 2 pacientes (7,4 %), psicosis esquizofreniforme en 1 paciente (3,7 %), anosognosia y pérdida de insight en 8 pacientes (29,6 %), reacción catastrófica en 1 paciente (3,7 %), apatía en 4 pacientes (14,8 %), disprosodia afectiva en 4 pacientes (14,8 %), irritabilidad y violencia en 2 pacientes (7,4 %), manía y labilidad y llanto patológico en ningún paciente de esta muestra.
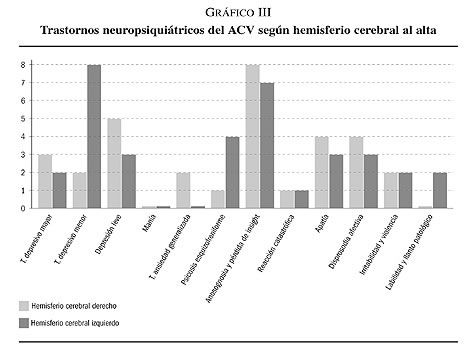
Según la localización hemisférica del ACV; los pacientes que presentaron un ACV a nivel del hemisferio izquierdo (23 pacientes) presentaron los siguientes trastornos neuropsiquiátricos y referidas también en el gráfico III; trastorno depresivo mayor en 2 pacientes (8,7 %), trastorno depresivo menor en 8 pacientes (34,8 %), trastorno del ánimo debido a enfermedad médica (depresión leve) en 3 pacientes (13 %), psicosis esquizofreniforme en 4 pacientes (17,4 %), anosognosia y pérdida de insight en 7 pacientes (30,4 %), reacción catastrófica en 1 paciente (4,3 %), apatía en 3 pacientes (13 %), disprosodia afectiva en 3 pacientes (13 %), irritabilidad y violencia en 2 pacientes (8,7 %), labilidad y llanto patológico en 2 paciente (8,7 %), trastorno de ansiedad generalizada y manía en ningún paciente de esta muestra (gráfico III).
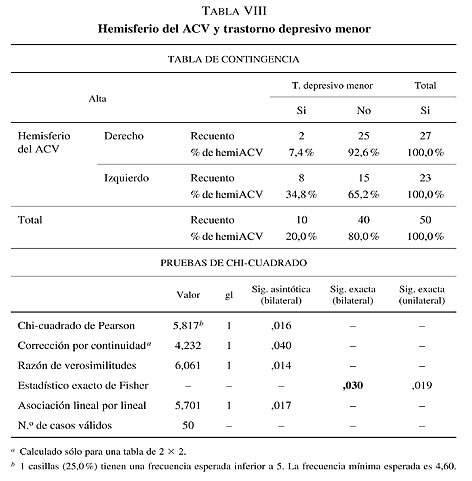
Al realizar la comparación mediante el análisis estadístico Chi-cuadrado de Pearson o Estadístico exacto de Fisher entre estas variables cualitativas psicopatológicas al alta (Trastornos neuropsiquiátricos) con el hemisferio del ACV (derecho o izquierdo) existen diferencias estadísticamente significativas (p = 0,03; OR = 0,1 (IC 95 %: 0,028-0,8) para la variable TRASTORNO DEPRESIVO MENOR a predominio del hemisferio izquierdo. En el resto de las variables cualitativas psicopatológicas al alta, las diferencias no son significativamente estadísticas para determinar que algún trastorno neuropsiquiátrico está relacionado con algún hemisferio cerebral (tabla VIII).
La prevalencia del síndrome confusional agudo (SCA) según criterios CAM durante el seguimiento de pacientes en la hospitalización se presentó en el 6 % de pacientes (3 pacientes) y que según la lateralización de la lesión se presentó en el 3,7 % de pacientes con lesiones a nivel del hemisferio derecho y 8,7 % de pacientes a nivel del hemisferio izquierdo no existiendo asociación estadística con algún hemisferio cerebral.
Influencia del deterioro funcional sobre la psicopatología del accidente cerebrovascular
Se realizó un análisis multivariante con regresión logística entre las variables dependientes (Variables psicopatológicas del BPRS y del MADRS al ingreso y al alta hospitalaria que fueron significativas) con las variables independientes (Hemisferio del ACV y CRF al ingreso y al alta) para determinar si la psicopatología del ACV (según hemisferio derecho o izquierdo) son debidas además de la localización hemisférica de la lesión al deterioro funcional al ingreso y al alta hospitalaria. La variable psicopatológica del BPRS al ingreso (embotamiento afectivo) no deja de ser estadísticamente significativo (p = 0,048), por lo tanto el deterioro funcional no influye en dicha psicopatología o es independiente de la situación funcional ajustado por CRF. La variable «falta de cooperación» deja de ser significativo (p = 0,089); esto significa que el deterioro funcional influye en dicha psicopatología.
La variables psicopatológicas del MADRS al ingreso no dejan de ser estadísticamente significativas, por lo tanto el deterioro funcional no influye en la «tristeza manifiesta» (p = 0,037), en la «disminución del apetito» (p = 0,014) y en las «dificultades de concentración» (p = 0,036) o son independientes de la situación funcional ajustado por CRF al ingreso. Las variables psicopatológicas del BPRS al alta no dejan de ser estadísticamente significativas, por lo tanto el deterioro funcional no influye en la «ansiedad psíquica» (p = 0,041), en las «barreras emocionales» (p = 0,025), en la «autoestima exagerada» (p = 0,003), en la «hostilidad» (p = 0,044) y en los «trastornos del pensamiento» (p = 0,033) o son independientes de la situación funcional ajustado por CRF al alta.
DISCUSIÓN
Los trastornos neuropsiquiátricos del ACV en los pacientes mayores de 65 años no están bien determinados por los estudios limitados en este grupo de edad y básicamente en relación al comportamiento, manifestaciones cognitivas y emocionales después de un ACV a pesar de que éstos originan importantes consecuencias en la recuperación funcional, disminución de la calidad de vida, institucionalización y sobrecarga de los sistemas sanitarios, etc.4 En la fase aguda y subaguda de un ACV, se hace hincapié en el diagnóstico neurológico y en el tratamiento. En la actualidad, un examen psicopatológico se realiza en muy raras ocasiones. Nosotros nos centramos en el estudio de la Psicopatología del ACV en la fase subaguda de los pacientes geriátricos porque a parte que puede ser más fiable una buena exploración en esta etapa por considerar que la psicopatología en la fase aguda puede estar más influenciada por los acontecimientos en los primeros días tras el ACV (por ejemplo, edema perilesional)6 más que a la localización de la lesión29; aunque esto no desvaloriza otros estudios importantes realizados en la fase aguda. Este estudio se origina también porque se sabe poco sobre la prevalencia y la naturaleza de los trastornos psicopatológicos siguientes al ACV en la fase subaguda, por lo cual nosotros lo determinamos según el hemisferio cerebral. Por lo tanto indicamos que según este estudio los síntomas neuropsiquiátricos aparecen en un alto porcentaje de las personas que han sufrido un ACV7, 8. Con respecto a los diagnósticos neuropsiquiátricos en los pacientes geriátricos con ACV, hemos comprobado una prevalencia elevada de la anosognosia y pérdida de insight y como lo define Babinski en 1914 e indicado en el libro de Robinson descrito en la metodología no sólo se refiere a la ausencia de conciencia de la enfermedad sino también de los déficit motor y visual (heminegligencia, ignorancia de la hemianopsia), afasia, enfermedad mental y además engloba otros fenómenos referidos por Robinson como la «reacción indiferente», «síndrome de mano ajena» y «fenómeno del miembro fantasma», la cual son manifestaciones clínicas comunes tanto en ambos hemisferios y que además no encontramos asociaciones significativas con alguno de ellos; quizá en próximos estudios sería importante determinar estos diferentes tipos de anosognosia dada la alta prevalencia en ambas localizaciones hemisféricas de nuestro estudio.
Aunque se indica que existe gran variabilidad en la función cognitiva entre los pacientes con ACV agudo, dependiendo en parte de la ubicación y el tamaño de la lesión, en la fase subaguda del ACV según el hemisferio cerebral en nuestros resultados encontramos diferencias tanto al ingreso y al alta medido con un peor MEC-L en pacientes con lesiones a nivel del hemisferio izquierdo pero que no fueron significativas, excepto en la fluencia verbal. La fluencia verbal se encuentra más afectada tanto en el ingreso y al alta hospitalaria en los pacientes con ACV a nivel del hemisferio izquierdo y como un proceso ejecutivo se encuentra englobado dentro de otros trastornos neuropsicológicos comunes después de un ACV y que esto incluso podría ser la única característica dominante a presentar6; estos resultados ya han sido evidenciados anteriormente aunque realizado un estudio después de tres meses del ACV isquémico el cual indica que existe una mayor prevalencia de disfunción ejecutiva siguiente a una lesión hemisférica izquierda30. En otros estudios previos también han informado además diferencias de la recuperación cognitiva en relación a lesiones del hemisferio izquierdo y derecho12, 13 evidenciados también en este estudio pues presentan una mayor repercusión cognitiva al ingreso y al alta hospitalaria por una peor CRM. Además aquellos pacientes con ACV a nivel del hemisferio izquierdo presentaron una mayor alteración del lenguaje y la construcción al ingreso en la UGME en comparación a los pacientes con lesiones a nivel del hemisferio derecho, pero que esta diferencia no existió previo al alta hospitalaria. Este dato es importante pues las alteraciones cognitivas en la fase subaguda del ACV son importantes predictores independientes del resultado adverso a largo plazo31 la cual también puede ser un factor influyente en la recuperación funcional en estos pacientes pues además determinamos que los pacientes con ACV a nivel del hemisferio izquierdo presentan una mayor repercusión funcional al ingreso aunque es interesante indicar que no existió diferencias en la repercusión funcional global al alta hospitalaria entre ambos grupos.
La depresión en otros estudios se ha asociado con lesiones anteriores izquierdas o lesiones en los ganglios basales17, pero estudios más recientes no fueron capaces de replicar estos resultados19. También en nuestro estudio los pacientes con lesiones a nivel del hemisferio izquierdo presentaron tanto al ingreso y al alta hospitalaria mayor prevalencia e incluso se encontró asociación estadística entre Trastorno Depresivo Menor post-ACV y ACV a nivel del hemisferio izquierdo. Algunos autores justifican la disociación a los estudios de Robinson debido a que se realizan generalmente en la fase aguda del ACV20 pero nuestro estudio se ha realizado en la fase subaguda por lo tanto, podríamos apoyar el concepto biológico de la depresión.
También se indica que los síntomas depresivos o la psicopatología que ocurren en la fase temprana después de los ACV son, al menos en parte, una reacción a la manifestación súbita al deterioro cognitivo y funcional grave, en lugar de un resultado directo de los daños a regiones específicas del cerebro. En nuestro estudio el deterioro funcional no influyó en las variables psicopatológicas significativas de cada hemisferio cerebral al ingreso y al alta hospitalaria excepto en variable «falta de cooperación» al ingreso. Otro estudio examinó la relación que existe entre la presencia de la severidad de los síntomas depresivos en la etapa temprana del ACV la cual se asoció con pobres resultados en el estado funcional, además ni el lado de la lesión ni la ubicación de la lesión se relaciona con la severidad de los síntomas depresivos en la primera fase del ACV; aunque en nuestro estudio a nivel psicopatológico aquellos pacientes con ACV a nivel del hemisferio izquierdo presentan una mayor falta de cooperación, un mayor embotamiento afectivo, mayor tristeza manifiesta, mayor disminución del apetito y mayor dificultades de concentración al ingreso y mayores barreras emocionales al alta en comparación a los pacientes con lesiones a nivel del hemisferio derecho y esto podría apoyar aún más a la psicopatología afectiva con la lateralización izquierda de la lesión.
En relación a los síntomas de ansiedad, en nuestro estudio los pacientes con ACV a nivel del hemisferio derecho presentan al alta una mayor ansiedad psíquica; probablemente estos síntomas están en relación a los mecanismos psíquicos de adaptación a la gravedad física y a la deficiencia funcional por lo que en la fase subaguda posiblemente disminuyan. Es importante añadir que los pacientes con lesiones a nivel del hemisferio derecho presentaron Trastornos de Ansiedad Generalizada en un 11 % al ingreso y en ningún caso en los pacientes con lesiones a nivel del hemisferio izquierdo; aunque no fueron significativas esto nos podría inclinar para futuras investigaciones con una muestra mayor a una posible lateralización derecha.
Ningún caso de manía se ha detectado en nuestro estudio posiblemente por la incidencia existente en otros estudios de aproximadamente del 1 % de manía post- ACV8; pero aunque no cumplieron los criterios expuestos por Robinson detectamos que a nivel psicopatológico los pacientes con ACV a nivel del hemisferio derecho presentaron al alta una mayor autoestima exagerada y que podría ser coincidente con algunos autores que sugieren que las lesiones subcorticales del hemisferio derecho jugarían un papel en el desarrollo de síndromes bipolares post-ACV (manía y depresión); mientras que las lesiones derechas pero de predominio cortical estarían más en relación a los cuadros de manía unipolar23.
En relación a la apatía post-ACV, en nuestro estudio no se encontró diferencias en la lateralización de la lesión.
A pesar de la existencia de síntomas psicóticos en la fase aguda de un ACV, se desconoce su prevalencia real y en general los fenómenos psicóticos se desarrollan en pacientes que presentan el ACV en el hemisferio derecho27, 32. Nuestro estudio indica que los pacientes con ACV a nivel del hemisferio derecho presentaron al alta mayores trastornos del pensamiento estadísticamente significativos la cual podría coincidir con los resultados de Price y colaboradores32.
El Delirium post-ACV se presentó en nuestro estudio en el 6 % de los pacientes con predominio del hemisferio izquierdo aunque no existiendo asociación estadística, este dato es muy diferente al encontrado por los estudios de Gustafson quizá por evaluar pacientes en la fase aguda del ACV el cual encontró una prevalencia del 48 %, pero este autor lo relacionó también con lesiones izquierdas21.
Por lo tanto después de determinar estos resultados indicamos que la asociación de los trastornos psicopatológicos después del ACV sigue siendo aún polémico y mucho más en los pacientes geriátricos por la limitación de estudios en este rango de edad, pero que aún así apoyamos aún más la existencia de un mecanismo directo biológico relacionado con la ubicación de la lesión que en este caso lo determinamos por la lateralización de la lesión aunque posiblemente existan otros mecanismos psicológicos más indirectos. Es importante continuar con las investigaciones en este campo para no considerar a menudo con normalidad los síntomas negativos o positivos psicopatológicos de un trastorno neuropsiquiátrico tras un ACV, en la cual exista una infraprescripción terapéutica ante estos trastornos y la importancia de este estudio consiste en detectar los trastornos neuropsiquiátricos y así facilitar un tratamiento temprano más aún en una población tan vulnerable como son los pacientes geriátricos; pues se ha demostrado por ejemplo que el tratamiento antidepresivo temprano es más eficaz después de un ACV, en comparación con el tratamiento en etapas posteriores33 además de mejorar el resultado funcional34 y disminuir la mortalidad después de un ACV35.
El estudio tiene algunas limitaciones que deben ser tenidas en cuenta para la correcta interpretación de los datos como es el tamaño muestral. Por último, a la hora de generalizar los resultados, hay que tener en cuenta que se trata de una población seleccionada, puesto que se incluyen a pacientes que son ingresados para recuperación funcional en la Unidad Geriátrica de Media Estancia (casi un 40 % del total), lo que puede infraestimar el porcentaje de trastornos neuropsiquiátricos en la población anciana con ACV, puesto que aquellos que no son ingresados o que no cumplen los criterios de ingreso son pacientes de dos perfiles distintos, o son pacientes más frágiles en las cuales el pronóstico de recuperación funcional es mala o son pacientes con mínima repercusión funcional tras el ACV por lo cual son derivados a domicilio tras la fase aguda del ACV.
CONCLUSIONES
Existen diferentes manifestaciones psicopatológicas y trastornos neuropsiquiátricos durante la fase subaguda del Accidente Cerebrovascular en el paciente anciano que no son identificados habitualmente en la práctica clínica y diferentes manifestaciones predominan de acuerdo a la localización hemisférica de la lesión. Dentro de los trastornos neuropsiquiátricos del ACV al ingreso y al alta en la fase subaguda de los pacientes mayores o iguales de 65 años, el trastorno más frecuente fue la anosognosia y pérdida de insight seguido del trastorno depresivo menor.
Los pacientes con ACV a nivel del hemisferio izquierdo presentan menor fluidez verbal tanto al ingreso y al alta hospitalaria, mayor repercusión funcional al ingreso y mayor repercusión cognitiva al ingreso y al alta hospitalaria con una mayor alteración del lenguaje y construcción al ingreso. A nivel de las manifestaciones psicopatológicas al ingreso presentan mayor falta de cooperación, mayor embotamiento afectivo, mayor tristeza manifiesta, mayor disminución del apetito y mayores dificultades de concentración y al alta mayores barreras emocionales. Dentro de los trastornos neuropsiquiátricos presentan anosognosia y pérdida de insight, trastorno depresivo menor, trastorno de ansiedad generalizada, disprosodia afectiva y psicosis esquizofreniforme como trastornos neuropsiquiátricos más frecuentes al ingreso y anosognosia y pérdida de insight, trastorno depresivo menor, psicosis esquizofreniforme, trastorno del ánimo debido a enfermedad médica (depresion leve), disprosodia afectiva y apatía como trastornos neuropsiquiátricos más frecuentes al alta.
Los pacientes con ACV a nivel del hemisferio derecho presentan al alta mayor ansiedad psíquica, mayor autoestima exagerada, mayor hostilidad y trastornos del pensamiento. Dentro de los trastornos neuropsiquiátricos el trastorno depresivo menor, la anosognosia y pérdida de insight y el trastorno de ansiedad generalizada son los trastornos neuropsiquiátricos más frecuentes al ingreso y la anosognosia y pérdida de insight, trastorno del ánimo debido a enfermedad médica (depresion leve), apatía, disprosodia afectiva y trastorno depresivo mayor como trastornos neuropsiquiátricos más frecuentes al alta.
Se ha encontrado asociación entre Trastorno Depresivo Menor post-ACV y ACV a nivel del hemisferio izquierdo.
El deterioro funcional no influye en las variables psicopatológicas significativas de cada hemisferio cerebral al ingreso y al alta hospitalaria excepto en la «falta de cooperación» al ingreso.
BIBLIOGRAFÍA
1. Aguilar Palomino H, Olivera Pueyo FJ, Benabarre Ciria S, Pelegrín Valero C (2009). Psicopatología del Accidente Cerebrovascular. Revista Española de Psicogeriatría.
2. Hijdra A. Vascular dementia. En Neurology in clinical practice. Bradley W, Daroff RB, Fenichel GM, Marsden CD. 2ond edition. Butterworth-Heinemann. Boston MA, 1996: 1602-1610.
3. Bogousslavsky J, & Caplan L (Eds.). (2001). Stroke syndromes. Cambridge: Cambridge University Press.
4. Bogousslavsky J (2003). William Feinberg lecture 2002: emotions, mood, and behavior after stroke. Stroke, 34, 1046-1050.
5. Stone J, Townend E, Kwan J, Haga K, Dennis MS, & Sharpe M (2004). Personality change after stroke: some preliminary observations. Journal of Neurology, Neurosurgery, and Psychiatry, 75, 1708-1713.
6. Ferro JM (2001). Hyperacute cognitive stroke syndromes. Journal of Neurology, 248, 841-849.
7. Robinson RG. Neuropsyciatric consequences of stroke. Annu Rev Med. 1997; 48: 217-29.
8. Robinson RG. The clinical neuropsychiatry of stroke: cognitive, behavioural and emotional disorders following vascular brain injury. Cambridge University Press. 1998.
9. Rasquin, SM, Lodder J, Ponds RW, Winkens I, Jolles J, & Verhey FR (2004). Cognitive functioning after stroke: a one-year follow-up study. Dementia and Geriatric Cognitive Disorders, 18, 138-144.
10. Mok VC, Wong A, Lam WW, FanYH, Tang WK, Kwok T, Hui AC, & Wong KS (2004). Cognitive impairment and functional outcome after stroke associated with small vessel disease. Journal of Neurology, Neurosurgery, and Psychiatry, 75, 560-566.
11. Lin JH, Lin RT, Tai CT, Hsieh CL, Hsiao SF, & Liu CK (2003). Prediction of poststroke dementia. Neurology, 61, 343-348.
12. Desmond DW, Moroney JT, Sano M, & Stern Y (1996). Recovery of cognitive function after stroke. Stroke, 27, 1798-1803.
13. Hochstenbach, JB, Den Otter R, & Mulder TW (2003). Cognitive recovery after stroke: a 2-year follow-up. Archives of Physical Medicine and Rehabilitation, 84, 1499-1504.
14. Szirmai I, Vastagh I, Szombathelyi E, & Kamondi A (2002). Strategic infarcts of the thalamus in vascular dementia. Journal of the Neurological Sciences, 203-204, 91-97.
15. Whyte EM, & Mulsant BH (2002). Post stroke depression: epidemiology, pathophysiology, and biological treatment. Biological Psychiatry, 52, 253-264.
16. Pohjasvaara T, Leppävuori A, Siira I, Vataja R, Kaste M, Erkinjuntti T. Frequency and clinical determinants of poststroke depression. Stroke. 1998; 29: 2311-17.
17. Shimoda K, & Robinson RG (1999). The relationship between poststroke depression and lesion location in long-term follow-up. Biological Psychiatry, 45, 187-192.
18.
Berg A, Palomaki H, Lehtihalmes M, Lonnqvist J, & Kaste M (2001).
Poststroke depression in acute phase af-
ter stroke. Cerebrovascular Diseases, 12, 14-20.
19. Gainotti G, Azzoni A, & Marra C (1999). Frequency, phenomenology and anatomicalclinical correlates of major post-stroke depression. British Journal of Psychiatry, 175, 163- 167.
20. MacHale
SM, ORourke SJ, Wardlaw JM, Dennis MS. Depression and its relation to
lesion location after stroke.
J Neurol Neurosurg Psychiatry. 1998; 64: 371-74.
21. Gustafson Y, Olsson T, Erikkson S et al. Acute confusional states (delirium) in stroke patients. Cerebrovasc Dis 1991; 1:257-264.
22. Cummings JL, Mendez MF. Secondary mani with focal cerebrovascular lesions. Am J Psychiatry. 1984; 141: 1084-87.
23. Starkstein SE, Fedoroff JP, Berthier MD, Robinson RG. Manic depressive and pure manic states after brain lesions. Biol Psychiatry. 1991; 29: 149-58.
24.
Castillo CS, Starkstein SE, Fedoroff JP, Price TR, Robinson RG. Generalized
anxiety disorder following stroke.
J Nerv Ment Dis. 1993; 181: 100-6.
25. Starkstein SE, Fedoroff JP, Price TR, Leiguarda R, Robinson RG. Apathy following cerebrovascular lesions. Stroke. 1993; 24: 1625-30.
26. Calvert T, Knapp P, House A. Psychological associations with emotionalism after stroke. J Neurol Neurosurg Psychiatry. 1998; 65: 928-29.
27. Richardson JK. Psychotic behavior after right hemispheric cerebrovascular accident: a case report. Arch Phys Med Rehabil. 1992: 73: 381-84.
28. Bamford J, Sandercock P, Dennis M, Burn J, & Warlow C (1991). Classification and natural history of clinically identifiable subtypes of cerebral infarction. Lancet, 337, 1521- 1526.
29. Rossini PM, & Dal Forno G (2004). Neuronal post-stroke plasticity in the adult. Restorative Neurology and Neuroscience, 22, 193-206.
30. Vataja R, Pohjasvaara T, Mantyla R, Ylikoski R, Leppavuori A, Leskela M, Kalska H, Hietanen M, Aronen HJ, Salonen O, Kaste M, & Erkinjuntti T (2003). MRI correlates of executive dysfunction in patients with ischaemic stroke. European Journal of Neurology, 10, 625-631.
31. Nys GMS, Van Zandvoort MJE, De Kort PLM, Van der Worp HB, Jansen BPW, Algra A, De Haan EHF, & Kappelle LJ (2005). The prognostic value of domain-specific cognitive abilities in acute first-ever stroke. Neurology, 64, 821-827.
32. Price BH, Mesulam M. Psychiatric manifestations of right hemisphere infarctions. J Nerv Ment Dis. 1985; 173: 610-14.
33. Narushima K, & Robinson RG (2003). The effect of early versus late antidepressant treatment on physical impairment associated with poststroke depression: is there a timerelated therapeutic window? Journal of Nervous and Mental Disease, 191, 645-652.
34. Chemerinski E, Robinson RG, & Kosier JT (2001). Improved recovery in activities of daily living associated with remission of poststroke depression. Stroke, 32, 113-117.
35. Jorge RE, Robinson RG, Arndt S, & Starkstein S (2003). Mortality and poststroke depression: a placebo-controlled trial of antidepressants. American Journal of Psychiatry, 160, 1823-1829.